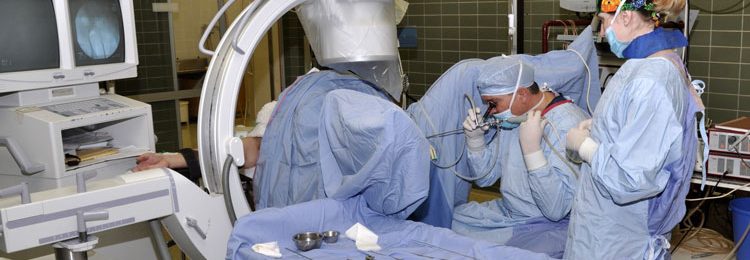
Биопсия – это информативный и точный вид диагностики, помогающий определить характер опухолевого процесса.
Биопсия простаты – что это
Окончательный диагноз рака предстательной железы ставится после проведения биопсии простаты. Во время диагностической процедуры, у пациента берут забор тканей для анализа. Для большей достоверности, с помощью иглы забирают несколько образцов с разных участков железы, впоследствии отправляемых на гистологию.
Ясно различимые клинические маркеры рака простаты в результате биопсии, помогают установить или опровергнуть наличие онкологических процессов. Преимущество диагностического исследования – возможность одновременного определения характера образования и его агрессивности по шкале Глисона.
Что показывает пункция простаты
Проведение биопсии обычно назначается, если результаты клинического анализа крови на простат-специфический антиген показали существенное превышение нормы. Другие диагностические процедуры не могут с большой вероятностью достоверности доказать или опровергнуть наличие онкологических процессов в предстательной железе.
Ошибки при биопсии при выявлении рака простаты бывают достаточно редко. Достоверность анализа находится на уровне 92-96%.
Расшифровку биопсии делает уролог после получения результатов анализов. Не всегда во время пункции удается сделать забор тканей, поврежденных онкологией. Бывают случаи с ложноположительным результатом.
Если все остальные диагностические процедуры и клинические исследования указывают на онкологию, проводится повторная биопсия, обычно не ранее чем через полтора месяца. Оптимально выдержать период в 4 месяца, прежде чем взять повторный забор тканей на гистологию.
Результаты исследований будут готовы через 6-8 дней. В некоторых случаях придется подождать до 14 дней. На гистологическом исследовании ставится заключение уролога. Диагноз может быть уточнен после консультации онколога.
Кому противопоказана биопсия
Основные противопоказания к биопсии предстательной железы связаны с общим истощением организма пациента, наличием инфекционных воспалительных процессов – всего того, что может не дать быстро зажить месту забора тканей и привести к осложнениям.
Получение образцов для гистологии запрещено в следующих случаях:
- Тяжелое состояние пациента.
- Нарушения свертываемости крови.
- Воспаления прямой кишки, особенно на фоне развивающегося геморроя.
- Наличие острых инфекционных заболеваний.
В целом, биопсия — это безопасный метод диагностических исследований, отличающийся высокой точностью и информативностью. Проведение процедуры малоинвазивное, не требует госпитализации пациента.
Методы биопсии простаты
Для получения образцов предстательной железы используют несколько техник биопсии, отличающихся методом проведения, количеством участков, с которых собирают ткани на анализ. Существует несколько типов используемого оборудования для забора тканей.
Выбор метода диагностического исследования зависит от состояния пациента, необходимой точности исследований, наличия сопутствующих заболеваний, делающих невозможным использование какой-либо из методик, а также вероятных осложнений после пункции.
Чтобы не запутаться в сложных медицинских терминах, можно разделить наиболее распространенные виды диагностических процедур на несколько классов:
-
Трансректальная биопсия предстательной железы – считается «золотым стандартом» исследований, назначается в 85% случаев. При обследовании через анальное отверстие вводят УЗИ зонд. Врач, визуально контролирует и определяет точки забора тканей. Далее через зонд подводят пистолет с автоматической иглой.
Пункционная биопсия предстательной железы под контролем УЗИ – наиболее информативный, точный и безопасный метод исследований.

Трансперинеальная биопсия – проводится редко, исключительно по прямым показаниям. Для введения инструментов делается небольшой разрез в области промежности. По этой особенности методика получила второе название – промежностная биопсия. В разрез вводят иглу для исследований. К месту забора инструменты направляют под контролем пальца, введенного в анальное отверстие.
Трансперинеальная биопсия простаты в диагностике рака предстательной железы, считается методом диагностики, имеющим больший риск осложнений, чем во время трансректальной диагностики.

Тонкоигольная или аспирационная биопсия отличается болезненностью процедуры и высоким риском осложнений, поэтому в настоящее время почти не применяется.
При подозрении на рак простаты, трансректальная биопсия предстательной железы под УЗИ контролем, это наиболее предпочтительный метод. Врач проводит забор тканей не в слепую, а под визуальным контролем. Предстательная железа травмируется минимально.
На результаты проведения биопсии влияет человеческий фактор. Во время пункции хирург может не попасть в поврежденный участок железы и сделать забор здоровых тканей. По этой причине проводятся полифокальная и мультифокальная (расширенная) биопсии простаты. У каждого метода диагностики есть свои особенности:
- Полифокальная биопсия – проводится под контролем УЗИ аппарата. Для исследования берут до 12 различных образцов железы.
- Сатурационная биопсия – на данный момент, один из наиболее точных и информативных методов. Забор тканей делают из 24 точек железы. Расширенная биопсия, в отличие от других методов, позволяет выявить онкологию на начальных стадиях.
Выполнение биопсии простаты
Перед назначением биопсии лечащий врач определяет, есть ли абсолютные показания для ее проведения. Еще перед диагностической процедурой обязательно назначают ТРУЗИ, клинические анализы крови на ПСА. Только после получения всех результатов исследований и определении, что биопсия действительно необходима, уролог принимает решение о порядке проведения пункции.
Сразу после принятия решения, врач проводит беседу с пациентом, подготавливает его к процедуре. На этом этапе выбирается вид анестезии и метод забора тканей.
Как подготовиться к пункции простаты
Подготовка к биопсии простаты проводится в несколько этапов:
- Сбор анамнеза – от лечащего врача зависит определение наличия факторов, способных вызвать осложнения и сделать выполнение диагностического исследования невозможным. Любые нарушения в свертываемости крови, наличие воспалительных процессов – прямые противопоказания к биопсии.
Как минимум за неделю до процедуры прекращают прием любых препаратов разжижающих кровь. Под запрет подпадают Гепарин, Аспирин, Варфарин, Энокспарин. - Назначение антибактериальной профилактики – чтобы предотвратить инфекционное заражение, за несколько дней до проведения биопсии назначается ряд антибиотиков, направленных на подавление инфекционного агента. После проведения пункции, антибактериальная терапия продолжается в течение 4-6 дней.
- Кровоостанавливающие препараты – прописываются уже после проведения процедуры. По индивидуальным показателям пациенту могут назначить прием препаратов за 7-10 дней до пункции.
- Очистительная клизма – проводится непосредственно перед трансректальной биопсией. Прямая кишка очищается от фекальных масс, препятствующих вводу датчика ТРУЗИ и подведению инструментов.
- Психологическая помощь – до проведения пункции, лечащий врач подробно объясняет, как будут проходить манипуляции, что будет чувствовать пациент и какими осложнениями грозит процедура.
Существуют некоторые рекомендации, призванные сделать результаты анализов достовернее. Пациенту рекомендуется воздержаться от любых физических нагрузок перед проведением биопсии, отказаться от утреннего приема пищи.
Анестезия при биопсии
Современные методы проведения биопсии проходят полностью безболезненно для пациента. При трансуретральной диагностике используется обезболивающий гель. Неприятные ощущения сводятся: к незначительному болевому синдрому, по интенсивности напоминающему укол во время инъекции.
Можно использовать более сильное обезболивающее. При необходимости, пункция проводится под общей анестезией. В большинстве случаев назначается гель с лидокаином. По индивидуальным показаниям назначаются инъекции в сосудисто-нервный пучок, расположенный возле предстательной железы.
Как проводится пункция простаты
Современные методы диагностики существенно улучшили информативность и точность пункции предстательной железы. Забор тканей стал выполняться с помощью пистолета для биопсии, способом, отличающимся малой травматичностью и минимизацией побочных эффектов и осложнений.
 Процедура выполняется следующим образом:
Процедура выполняется следующим образом:
- Больной при проведении биопсии предстательной железы находится в лежачем положении, на спине. Ноги согнуты в коленях.
- Автоматическое устройство для биопсии предстательной железы вводится в прямую кишку. Сначала подводится датчик ТРУЗИ, после этого вводится пистолет для введения анестетика и взятия тканей.
- Врач определяет места забора тканей и делает несколько «выстрелов» иглой с помощью устройства для биопсии.
- Образцы помечаются и передаются на дальнейшее гистологическое, и цитологическое исследование.
Стоимость биопсии во многом зависит от того, как много образцов будет браться на анализ. Пациент оплачивает анестезию и все анализы, необходимые для определения целесообразности диагностики. Придется купить иглы для проведения забора. Общая стоимость в зависимости от клиники, составит от 4500-6000 руб.
Классификация результатов биопсии
Образцы тканей проходят цитологическое и гистологическое исследование. Интерпретация результатов оставляется за лечащим врачом, проводящим пункцию. После проведения процедуры требуется от 6 до 14 дней для получения заключения.
Гистологическое исследование биопсийного материала может показать:
- ПИН – обнаружение простатической интраэпителиальной неоплазии (предракового состояния) указывает на значительную вероятность развития онкологии. Высокий показатель указывает на возможность обнаружить рак при повторной пункции, через полгода. Низкий ПИН предваряет появление онкологии за 3-5 лет.
- Злокачественное образование – образцы тканей могут показать наличие онкологических процессов. Потребуются дополнительные исследования по шкале Глисона, чтобы определить прогноз терапии и степень развития рака.
Достоверность биопсии около 80%. При обнаружении онкологии, могут понадобиться дополнительные анализы. После биопсии назначается МРТ простаты, повторная пункция, помогающая уточнить диагноз. - Доброкачественное образование – в этом случае рекомендуется проведение медикаментозной терапии. Необходимости в повторном заборе и исследовании биоптата нет, за исключением случаев, когда другие анализы и самочувствие пациента показали ухудшение работы железы (увеличение ПСА, появление гематурии и т.п.).
На сроки готовности биопсии на рак влияет количество образцов, собранных для анализа, необходимость в проведении цитологии и гистологии одновременно. Как правило, результаты приходят к лечащему врачу через 1-2 недели.
Чтобы сократить время диагностического исследования результатов биоптата, очерёдность обследования на цитологию и гистологию отсутствует. В лаборатории делают срезы тканей и отправляют их на исследование одновременно.
Последствия и осложнения после пункции простаты
Идеального метода диагностики, способного определить наличие онкологического заболевания, не существует. Есть вероятность осложнений и после пункции железы. Перед тем как соглашаться на процедуру, каждый пациент информируется о возможных побочных эффектах биопсии:
- Сепсис – на инфекционное заражение указывает температура после биопсии, продолжающаяся более 2 дней, сопровождающаяся ознобом или лихорадкой. Вероятность воспалительно-инфекционных осложнений достаточно высокая, поэтому перед назначением пункции обязательно проводится антибактериальная профилактика.
- Проблемы мочеиспускания – возможные осложнения связаны с опуханием травмированных тканей предстательной железы. При сильном отеке наблюдается задержка мочи. Симптом носит временный характер и обычно проходит самостоятельно.
- Гематурия и гемоспермия – кровь в моче появляется за счет небольшого кровотечения от травмирования тканей железы. Симптом не представляет угрозы, если проходит в течение 1-2 суток. При гематурии продолжающейся дольше этого периода, следует сообщить врачу.
Насторожить должна и кровь в сперме. Секс после биопсии простаты возможен только спустя 7-10 дней. Гемоспермия указывает на не прекратившееся внутреннее кровотечение. - Усиленное развитие онкологии – теоретически, поврежденные раковые клетки активно восстанавливаются и разрастаются. Но биопсия щадящий метод. Риск развития онкологии по причине взятой пункции настолько незначителен, что процедуру рекомендуют делать всем пациентам с подозрением на рак.
Отзывы о биопсии предстательной железы показывают, что простое следование рекомендациям лечащего врача, в несколько раз сокращает риск осложнений после диагностической процедуры.
В течение 7-10 дней стоит воздерживаться от половых отношений, приема горячей ванны и душа, употребления алкоголя и курения.
После биопсии предстательной железы нельзя делать физические упражнения и допускать любую нагрузку на органы малого таза.
Диета после биопсии простаты
Полное восстановление после биопсии предстательной железы происходит в течение 4 месяцев. Чтобы облегчить состояние пациента и свести количество неприятных симптомов к минимуму, составляется диета.
Хорошо зарекомендовал себя лечебный стол №5. Общее правило питания: пациент с проблемами предстательной железы не должен впадать в крайности, питаться много или морить себя голодом. Лучше составить полноценный рацион с большим количеством полезных витаминов и минералов. Предпочтение отдают морепродуктам и диетическому мясу.
Источник ponchikov.net
Морфологическая диагностика – ключевой метод выявления злокачественных новообразований предстательной железы. Биопсия при раке простаты помогает поставить правильный диагноз с предельной точностью, а современные методики выполнения этой процедуры делают ее быстрой, безопасной и эффективной.
Что такое рак простаты
Рак предстательной железы входит в пятерку самых распространенных онкологических заболеваний у мужчин. На начальных стадиях болезнь часто протекает без каких-либо симптомов и поводом к биопсии становится лишь повышение уровня ПСА в крови, выявленное случайно или при плановом обследовании.
Симптомы рака простаты
Когда опухоль достигает значительных размеров (свыше 1 см), она проявляется:
- задержкой мочеиспускания;
- болью в промежности;
- снижением либидо;
- импотенцией;
- болями и ломотой в костях (вследствие метастазирования);
- общей слабостью, недомоганием, субфебрильной температурой тела.
При раннем выявлении и грамотном лечении онкопроцесса шанс полного выздоровления приближается к 90%, но современные методики помогают успешно остановить рост даже распространенной опухоли. С помощью биопсии при раке простаты заболевание можно выявить даже на столь малой стадии, когда опухолевая масса представлена всего лишь несколькими клетками.
Предоперационная диагностика
Взятие биопсии предстательной железы – быстрая процедура, которую чаще всего выполняют в амбулаторных условиях. Перед вмешательством пациенту нужно пройти минимум диагностический исследований, включая клинические анализы крови, коагулограмму, анализы на ВИЧ и гепатиты, а также трансректальное УЗИ.
Рак простаты встречается преимущественно в пожилом возрасте, когда у пациентов имеется ряд хронических заболеваний. По этой причине накануне манипуляции мужчине следует проконсультироваться с терапевтом на предмет возможных противопоказаний.
Методика проведения
В урологических и онкоурологических отделениях используют несколько методик взятия биоматериала предстательной железы. Среди них наибольшее распространение получила трансректальная биопсия простаты (ТРБП) с использованием тонких игл. Во время процедуры после местного обезболивания в прямую кишку пациента вводится автоматический биопсийный пистолет, который «выстреливает» иглой в подозрительный участок органа. Все действия проводятся под контролем УЗИ, поэтому вероятность неверного попадания минимальна.
Операция длится не более 10-15 минут, она совершенно безболезненна и позволяет взять от 12 до 20 столбиков ткани.
В ряде случаев материал на гистологическое исследование изымается другими способами:
- Промежностная пункционная биопсия. Проводится через прокол в промежности между мошонкой и задним проходом.
- Трансуретральная резекция предстательной железы (ТУРП). В качестве биопсии используется крайне редко, преимущественно при локализации опухоли в непосредственной близости от мочеиспускательного канала.
- Фьюжн-биопсия простаты. Современная методика, включающая создание трехмерной модели органа на основе МРТ-снимков. Отличается большой точностью взятия биоматериала и высокой стоимостью.
После биопсии
Осложнения после трансректальной пункционной биопсии встречаются исключительно редко. В первые дни после операции может наблюдаться болезненность и тянущие ощущения в промежности и кровь в моче (гематурия). В течение 1-2 недель часто встречаются примеси крови в сперме (гемоспермия), которая самопроизвольно исчезает после нескольких семяизвержений.
После процедуры пациент должен в течение 5-7 дней принимать антибиотики широкого спектра действия. Это необходимо для профилактики инфекционно-воспалительных осложнений, связанных с попаданием кишечной флоры в толщу предстательной железы. В противном случае есть высокий риск развития острого простатита, абсцесса простаты, орхоэпидидимита (воспаления яичка и его придатка).
У некоторых пациентов с аденомой в раннем послеоперационном периоде после биопсии рака простаты возможно развитие острой задержки мочи. Это обусловлено отеком органа в ответ на хирургическую травму. В таком случае необходимо срочно обратиться к врачу.
Цены на биопсию при раке простаты
Средняя стоимость исследования в частных клиниках России по состоянию на 2019 год составляет 13000 руб. Цена может изменяться в зависимости от уровня медучреждения, квалификации специалиста, возраста пациента и особенностей заболевания.
Источник probiopsii.ru
Диагностика рака простаты, как правило, включает:
- пальцевое ректальное исследование (ПРИ);
- определение концентрации простатспецифического антигена (ПСА) в сыворотке крови;
- трансректальное ультразвуковое исследование (ТРУЗИ);
- магнито-резонансную томографию органов малого таза (МРТ малого таза) с контрастированием;
- пункционную биопсию предстательной железы с гистологическим исследованием.
Диагноз подтверждается при обнаружении клеток аденокарциномы в биопсийном или послеоперационном материале ткани предстательной железы (например, после ТУР простаты).
Пальцевое ректальное исследование.
Большинство новообразований предстательной железы локализуются в ее периферической зоне, и могут быть выявлены при пальцевом ректальном исследовании, если их объем достигает 0,2 см. куб. и более. Выявление подозрительных уплотнений с помощью пальцевого ректального исследования является абсолютным показанием для проведения биопсии предстательной железы.
Примерно у 18% всех больных раком предстательной железы заболевание выявляется только по подозрительным участкам, обнаруженным при пальцевом ректальном исследовании независимо от уровня ПСА. Выявление подозрительных участков при пальцевом ректальном исследовании у больных с уровнем ПСА
Диагностика рака простаты кардинально улучшилась с введением анализа на уровень простатического специфического антигена (ПСА). ПСА является протеазой сыворотки крови, которая вырабатывается преимущественно эпителиальными клетками предстательной железы. Для практических целей можно сказать, что он органоспецифический, однако не является специфическим для рака. Поэтому его уровень в сыворотке крови может быть повышенным при доброкачественной гиперплазии предстательной железы (ДГПЖ), простатите и других незлокачественных заболеваниях простаты.
Повышенный уровень ПСА при определении показаний к биопсии является более достоверным прогностическим фактором рака, чем выявление подозрительных участков методом пальцевого ректального исследования и ТРУЗИ.
Недавнее исследование по профилактике рака предстательной железы, проведенное в США, подтвердило данные о том, что у многих мужчин рак предстательной железы может присутствовать несмотря на низкий уровень ПСА в сыворотке крови. Ниже представлено соотношение между вероятным наличием рака предстательной железы и уровнем ПСА в сывортоке крови у 2950 мужчин.
Риск рака предстательной железы при низком уровне ПСА.
Уровень ПСА, нг/мл
Риск рака предстательной железы
Соотношение свободного и общего ПСА.
Соотношение свободный/общий ПСА является наиболее исследованным и широко используемым в клинической практике критерием для дифференциальной диагностики доброкачественной гиперплазии предстательной железы и рака предстательной железы. Этот показатель позволяет определить степень риска наличия рака предстательной железы у мужчин с уровнем общего ПСА от 4 до 10 нг/мл и отрицательным результатом пальцевого ректального исследования. В ходе проспективного многоцентрового исследования рак предстательной железы был выявлен при биопсии у 56% мужчин с соотношением свободный/общий ПСА 0,25.
Скорость прироста ПСА и время удвоения ПСА.
Существует два способа оценки изменений ПСА во времени:
• скорость прироста ПСА, которая определяется как абсолютный ежегодный прирост ПСА в сыворотке крови (нг/мл/год);
• время удвоения ПСА, которое выражает экспоненциальное увеличение ПСА в сыворотке крови с течением времени, отражая относительные изменения.
Эти два критерия могут иметь прогностическую ценность у пациентов, прошедших лечение по поводу рака предстательной железы. Тем не менее, их использование в диагностике рака простаты ограничено из-за влияния сопутствующих состояний (большой объем предстательной железы, хронический простатит), неодинаковых интервалов между измерениями ПСА и увеличения/снижения скорости и времени удвоения ПСА с течением времени.
Трансректальное ультразвуковое исследование (ТРУЗИ).

Далеко не всегда при ТРУЗИ можно увидеть классическое изображение гипоэхогенного участка в периферической зоне предстательной железы, характерное для рака предстательной железы. ТРУЗИ в режиме серой шкалы не позволяет определить рак предстательной железы с достаточной достоверностью.
Поэтому прицельная биопсия предполагаемых пораженных участков не является эффективной заменой систематической биопсии (т.е. биопсии из 12-18 точек). Однако дополнительная биопсия предполагаемых пораженных участков под контролем ТРУЗИ может оказаться полезной.
Биопсия при раке предстательной железы.
Первичная биопсия предстательной железы.
Показаниями для назначения биопсии предстательной железы являются повышенный (более 4 нг/мл) уровень ПСА и/или подозрительные участки, выявленные во время пальцевом ректальном исследовании или ТРУЗИ.
Высокий уровень ПСА, выявленный при однократном исследовании, не является прямым показанием к биопсии. Необходимо повторно определить уровень ПСА через несколько недель при помощи того же анализа в стандартных условиях (т.е. без эякуляции и без манипуляций, таких как катетеризация, цистоскопия или трансуретная резекция – ТУР, и при отсутствии инфекций мочевых путей) в той же диагностической лаборатории с использованием тех же методов.
В настоящее время проведение биопсии предстательной железы под контролем ультразвука является стандартным методом диагностики. Хотя при биопсии предстательной железы используется преимущественно трансректальный способ, некоторые урологи производят ее трансперинеально. Частота обнаружения рака при помощи трансперинеальной биопсии предстательной железы сопоставима с частотой обнаружения при трансректальной биопсии. Трансперинеальный способ под контролем ультразвука является полезной альтернативой в особых случаях, например, у больных после экстирпации прямой кишки.
Повторная биопсия предстательной железы.
Показаниями для назначения повторной биопсии предстательной железы являются:
• увеличивающийся или стабильно высокий уровень ПСА, подозрительные участки, выявленные при пальцевом ректальном исследовании;
• атипичная мелкоацинарная пролиферация.
Оптимальный срок проведения повторной биопсии не установлен. Его определяют на основании результатов патоморфологического исследования при первичной биопсии с учетом серьезности подозрений на рак предстательной железы (атипичная мелкоацинарная пролиферация, высокий или быстро растущий уровень ПСА, подозрительные уплотнения при пальцевом ректальном исследовании, семейный анамнез).
Чем позднее проводится повторная биопсия,тем выше частота обнаружения рака предстательной железы. Наличие ПИН высокой степени, без дополнительных исследований, больше не рассматривают в качестве показания к повторной биопсии.
Таким образом, направление на повторную биопсию предстательной железы следует выдавать на основании других клинических критериев, например, результатов пальцевого ректального исследования и уровня ПСА.
При наличии множественных очагов ПИН (выявленной в нескольких биоптатах), возможно, есть основания для ранней повторной биопсии предстательной железы, так как в таком случае риск развития рака предстательной железы несколько повышается.
Сатурационная биопсия предстательной железы.
Частота выявления рака предстательной железы при помощи повторной сатурационной биопсии, варьируется от 30 до 43% и зависит от количества столбиков, полученных при предыдущих биопсийных исследованиях.
В особых случаях сатурационную биопсию можно выполнять трансперинеально. Это позволяет выявить дополнительно рак предстательной железы в 38% случаев. Однако недостатком этого способа (3-D стереотаксическая биопсия из 24-36 точек) является высокая частота развития задержки мочеиспускания (10%).
Локализация участков забора ткани и количество столбиков.
При первичной биопсии забор ткани следует выполнять в периферических отделах предстательной железы как можно более латерально и сзади.
Дополнительные столбики нужно взять при помощи пальцевого ректального исследования/ТРУЗИ из предполагаемых пораженных участков, которые определяются индивидуально в каждом случае.
Секстантная биопсия больше не считается эффективной. При объеме предстательной железы 30–40 см. куб. необходимо взять не менее 8 столбиков. С увеличением количества столбиков более 12 точность анализа существенно не изменяется. По результатам Британского исследования по диагностике и лечению рака предстательной железы была рекомендована 10-точечная биопсия.
Диагностическая ТУР предстательной железы.
Проведение диагностической ТУР предстательной железы вместо повторных биопсий нецелесообразно. Частота обнаружения раковых клеток при этом методе не превышает 8%, что свидетельствует о его неэффективности при диагностике рака.
Биопсия семенных пузырьков.
Четкие показания для проведения биопсии семенных пузырьков пока не определены. При уровне ПСА > 15–20 нг/мл биопсия показана, только если ее результаты будут иметь решающее значение при определинии тактики лечения. При уровне ПСА > 15–20 нг/мл вероятность прорастания опухоли в семенные пузырьки составляет 20–25%.
Биопсия переходной зоны.
Первичная биопсия с забором ткани переходной зоны характеризуется очень низкой частотой обнаружения рака предстательной железы, поэтому забор ткани из переходной зоны простаты следует проводить только при повторной биопсии.
Целесообразность назначения антибиотиков при биопсии простаты.
Применение пероральных или внутривенных форм антибиотиков является самым современным методом профилактики осложнений. Оптимальная дозировка и продолжительность курса определяются индивидуально.
Предпочтительными препаратами считаются фторхинолоны, при этом ципрофлоксацин более эффективен, чем офлоксацин. Антибиотики назначаются за день до биопсии предстательной железы, и принимаются в течение 7-10 дней.
Местная анестезия при биопсии простаты.
Современным методом местной анестезии при биопсии предстательной железы является перипростатическая нервная блокада под контролем ультразвука. Расположение депо анестетика (в верхушке или основании) не имеет значения.
Интраректальное введение местного анестетика значительно уступает по эффективности перипростатическому его введению.
Тонкоигольная аспирационная биопсия простаты.
Тонкоигольная аспирационная биопсия предстательной железы менее эффективна, чем трансректальная биопсия простаты специальной биопсийной иглой под контролем ТРУЗИ.
При помощи трансректальной биопсии можно точно определить сумму баллов по Глисону и распространенность опухоли в пределах простаты.
Осложнения биопсии простаты.
Частота развития осложений после биопсии предстательной железы невысока. Среди незначительных осложнений встречаются такие, как макрогематурия (14,5%) и гематоспермия (37,4%). Серьезные инфекционные осложнения после биопсии наблюдались менее чем в 1% случаев. Частота острой задержки мочи не превышает 0,2%.
Увеличение в последнее время количества столбиков при проведении биопсии не привело к росту частоты серьезных осложнений, требующих лечения. Прием аспирина в малых дозах больше не считается абсолютным противопоказанием к проведению биопсии простаты.
Патоморфологическое исследование пункционных биоптатов предстательной железы.
Макроскопическое исследование и подготовка материала.
Материалы биопсии предстательной железы, полученные с разных участков, обычно направляются в патоморфологическую лабораторию в отдельных пробирках и должны подвергаться обработке в отдельных контейнерах. Перед обработкой регистрируют количество столбиков в каждой пробирке и длину каждого столбика.
Установлено, что длина биоптата предстательной железы в патоморфологическом препарате существенно влияет на частоту обнаружения рака предстательной железы. Чтобы отдельные столбики были плоскими и ровными, в один контейнер помещают не более 3 столбиков и используют губку и бумагу.
Для лучшего обнаружения небольших очагов опухоли блоки следует разрезать на 3 части. Рекомендуется также фиксировать промежуточные срезы на случай, если потребуется дополнительное иммуногистохимическое исследование.
Микроскопическое исследование и заключение.
Диагностика рака предстательной железы основывается на патоморфологическом исследовании. Тем не менее, иммуногистохимия также может быть эффективной. При подозрении на опухоль в биоптате, сомнения насчет диагноза,зачастую, можно разрешить с помощью консультации коллег или получения мнения специалистов сторонней организации.
В заключении по биопсии предстательной железы следует использовать четкую, ясную терминологию и избегать таких терминов, как «атипия», «атипичные железы» и «потенциально злокачественное новообразование».
Для каждого участка биопсии следует указывать процент положительных столбиков с карциномой и сумму баллов по Глисону на основании системы, принятой в 2005 г. Согласно действующему международному соглашению (модифицированная) сумма баллов по Глисону для опухолей, выявленных при биопсии предстательной железы, состоит из балла по шкале Глисона, доминантного (наиболее обширного) компонента карциномы, и наивысшего балла независимо от обширности компонента (правило 5% не применяется).
Если карцинома преимущественно состоит из компонентов с баллом 4/5, небольшой процент обнаруженных клеток (
Целью патоморфологического исследования материала радикальной простатэктомии является предоставление информации о патоморфологической стадии рака предстательной железы, степени дифференцировки и состоянии хирургического края.
В заключении должны быть отражены следующие параметры:
- Типирование (> 95% рака предстательной железы представляют типичные (ацинарные) аденокарциномы);
- Сумма баллов по Глисону;
- Стадирование и состояние хирургического края опухоли;
- При необходимости локализация и размер распространения за пределы предстательной железы, наличие инвазии в шейку мочевого пузыря, инвазия семенных пузырьков, локализация и размер участка положительного хирургического края;
- Можно дополнительно указать информацию о множественности, диаметре доминирующей опухоли и зональное расположение (переходная, периферическая зона, передняя поверхность) доминирующей опухоли;
- Количество удаленных лимфоузлов с каждой стороны и количество пораженных лимфоузлов.
Сумма баллов по Глисону.
Оценка аденокарциномы предстательной железы по шкале Глисона является самым надежным прогностическим фактором клинического поведения опухоли и результатов лечения. Поэтому сумму баллов по Глисону включают как один из параметров в номограммы, оценивающие риск рецидива после простатэктомии.
Сумма баллов по Глисону – это сумма баллов 2 самых доминантных (по объему) участков по шкале Глисона. Если присутствует только 1 балл, он удваивается. Если участок занимает менее 5% объема опухоли, его балл не учитывается в сумме баллов по Глисону (правило 5%).
Кроме суммы баллов по Глисону, необходимо указывать отдельно первичный и вторичный баллы (например, сумма баллов по Глисону 7 [4 + 3]). При множественных опухолях дается общая сумма баллов по Глисону с обязательным указанием самой высокой оценки отдельного очага опухоли. Третичный балл по шкале Глисона 4 или 5, особенно если его участок превышает 5% объема опухоли предстательной железы, является неблагоприятным прогностическим фактором биохимического рецидива.
В дополнение к сумме баллов по Глисону, следует указывать наличие третичного балла и примерный процент соответствующего участка от объема опухоли.
Определение экстрапростатического распространения опухоли.
Для обозначения наличия опухоли за пределами предстательной железы рекомендуется употреблять термин «экстрапростатическое распространение».
Экстрапростатическое распространение определяют как аденокарциному, проросшую в перипростатическую клетчатку или распространившуюся за пределы предстательной железы, например в сосудисто-нервный пучок.
Инвазия в шейку мочевого пузыря также рассматривается как экстрапростатическое распространение. Рекомендуется указывать не только расположение, но и степень экстрапростатического распространения, поскольку она влияет на риск рецидива.
Не существует общепринятого международного определения терминов «очаговое», «неочаговое» и «обширное экстрапростатическое распространение». Одни исследователи к очаговому относят экстрапростатическое распространение «в нескольких железистых элементах» или распространение менее 1 поля зрения при большом увеличении микроскопа, тогда как другие измеряют глубину распротранения в мм.
В настоящее время клинически целесообразным представляется определять размер экстрапростатического распространения (например, «менее или бо-лее 1 поля зрения при большом увеличении микроскопа» или «1 мм»).
Относительно верхушки предстательной железы не существует единого мнения о способе определения экстрапростатического распространения в этой локализации. В данном случае прорастание опухоли в скелетные мышцы не рассматривается как экстрапростатическое распространение. Следует отметить, что для опухоли в верхушке предстательной железы не существует стадии pT4.
В шейке мочево гопузыря следует различать микроскопическую инвазию тонких волокон гладкой мышцы и обширную инвазию стенки мочевого пузыря, поскольку первая не является независимым прогностическим фактором биохимического рецидива и должна рассматриваться как экстрапростатическое распространение (pT3a).
Положительный хирургический край шейки мочевого пузыря должен обозначаться как экстрапростатическое распространение (pT3a) с положительным хирургическим краем, а не как стадия pT4.
Некоторые исследователи рассматривают инвазию толстых волокон гладких мышц как обширную инвазию, которая определяется урологом.
Объем опухоли при раке предстательной железы.
Мнения о прогностической ценности объема опухоли предстательной железы в материале после радикальной простатэктомии неоднозначны, учитывая несколько противоречивых исследований, которые подтверждают либо опровергают этот показатель как независимый прогностический фактор.
Тем не менее, граничный объем рака предстательной железы 0,5 см. куб. продолжают использовать как важный критерий дифференциации клинически значимых и не значимых опухолей.
Кроме того, усовершенствование рентгенографических методов позволяет более точно определить объем опухоли без хирургического вмешательства.
Таким образом, при наличии доминирующего опухолевого узла рекомендуется указывать его максимальный диаметр в миллиметрах.
Состояние хирургического края.
Состояние хирургического края является независимым фактором риска биохимического рецидива.
Как правило, можно получить точную информацию о состоянии хирургического края:
• Край является положительным, если опухолевые клетки контактируют с окрашенным краем образца;
• Край является отрицательным, если опухолевые клетки располагаются очень близко к окрашенному краю или на неокрашенной поверхности ткани.
Если на ткани имеются серьезные повреждения (как правило, в верхушке), определить состояние хирургического края не всегда возможно.
Состояние хирургического края не зависит от стадии рака, а положительный край не свидетельствует об экстрапростатическом распространении. Для подтверждения связи между размером положительного края и риском рецидива недостаточно научно обоснованных доказательств.
Однако, необходимо указывать (много) очаговость и размер положительного края, например линейный размер в миллиметрах или количество блоков с положительным краем.
Источник www.docmilenin.com