Изучение частоты злокачественных заболеваний, особенностей образа жизни людей в разных странах и идентификация групп населения с высоким онкологическим риском имеют важнейшее общемедицинское значение. Социальная значимость выявленных закономерностей позволяет проводить соответствующие превентивные меры.
В связи с этим известный онколог P.Boyle (2001) отмечает, что эпидемиология не может быть только «наукой, подсчитывающей мертвые тела», ее цель состоит в изучении развития и профилактике онкологических заболеваний.
Эпидемиология рака предстательной железы определяется двумя факторами:
- распространенностью, или процентом мужского населения, страдающего данным заболеванием;
- частотой, или уровнем встречаемости заболевания, у мужчин в различных возрастных периодах.
Помимо столь важных вопросов, эпидемиологический анализ необходим для наблюдения за развитием предраковых процессов, когда происходит их трансформация до состояния ранней стромальной инвазии и формирования зрелой инвазивной опухоли, а эти процессы могут продолжаться месяцы и даже годы.
Эскалация рака предстательной железы — неоспоримый факт современности. Катастрофическое увеличение в целом раковых заболеваний повлекло к статистическому изменению причин общей смертности в мире. Так, по данным Американского Ракового Центра, в 1999 г. смертность от онкологических заболеваний вышла на второе место после инфаркта миокарда, составляя 23,3%.
Еще более разительным оказался факт нарастания частоты рака предстательной железы у мужчин после 60 лет, который только несколько лет назад уступал опухолям грудной клетки (15,1 %) и составлял 14,8%, а сегодня в США занял первое место. Предельно выразительно о частоте рака предстательной железы высказывается Американское Общество Онкологов (2000): каждые 3 минуты в мире регистрируется случай этого вида новообразования. В общей популяции мужчин старше 50 лет частота рака предстательной железы составляет 2,4 % среди белых и 5,5 % — среди чернокожих (I. М. Antonopoulos et al., 2000).
Статистические исследования
О реальных соотношениях данного вида злокачественных опухолей свидетельствуют и статистические исследования. В большинстве индустриально развитых стран мира рак предстательной железы вышел на первое место среди онкологических заболеваний у мужчин. Так, оно составляет 12% в странах Европейского Союза и 29% — в США. Согласно регистру всех раковых заболеваний в Германии, рак предстательной железы с 1998 г. составляет по частоте встречаемости 18,7% и опережает рак легкого (16,6%).
Выявляемость данного вида опухолей неуклонно возрастает, и трагическая реальность подтверждает, что риск заболеть подобным недугом у 30—40-летних мужчин составляет около 30%, у 60-70-летних — 60% и у 80-летних — 80%. По данным Д. Ю. Пушкаря (2002), вероятность обнаружения рака простаты от 40 до 59 лет составляет 1,28% и от 60 до 70 лет — 15,6%, или у одного из шести.
Из официальных сообщений известно, что в Германии ежедневно диагностируются 100 новых заболевших раком предстательной железы.
Согласно исследованиям H.B.Carter и D.S.Coffey (1990), у 75% мужского населения в возрасте 80 лет и старше будет развиваться гистологический рак простаты, 30—40% 50-летних мужчин поражаются этой болезнью, и только у 8 % она диагностируется.
В США в 1998 г. было впервые выявлено 184000 новых случаев рака простаты (РП) и более 39000 мужчин умерли от этой болезни. Изменилась статистика рака простаты и в странах Европейского Союза: количество новых случаев в 2000 г. составило 186766 и смертей — 81353 (J.Ferlay ct al., 2001).
В России рак предстательной железы среди онкологической патологии составляет 16,1%, уступая по частоте только раку кожи, причем ежегодный прирост увеличился до 122% (Н.Н.Трапезников, 1999). Анализ результатов скрининга за 5 лет показал 33,4%-ный прирост, количество умерших возросло на 21,3 % (Б. В. Бухаркин, 1999).
Г. П. Колесников и соавт. (2001) допускают, что каждый шестой новорожденный мальчик в течение жизни заболеет раком предстательной железы (риск развития равен 15,4 %). В. И. Чиссов и В. В. Старинский (1999) отмечают активный рост заболеваемости рассматриваемого вида злокачественного процесса, поскольку среднегодовой темп прироста стандартизованного показателя — 5,38%; общий прирост — 60,2 %.
Убедительную статистику заболеваемости раком предстательной железы представили на X съезде урологов России (2002) Н.А.Лопаткин и А.Г.Мартов. Так, к 2000 г. количество таких пациентов достигло 11575, что на 10% больше, чем в 1998 г.; стандартизованный показатель равен 17,1, в то время как в 1996 г. — 11,0. Смертность от рака предстательной железы возросла с 2,7 тысяч в 1980 г. до 5,6 тысяч в 1996 г. Авторы высказываются за активное внедрение скрининга рака простаты у мужчин старше 50 лет.
Несколько иная статистика отмечается в Украине. Так, О.М. Артищук и соавт. (2001) подчеркивают возросшую частоту заболеваний раком предстательной железы, составляющую 16,8 случая на 100 тысяч мужского населения. З.П.Федоренко и соавт. (1998) констатируют тенденцию повышения заболеваемости на 30% за 5 лет: от 12,9 (1992) до 17,3 (1997), причем больше половины случаев регистрируется в III-IV стадиях. Около 25% больных раком предстательной железы в Украине умирают на протяжении первого года после установления диагноза.
Согласно канцер-реестра Украины, где предметно фиксируются и обобщаются онкологические заболевания, в 1998 г. рак простаты составил 13,98 случая на 100 тысяч населения, в Киеве — 26,22, а показатель смертности находился на уровне 7,64—10,3 случая на 100 тысяч населения (С.О.Шалимов, 2000).
Глубоко печалят и неутешительные сведения о частоте рака предстательной железы в отдельных регионах Украины, в частности в Харьковском. Если в 1990 г. на 100 тысяч мужского населения этот вид новообразований отмечался у 12,6, то через 10 лет показатель почти удвоился и достиг 20,6. Еще более поразительными оказались данные 2001 г., вошедшие в статистический отчет, в соответствии с которым показатель возрос до 24,8 (А. С. Переверзев, Р.В.Стецишин,2001).
Б. С. Горев и соавт. (2002) приводят показатель заболеваемости раком простаты — 33,7 случая на 100 тысяч мужчин в Днепропетровской области.
Рак предстательной железы все чаще обнаруживается у молодых людей с ранней, клинически локализованной или локально распространенной формой. Согласно данным P.N.Post et al. (1999), за период 1971—1989 гг. стандартизированная по возрастному принципу частота рака простаты у мужчин 40—59 лет возросла с 8,8 до 12,5 на 100 тысяч в Нидерландах и с 7,0 до 11,6 на 100 тысяч — в Великобритании.
В последние 10 лет широкомасштабные исследования позволили добиться заметного прогресса в диагностике и лечении этого вида злокачественных новообразований. Разработки коснулись практически всех аспектов рассматриваемого заболевания. Наиболее успешными оказались результаты раннего распознавания благодаря новым методикам и, прежде всего, определению уровня сывороточного простатспецифического антигена (ПСА).
Считается, что систематическое проведение данного теста в сочетании с пальцевым и трансректальным УЗ-исследованием привело к существенному снижению процента выявляемости метастазирующего рака предстательной железы.
Скрининг, или организованная система раннего распознавания рака предстательной железы, включает комбинированное применение названных методов, реализация которых осуществляется под эгидой органов здравоохранения при обязательном участии опытных специалистов-урологов.
Вокруг некоторых сторон скрининговой программы ведутся оживленные дискуссии, поскольку выявление опухоли у мужчин без какой-либо симптоматики оставляет спорным вопрос о целесообразности оперативного лечения. Его решение, как явствует из онкологических принципов, не всегда должно склоняться в сторону агрессивного подхода, т.е. радикальной простатэктомии. Не каждый мужчина, у которого отсутствуют жалобы и беспокойства, может согласиться на столь объемное вмешательство, сопряженное с возможными интра- и послеоперационными осложнениями.
Применительно к асимптоматически протекающим видам ракового процесса в предстательной железе для обозначения вариаций их агрессивности обычно применяются термины «латентный» и «клинически значимый». Понятие «латентный» означает клинически «молчаливый» рак, с малой вероятностью каких-либо осложнений и наиболее часто обнаруживаемый на аутопсии. «Клинически значимый» рак сопровождается прогрессией симптомов, тяжелыми осложнениями, когда предупредить смертельный исход можно адекватным лечением в ранней стадии.
Имеющееся значительное различие между частотой клинически явного рака простаты и превалированием микроскопической болезни вызывает затруднения в выборе адекватных лечебных подходов по отношению к латентному виду, поскольку вероятность прогрессии его незначительна. Пациенты могут дожить до глубокой старости, имея рак предстательной железы, не зная о нем, и умереть совсем по другим причинам.
Очевидное противоречие частоты клинически выявляемого и аутопсийно обнаруживаемого рака простаты связано с ешо уникальностью и состоит в том, что большинство пациентов умирают с ним, но не от него. Секционные данные подтверждают, что для 60-летнего мужчины риск «остановившегося» рака простаты составляет приблизительно 30%, в то время как «клинически значимая» болезнь выявляется только у 8-9 %, а риск смерти от этого вида рака равен 2,9% (С. Н. Bangma et al., 2001).
Противоречивость необходимости проведения скрининга состоит в следующих доводах:
- простота, доступность и необременительность тестов (уровень ПСА, пальцевое ректальное исследование, УЗИ);
- раннее выявление потенциально курабельного заболевания;
- снятие вопроса о возможности рака у тех, у кого его нет;
- возможность уменьшения смертности от рака простаты.
ПРОТИВ:
- преимущественное обнаружение медленно растущих опухолей;
- невыясненная эффективность в снижении смертности;
- некоторые обнаруженные формы рака могут никогда не проявляться клинически;
- вероятность ложноположительных находок;
- биопсия под контролем трансректального УЗ-наведения у 2-4 % пациентов осложняется тяжелыми воспалительными процессами. Вместе с тем, своевременное выявление во время скрининга «клинически значимого» рака предстательной железы обычно свидетельствует о его курабельности.
Еще 20 лет назад у 70% мужчин с диагностированным раком простаты первоначально определялись отдаленные метастазы, а в 2000 г. только 5 % пациентов в США с первично диагностированным новообразованием имели метастатическую болезнь.
Реальная действительность свидетельствует о необходимости развернутых научных исследований, направленных на углубленную разработку проблемы скрининга и ранней диагностики этого вида злокачественного заболевания у мужчин.
Публикуемые сведения о неутешительной статистике рака предстательной железы однозначно констатируют повсеместное нарастание этого тягостного заболевания. Коварство его проявлений состоит в необычайности и загадочности — от бессимптомности течения на протяжении многих лет до бурно растущей опухоли.
За короткий отрезок времени рациональным подходом раннего выявления латентных форм рака простаты может стать система скрининга, которая охватывала бы все мужское население страны. Такой подход, основанный прежде всего на определении уровня сывороточного простатического антигена, позволяет в какой-то степени приблизиться к выявлению ранних форм рака простаты открыв пути к достоверности статистики и поискам основ рациональной терапии.
Практический опыт раннего распознавания рака простаты накоплен в некоторых регионах России (Ростов-на-Дону, Санкт-Петербург) и Украины (Донецк, Львов), однако этого недостаточно, чтобы говорить о полномасштабной программе. Эффективной представляется организация специализированных центров в крупных городах, где можно сконцентрировать необходимое оборудование и квалифицированных специалистов для оказания помощи пациентам, страдающих раком предстательной железы.
Источник medbe.ru
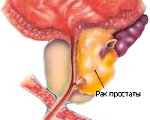
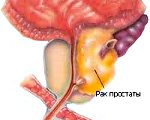
Рак простаты – это злокачественная опухоль тканей предстательной железы. Специфической симптоматики, особенно на ранних стадиях, нет. Возможные нарушения (вялая прерывистая струя мочи, никтурия, постоянные позывы на мочеиспускание, боль в тазовой области и др.) связаны с наличием у пациента аденомы простаты или хронического простатита. В диагностике рака простаты применяют пальцевое прямокишечное исследование предстательной железы, определение ПСА, УЗИ, биопсию. Лечение может включать радикальные подходы (простатэктомию), малоинвазивные вмешательства (HiFu-терапию, брахитерапию, криоаблацию), дистанционную лучевую терапию, гормоно- и химиотерапию.
МКБ-10


Общие сведения
В ряде стран в структуре онкозаболеваний рак простаты по частоте встречаемости у мужчин уступает только раку легкого и раку желудка. В современной онкоурологии заболевание является серьезной медицинской проблемой, поскольку зачастую диагностируется только на III-IV стадии. Это связано как с длительным бессимптомным развитием опухоли, так и с неадекватной реализацией мер по ранней диагностике. Раком предстательной железы чаще заболевают мужчины старше 60 лет, однако в последние годы прослеживается тенденция к «омоложению» патологии.

Причины
Рак простаты является полиэтиологическим заболеванием с невыясненными до конца причинами. Главным фактором риска считается возраст мужчины. Более 2/3 случаев злокачественных опухолей предстательной железы приходится на возраст старше 65 лет; в 7% наблюдений болезнь диагностируется у мужчин моложе 60 лет. Другим предрасполагающим моментом служит расовая принадлежность: заболевание наиболее распространено среди афроамериканцев и реже всего встречается у выходцев из Азии.
Определенное значение в этиологии отводится семейному анамнезу. Наличие патологии у отца, брата или других мужчин в семье увеличивает риск возникновения рака простаты в 2-10 раз. Существует предположение, что вероятность новообразования данной локализации у мужчины увеличивается, если в семье есть родственницы, больные раком молочной железы.
Среди других вероятных факторов риска выделяют особенности питания, связанные с употреблением большого количества животных жиров, терапию тестостероном, недостаток витамина D. Некоторые исследования указывают на повышенную вероятность возникновения опухоли у мужчин, перенесших вазэктомию (стерилизацию). Уменьшает возможные риски употребление продуктов сои, богатых фитоэстрогенами и изофлавоноидами; витамина Е, селена, каротиноидов, диета с пониженным содержанием жиров.
Классификация
Рак простаты представлен следующими гистологическими формами: аденокарциномой (крупноацинарной, мелкоацинарной, криброзной, солидной), переходно-клеточным, плоскоклеточным и недифференцированным раком. Наиболее распространен железистый рак – аденокарцинома, составляющий 90% всех выявляемых новообразований простаты.
Для оценки степени злокачественности рака простаты используется шкала Глисона. Согласно ей, степень дифференцировки клеток в двух образцах биопсийного материала оценивается от 1 до 5 баллов, в сумме получается индекс рака простаты:
- 2-6 баллов — высокодифференцированный, малоагрессивный, медленно растущий рак простаты
- 7 баллов — низкодиференцированная опухоль средней степи агрессивности
- 8-10 баллов — низкодифференцированный, быстро растущий рак простаты с высоким риском раннего метастазирования.
По системе TNM выделяют несколько стадий РПЖ:
- Т1 – опухоль не проявляется клинически, имеет диаметр менее 2 см, обнаруживается случайно. При подстадии Т1а поражено менее 5% паренхимы железы, при Т1b — более 5%. Подстадия T1c выставляется в случае обнаружения атипичных клеток в биоптате.
- Т2 – опухоль размером 2-5 см без прорастания капсулы железы. T2a — поражено менее половины доли простаты, T2b — более половины доли с одной стороны, T2c — двустороннее поражение.
- Т3 – опухоль более 5 см, прорастает капсулу железы. T3a — семенные пузырьки не затронуты, T3b — прорастание в семенные пузырьки.
- Т4 – опухоль прорастает за пределы капсулы, распространяется на шейку или сфинктер мочевого пузыря, прямую кишку, мышцу-леватор заднего прохода, стенку таза.
- N1 – обнаруживаются единичные метастазы в лимфоузлах, N2 — определяются множественные метастазы
- М1 – определяются отдаленные метастазы рака простаты в лимфоузлах, костях и др. органах.

Симптомы рака простаты
Новообразование характеризуется длительным латентным периодом развития. Специфических признаков рака простаты нет. Имеющие место симптомы, как правило, с наличием у мужчины сопутствующей патологии — простатита или аденомы предстательной железы. Возникает учащение мочеиспускание с затруднением начала микции; чувство неполного опорожнения мочевого пузыря; прерывистая и слабая струя мочи; частые позывы к мочеиспусканию, проблемы с удержанием мочи.
Могут иметь место жжение или боль при мочеиспускании или семяизвержении; гематурия и гемоспермия; боли в промежности, над лобком или тазу; боли в пояснице, вызванные гидронефрозом; эректильная дисфункция. Именно эти жалобы зачастую и вынуждают пациента обратиться за медицинской помощью. Рак простаты чаще всего становится случайно находкой при углубленном урологическом обследовании.
Непрерывные тупые боли в позвоночнике и ребрах, как правило, свидетельствуют о метастазировании в кости. В поздних стадиях рака простаты могут развиваться отеки нижних конечностей, обусловленные лимфостазом, похудение, анемия, кахексия.
Диагностика
Объем обследования, требуемый для выявления рака простаты, включает пальцевое исследование железы, определение ПСА в крови, УЗИ и УЗДГ простаты, биопсию предстательной железы. При пальцевом исследовании простаты через стенку прямой кишки определяются плотность и размеры железы, наличие пальпируемых узлов и инфильтратов, локализация изменений (в одной обеих долях). Однако только с помощью пальпации невозможно отличить рак органа от хронического простатита, туберкулеза, гиперплазии, камней предстательной железы, поэтому требуются дополнительные верификационные исследования:
- Исследование ПСА. Распространенным скрининговым тестом при подозрении на рак простаты является определение уровня ПСА в крови. Специалисты-онкоурологи ориентируются на следующие показатели: при уровне ПСА 4-10 нг/мл вероятность рака составляет около 5%; 10-20 нг/мл — 20-30%; 20-30 нг/мл — 50-70%, выше 30 нг/мл — 100%. Следует учитывать, что повышение показателей простат-специфического антигена также отмечается при простатите и доброкачественной гиперплазии предстательной железы.
- УЗИ простаты. Может выполняться из трансабдоминального или трансректального доступа: последний позволяет выявлять даже небольшие опухолевые узлы.
- Трансректальная биопсия простаты. Выполняется под УЗИ-контролем. Забор материала обычно производится из 12 точек (по 6 из каждой доли железы). Осуществляется через прямую кишку, как правило, под местной анестезией.
- Сатурационная биопсия. Проводится чрезпромежностным доступом под спинальной анестезией. В ходе процедуры берется более 12 образцов тканей.
- Fusion-биопсия простаты. Специальная компьютерная программа производит обработку данных МРТ простаты, что позволяет прицельно выполнить забор ткани из подозрительного участка. Делается как через промежность (спинномозговая анестезия), так и трансректально (местная анестезия).
Дополнительно может проводиться определение уровня тестостерона, УЗИ брюшной полости, сцинтиграфия скелета, рентгенография легких.

Лечение рака простаты
С учетом стадии опухоли может быть предпринято хирургическое лечение, радиотерапия (дистанционная или внутритканевая), химиотерапия. Использование различных подходов в первую очередь обусловлено распространенностью рака предстательной железы.
- Малоинвазивные методы. Включают HiFu-терапию, брахитерапию простаты, криоаблацию. Могут применяться при низком онкологическом риске или у тех пациентов, которым нельзя выполнить удаление простаты по медицинским показаниям. Однако в случае применения данных методик вероятность рецидива выше, чем при радикальном подходе.
- Радикальная простатэктомия. Основной вид хирургического вмешательства при новообразовании простаты – радикальная простатэктомия, в ходе которой полностью удаляется железа, семенные пузырьки, простатический отдел мочеиспускательного канала и шейка мочевого пузыря; производится лимфодиссекция. Проведение радикальной простатэктомии может сопровождаться последующим недержанием мочи и импотенцией. Современная хирургия постепенно отходит от открытых операций. Все шире в практику входит лапароскопическая и робот-ассистированная простатэктомия.
- Андрогенная блокада. С целью индукции андрогенной блокады при раке простаты может быть выполнена энуклеация яичек (билатеральная орхиэктомия). Данная операция приводит к прекращению выработки эндогенного тестостерона и снижению темпа роста и диссеминации опухоли. В последние годы вместо хирургической кастрации чаще используется медикаментозное подавление выработки тестостерона агонистами LHRH-гормонов (гозерелин, бусерелин, трипторелин).
- Лекарственная терапия. Гормонотерапия и химиотерапия могут применяться после удаления простаты, а также у пациентов, которым нельзя выполнить операцию
Прогноз и профилактика
Перспектива выживаемости зависит от стадии онкопроцесса и дифференцировки опухоли. Низкая степень дифференцировки сопровождается ухудшением прогноза и снижением показателя выживаемости. На стадиях Т1-Т2 N0М0 радикальная простатэктомия способствует 5-летней выживаемости у 74-84% пациентов и 10-летней — у 55-56%. После лучевой терапии благоприятный 5-летний прогноз имеют 72-80% мужчин, 10-летний — 48%. У больных после орхиэктомии и находящихся на гормонотерапии 5-летняя выживаемость не превышает 55%.
Полностью исключить развитие рака простаты не представляется возможным. Мужчинам старше 45 лет необходимо прохождение ежегодного обследования у уролога для раннего выявления новообразования. Рекомендуемый скрининг для мужчин включает ректальное пальцевое исследование железы, ТРУЗИ простаты, определение ПСА в крови.
Источник www.krasotaimedicina.ru
Заболеваемость этим наиболее частым мужским раком среди населения различных стран существенно различается. В Великобритании смертность от рака предстательной железы занимает третье место среди распространенных мужских раков, уступая лишь смертности от рака легкого и толстой кишки.
В США в 2001 г. зарегистрировано 198 000 новых случаев заболевания, в Великобритании в 1997 г. — 20 000 случаев, а в странах Европейского союза 134 000. Статистические данные по США показывают, что как заболеваемость, так и смертность гораздо выше среди темнокожего, чем среди белого населения.
В США, Великобритании, Австралии и Японии появились убедительные доказательства в пользу того, что за последние 50 лет заболеваемость раком предстательной железы, а также смертность от этого заболевания обнаруживают тенденцию к росту. В настоящее время уровень смертности от рака предстательной железы в этих странах составляет 1520 на 100 000 человек мужского населения.
При посмертном вскрытии мужчин, умерших по различных причинам, на протяжении последних 50 лет примерно у 30% из них были обнаружены признаки заболевания раком предстательной железы.
Наши знания об этиологии рака предстательной железы постепенно расширяются . Отмечено увеличение заболеваемости среди мужчин в первом поколении эмигрантов, переехавших из стран третьего мира в более социально благополучные страны.
Это позволяет предполагать, что одним из существенных провоцирующих факторов может быть питание, особенно наличие в рационе больших количеств животного жира и мяса. Влияние таких факторов как курение, алкоголь, вазэктомия и физическая активность, в настоящее время исключается.
Предполагается, что нестероидные противовоспалительные средства могут препятствовать развитию рака предстательной железы. В последней публикации из Канады проанализированы данные, полученные более чем на 2000 больных раком предстательной железы. Сравнение с контрольной группой проводилось по схеме случай-контроль. Была продемонстрирована тенденция к обратной зависимости между продолжительностью кумулятивного срока приема аспирина и развитием рака предстательной железы: на протяжении более чем 8-летнего периода, уровень заболеваемости снизился на 18%. Развитие рака предстательной железы стимулируется андрогенами, поэтому у кастратов не отмечается случаев заболевания.
Этот рак редко обнаруживают у больных с циррозом печени, что объясняется нарушением механизма деградации эстрогенов, которое характерно для данного заболевания. Обнаружена семейная предрасположенность к развитию рака предстательной железы; с ней связано 5-10% всех случаев заболевания. Предполагается, что определенную роль в последующем возникновении рака играют процессы, происходящие в течение внутриутробного периода. Так, невынашиваемость беременности и преэклампсия обратно связаны с частотой возникновения рака предстательной железы.

Дефекты в соматических генах при раке предстательной железы. Исследование клеток рака простаты показывает, что для них характерны множественные соматические мутации, делеции и перестройки хромосом, процессы амплификации генов и нарушение метилирования ДНК.
На протяжении десятков лет эти изменения, вероятно, накапливаются в геноме. К числу наиболее распространенных аномалий хромосом относятся приобретения аллеля на локусах 7р, 7q, 8q и Xq и потери на локусах 8р, 10q, 13q и 16q. Хромосомные аномалии проявляют большую гетерогенность. Она характерна для разных больных, для различных типов повреждений у одного и того же больного, и для различных участков хромосом, содержащих один и тот же тип повреждения.
В процессе развития рака предстательной железы в геноме дополнительно возникают повреждения. При переходе опухоли в метастазирующую форму происходит клональная селекция клеток с мутацией по гену ТР53. Этот ген присутствует в немутированной форме лишь в небольшой части клеток первичной опухоли.
Поскольку заболеваемость раком предстательной железы достаточно велика и связана с возрастом, предпринимались многочисленные попытки проведения скрининговых исследований на группах пожилых мужчин. Использовались два метода обследования: анализ на содержание простатоспецифического антигена (PSA) и пальцевое ректальное обследование предстательной железы.

Примерно у 1% мужчин результаты оказались положительными и, в большинстве случаев, подозрение пало на предстательную железу. Это свидетельствует в пользу адекватности выбранных методов. Чувствительность скрининговых исследований возрастала при регулярном проведении анализов на PSA. Однако в одном исследовании из США были представлены данные, свидетельствующие о том, что сейчас трудно подтвердить важную роль скрининга и ранней диагностики рака предстательной железы в снижении смертности от этого заболевания.
Были проанализированы данные, изложенные в программе SEER (Surveillance, Epidemiology and End-Result Analysis), предложенной Национальным институтом исследования рака (NCI), и касающиеся национального и регионального аспектов распространения заболевания.
Оказалось, что заболеваемость раком предстательной железы в период 1973-1994 гг. сильно увеличилась, причем в гораздо большей степени, чем смертность от него. Это позволяет предполагать, что в настоящее время увеличилось количество случаев раннего выявления рака предстательной железы. Однако из-за длительности исследований и по другим причинам пока не удалось продемонстрировать реальный вклад скрининговых обследований и ранней диагностики рака предстательной железы в укрепление здоровья населения. Недостатки очевидны, поскольку известны степень риска и последствия скрининга и лечения.
Источник meduniver.com