Самым распространенным заболеванием в наше время является рак. Причины возникновения разнообразны: плохая экология, неправильное питание, переохлаждение, слабый иммунитет или наследственность. Толчок к увеличению больных раком послужила Чернобыльская катастрофа. Сейчас каждый пятый житель в группе риска. Самый распространенный – это онкология простаты. Лечить рак можно разными способами: операция, химиотерапия, также эффективна гормонотерапия при раке простаты.
Злокачественная опухоль возникает под воздействием увеличения тестостерона, который вырабатывается яичниками. Гормональное лечение рака способствует снижению тестостерона и, как результат, исчезновению новообразований.
Когда прописывают гормонотерапию?
Специалист прописывает лечение гормонами онкологии предстательной железы, если другие методы будут неприемлемыми по ряду причин:
- пациент отказался от операции;
- отказ или отмена химиотерапии;
- отмена синтетического лечения.
Гормонотерапия может происходить в комплексе с химиотерапией и операцией. Гормональное лечение онкологии предстательной железы более щадящее для организма и не вызывает побочных эффектов, как это делают синтетические препараты. С психологической точки зрения является приемлемым, чем хирургическая кастрация, которая будет необратимой.

В ходе клинических исследований было выявлено, что карцинома предстательной железы злокачественного характера является гормонозависимой, в частности от уровня тестостерона
После окончания лечения пациент становится на учет и постоянно наблюдается у своего врача. Контроль состояния больного и уровень PSA в крови позволяет вовремя отреагировать на прекращение ремиссии и начало рецидива.
Гормональная терапия рака простаты состоит из следующих компонентов:
- Агонисты ЛГРГ: релизинг-гормон(ЛГ), контролирует синтез гормона, прием гозерелина, лейпрорелина или трипторелина способствуют увеличению выработки тестостерона в организме. Средство вводят 1 раз в месяц.
- Антиандрогены: блокируют воздействие агонистов, уменьшают выработку гормона, в эту группу входят: флутамид, ципротерон или бикалутамид. Принимают первые четыре месяца лечения.
- Эстрогены: относятся к женским половым гормонам, действуют по принципу подавления мужских гормонов. У большинства пациентов эффективность лечения достигала ремиссии.
Гормонотерапия при раке предстательной железы на сегодняшний день самый щадящий способ лечения, причем на первых стадиях рака гарантирует практически 85% ремиссию.
Эффективность эстрогенов при онкологии предстательной железы
Эстрогены – это женские половые гормоны. В наличии много положительных отзывов в защиту терапии на основании женских гормонов. Эстрогены работают по принципу подавления тестостерона, но имеют один значительный недостаток – осложнения после лечения, такие как: нарушения в ЖКТ, тромбоэмболию, проблемы с печенью, в редких случаях приводят к инфаркту.

Гормонотерапия при раке предстательной железы угнетающе воздействует на активное развитие и деление раковых клеток путем снижения уровня тестостерона
Конечно, побочные реакции наблюдались у единиц, но они есть, и если у пациента сильный иммунитет, хорошая физическая форма, то вероятность осложнений минимальная.
На сегодня, в процессе клинических исследований, более востребованной стала антиандрогенная терапия. Она направлена на блокировку синтеза мужского гормона. Ее противопоказания связаны с риском обострения сердечно-сосудистых заболеваний.
Все назначения дают квалифицированные специалисты после ряда тщательных исследований, и анализов, чтобы не только вылечить рак, но и не приобрести осложнений после терапии.
Источник mensup.ru
Рак простаты – одна из серьезнейших проблем современной медицины. Согласно статистике это распространенное заболевание находится на втором-третьем месте среди причин смертности от злокачественных новообразований. Гормональное лечение рака простаты широко применяется в современной онкологии и дает неплохие результаты.
Так, в Соединенных Штатах количество диагностированных случаев составило 317 тыс. за год (по данным 1996 г), при этом было зарегистрировано более 41 тыс. смертей от этого недуга. В РФ также намечается тенденция к росту числа заболевших, увеличивается и уровень смертности. Если в конце 80-х годов количество случаев рака предстательной железы (ПЖ) равнялось 8,4 на 100 тыс. людей, то спустя 10 лет заболеваемость выросла до 11,3 на 100 тыс. А уровень смертности от этой патологии достиг 18,5 %.
Гормональное лечение рака предстательной железы
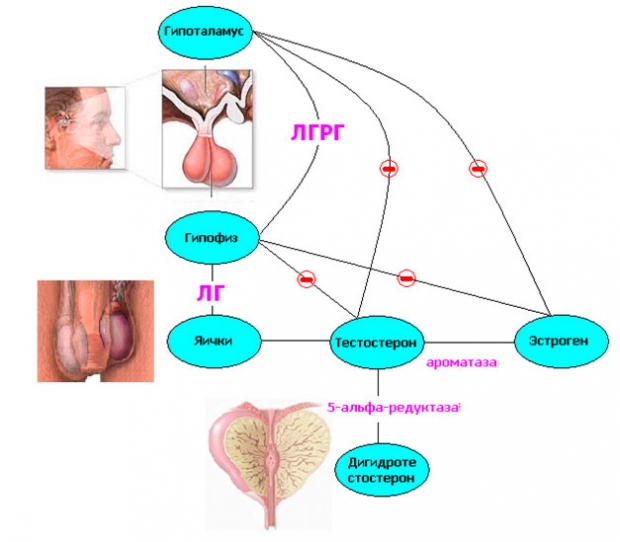
Причины возникновения злокачественных новообразований в простате до сих пор до конца не изучены. Но сегодня многие специалисты сходятся во мнении, что механизм развития подобных болезней связан с изменением фона половых гормонов вследствие нарушения эндокринных функций. Такие нарушения могут быть обусловлены особенностями гипоталамо-гипофизарной системы, связанными с изменением процессов образования гормонов в яичках и надпочечниках.
Зависимость предстательной железы от яичек подтверждается тем фактом, что у кастрированного животного она начинает атрофироваться.
Изучение гормонального фона пациентов с раком ПЖ подтвердило существенный рост уровня андрогенов относительно эстрогенов. Также у этих больных растет количество гонадотропинов в моче, падает уровень ряда 17-кетостероидов, а соотношение эстрогенных фракций при этом изменяется.
Многочисленными исследованиями и медицинской практикой была подтверждена высокая чувствительность опухолей простаты к лечению гормонами. На данный момент гормонотерапия считается самым перспективным способом борьбы с раком предстательной железы. Результаты ее применения превосходят эффект от других распространенных методик (операции, химио- и лучевая терапия). Прежде всего гормональное лечение показано при локальном опухолевом процессе, который захватывает области за пределами ПЖ, а также в случае выявления метастазов, то есть при стадиях С и D согласно системе Джюит-Уайтмор, принятой американскими урологами (с классификацией рака простаты можно ознакомится на нашем сайте). В стадии С после курса гормональных препаратов возможно хирургическое лечение (простатэктомия). При стадии D цель гормонотерапии сводится к уменьшению воздействия мужских гормонов, которые активизируют рост эпителиальных клеток простаты.
Целью терапии при раке простаты начальных стадий является, как известно, полное излечение пациента. Для раннего выявления опухоли рекомендован скрининг – ежегодный анализ на уровень ПСА (для некоторых мужчин такое исследование рекомендовано раз в полгода). При положительном результате осуществляют пальцевое исследование и трансректально проводят эхографию. Такая методика очень информативна – она позволяет выявить рак простаты в 95% случаев. Но, как сообщают специалисты-онкологи РАМН, у большинства обратившихся за врачебной помощью мужчин метастазы уже присутствуют (в 60 – 80 % случаев).
На протяжении многих лет важная роль при лечении гормонами отводилась синтетическим эстрогенам. Это такие препараты, как фосфэстрол, хонван, синестрол. У многих авторов имеются данные о том, что пятилетняя выживаемость после курсов таких гормонов достигала 18-22%.
При этом сегодня использование подобных гормональных средств приходится ограничивать из-за выраженных побочных действий. После приема синтетических эстрогенов у пациентов нередко угнетается иммунитет, нарушается свертываемость крови, возникают нарушения в работе сердечно-сосудистой и пищеварительной систем. В некоторых случаях даже отмечался летальный исход. Из-за возможности осложнений курс эстрогенов сегодня применяют только в качестве терапии второй линии.
Еще одна разновидность лекарственных средств, использующихся на данный момент, — аналоги лютеинизирующего-рилизинг-гормона (ЛГ-РГ). К этой группе относятся препараты лейпрорелин и гозерилин.
Гозерилин является синтетическим аналогом ЛГ-РГ, и поэтому обладает способностью к ингибированию выделения лютеинизирующего гормона гипофизом. Из-за этого в сыворотке крови пациента падает уровень тестостерона (этот процесс полностью обратим). При этом интересно отметить, что на раннем этапе терапии препарат может спровоцировать недолговременное повышение уровня тестостерона.
При продолжительном приеме отмечается подавление обычного выделения ЛГ-РГ, а восприимчивость рецепторов к нему ухудшается. Главный побочный эффект такой терапии – появление эректильной дисфункции. По этой причине в ряде случаев препарат отменяют. Также в процессе лечения у мужчин наблюдается артралгия, повышается артериальное давление. В начале курса лечения возможно усиление болевых ощущений в костях.
Важное место в практике лечения рака ПЖ занимают средства, имеющие антиандрогенное действие. Речь идет об антагонистах андрогеновых рецепторов. На данный момент существуют препараты как со стероидной, так и с нестероидной структурой. К первой группе относятся мегестрола ацетат и ципротерона ацетат, а ко второй — бикалутамид, флутамид, нилутамид. Препараты последней группы переносятся гораздо легче и не дают такого количества побочных эффектов, как средства со стероидной структурой.
Флутамид – одно из широко применяемых и хорошо изученных средств. Действие препарата основано на способности ингибировать связывание тестостерона и дигидротестостерона (ДТГ) с рецепторами, в результате чего затрудняется проявление их биологического эффекта.
Бесспорное достоинство флутамида заключается в том, что он не снижает концентрацию тестостерона в плазме и у пациента не ухудшается потенция. Однако стоит отметить, что повышенная концентрация тестостерона иногда негативно влияет на результат лечения, поскольку происходит «разблокирование» рецепторов. По этой причине флутамид нередко комбинируют с другими препаратами (гозерилин или же лейпролид). Эффективность такого сочетания была доказана несколькими контролируемыми исследованиями. Результаты подтвердили, что курсы комбинированной терапии увеличивают продолжительность жизни не только у больных с начальными стадиями рака простаты, но и в случае распространенного опухолевого процесса.
Так, во время одного из подобных исследований специалисты оценивали возможности комбинированных гормональных курсов перед оперативным вмешательством. Выяснилось, что комбинация флутамида с агонистом ЛГ-РГ дает заметный результат – число резектабельных опухолей выросло на 28%, то есть их можно удалить хирургическим путем.
Но даже терапия одним только антиандрогеном способна дать хороший лечебный эффект. Специалисты, занимающиеся исследованиями воздействия подобных препаратов, приводят такие данные: у 20-78% пациентов злокачественная опухоль частично регрессирует, в 16 – 43% случаев процесс стабилизируется, у 2-20 % больных болезнь продолжает прогрессировать. При сочетании антиандрогенов с кастрацией (медикаментозным или хирургическим способом) результаты лечения оказались такими: 40-80% — частичная регрессия, 16-53% — стабилизация, 1-16% — дальнейший рост опухоли.
Побочные эффекты при гормональной терапии рака простаты
Одно из распространенных осложнений при гормонотерапии, сильно ухудшающее качество жизни пациента, — проблемы с потенцией и снижение полового влечения. После завершения курса лечения, потенция, как правило, приходит в норму. Другим типичным побочным эффектом являются приливы. Во время прилива пациент ощущает жар, у него учащается пульс и усиливается потоотделение. Возникают такие состояния не сразу, а спустя три месяца гормонального курса и могут беспокоить больного в течение длительного периода. Для снижения неприятных проявлений назначают дополнительные гормональные средства и даже антидепрессанты.
К другим побочным эффектам гормонального лечения опухолей ПЖ относятся:
· Чувство постоянной усталости;
· Увеличение груди и болезненные ощущения в ней;
· Остеопороз, спонтанные переломы костей, не связанные с метастазами.
· Метаболические нарушения, ведущие к набору избыточного веса и снижающие тонус мышц. Причем саркопения и лишняя масса тела — это осложнения, которые появляются уже в первый год гормонотерапии. Пациент может набрать до 10 % жира и потерять около 3% мышечной массы.
· Нарушения в деятельности сердечно-сосудистой системы, сердечные приступы, скачки давления.
· Проблемы с памятью.
· Риск развития сахарного диабета.
Профилактика побочных эффектов при лечение гормонами рака предстательной железы
Профилактика развития перечисленных осложнений включает такие мероприятия:
— Соблюдение диеты. Мужчинам, проходящим курс гормонотерапии, рекомендуется уменьшить содержание жиров в рационе. Также желательно употреблять меньше соли и специй. Полезная еда – овощи, фрукты, молочные продукты. Принимать пищу рекомендуется часто, небольшими порциями. При ухудшении аппетита отказываться от еды нельзя. Чтобы не допустить развития остеопороза нужно употреблять больше кальция и витамина D. Правильную диету обычно помогает составить врач. Он же в случае необходимости посоветует витаминные препараты.
— Отказ от сигарет и алкоголя.
— Ограничение напитков с содержанием кофеина.
— Соблюдение распорядка дня, регулярный отдых, прием пищи в одно и то же время.
— Пребывание на свежем воздухе.
— Умеренные физические нагрузки (ни в коем случае не допускается перенапряжение). План занятий лучше согласовать с лечащим врачом.
— Пешие прогулки с постепенным увеличением их длительности.
— Потребление достаточного объема жидкостей (около двух литров в день).
Также желательно не допускать нервного перенапряжения, стрессов и соблюдать осторожность, оберегая себя от ушибов и других повреждений.

Когда следует начинать лечение гормонами рак предстательной железы
Вопрос о сроках назначения гормональной терапии пациентам с раком ПЖ до сих пор не решен. Пока еще не ясно, когда именно следует начинать курс приема гормонов: немедленно после обнаружения местно-распространенной опухоли/бессимптомного рака с метастазами или же только тогда, когда появятся явные признаки прогрессирования болезни.
Единого мнения по этому поводу не существует из-за того, что не было проведено достаточного числа контролируемых исследований. Осуществленные на данный момент исследования не могут считаться точными, поскольку в них принимало участие совсем немного пациентов, при этом отсутствовала их стратификация по стадиям рака (местно распространенный процесс, метастатический рак, поражение лимфоузлов).
По этой причине рекомендации по определению времени начала терапии основываются на докладе Управления политики и исследований в здравоохранении США (Agency for Health Care Policy and Research). В докладе представлены данные, подтверждающие важную роль ранней терапии гормональными препаратами для улучшения показателей выживаемости. При этом доклад ссылается на ряд исследований, когда гормональное лечение назначалось как первичная терапия. Однако обобщенный анализ существенной разницы не выявил.
К тому же некоторые авторы утверждают, что андрогенная блокада (химическая кастрация) в экономическом и психологическом плане более оправдана, когда ее назначают уже после развития симптоматики, связанной с метастазами.
В еще одном исследовании принимали участие больные с распространенным опухолевым процессом. Они проходили курсы раннего и отсроченного лечения гормональными препаратами. Такая терапия проводилась и как первичная, и как адъювантная после оперативного вмешательства. Полученные результаты подтвердили, что ранняя гормонотерапия может остановить дальнейшее развитие болезни и предотвратить осложнения. Но при этом она не влияет на показатели опухолево-специфической выживаемости и лишь немного улучшает общую выживаемость (риск смерти уменьшается примерно на 5% спустя 10 лет).
С недавних пор целесообразность раннего гормонолечения пациентов имеющих стадию N+ (по системе TNM) и перенесших простатэктомию поставлена под вопрос. Сомнения медиков вызваны несколькими причинами. Одна из них – микрометастатическое поражение лишь одного узла, которое нельзя приравнять к обширному метастазированию в лимфоузлы, о котором говорится в исследовании.
Американскими специалистами было проанализировано более 700 случаев, в результате чего ученые пришли к выводу, что эффективность раннего лечения гормонами после удаления простаты при стадии N+ весьма сомнительна.
После внедрения скрининга ПСА (анализ крови) были получены примерно такие же результаты. Отличие заключалось в небольшом улучшении общей выживаемости. Показатель опухолево-специфической выживаемости остался неизменным. Более того, было подтверждено, что на хороший результат раннего лечения гормонами могут рассчитывать лишь пациенты молодого возраста с повышенным ПСА.
Данные обзора научной литературы (рекомендации ASCO — American Society of Clinical Oncology), касающиеся первичного гормонолечения пациентов, имеющих диагноз андрогензависимой метастатической рецидивной или же прогрессирующей опухоли простаты, позволяют прийти к заключению, что на данный момент невозможно сформулировать четкие инструкции, связанные со сроками осуществления гормональной терапии при распространенном, но бессимптомном злокачественном процессе. Это будет возможно только после публикации данных, полученных в результате научных исследований с применением современных диагностических методик и стандартизированных схем дальнейшего наблюдения.
Метаанализ приводит к выводу об экономической и социальной оправданности лечения только в случае возникновения симптоматики болезни. Данные современных исследований не подтверждают положительное влияние монотерапии антиандрогенными препаратами на отдаленные результаты у пациентов с локализованной опухолью простаты после применения нерадикальных методов лечения. Целесообразность использования монотерапии после курса облучения на данный момент не доказана.
Несколько рандомизированных контролируемых исследований дали такой результат: сочетание лучевой терапии с вспомогательным гормональным курсом увеличивает период до начала прогрессирования опухоли у пациентов с локализованными или местно-распространенными формами рака (при условии отсутствия симптомов болезни). Кроме того, улучшается показатель общей выживаемости в сравнении со схемами лечения, когда используется лучевая терапия с отсроченным гормональным курсом.
Показания к гормонотерапии пациентам с раком простаты
Гормональное лечение или химическая кастрация показана:
1. М1 с наличием симптоматики. Снятие доставляющих дискомфорт симптомов и профилактика серьезных осложнений (переломы, обструкция мочеточников, метастазы за пределами костей, компрессия спинного мозга). Хотя контролируемые исследования не проводились, метод кастрации относится к стандартным способам лечения.
2. М1 с отсутствием симптоматики. С помощью ранней кастрации можно не допустить возникновения неприятных симптомов и серьезных последствий, вызванных развитием болезни. Если главная цель – продлить жизнь пациента, приемлемой тактикой считается динамическое наблюдение за состоянием больного.
3. N+. При ранней кастрации улучшается выживаемость пациентов (безрецидивная и общая). После удаления простаты и тазовой лимфадэктомии у пациентов с микрометастазами целесообразность кастрации не подтверждена.
4. М0.Местно-распространенный процесс. Ранняя кастрация является эффективным методом, увеличивающим показатели безрецидивной выживаемости.
• Местно-распространенная опухоль после курса облучения.
• Рак простаты с высокой степенью риска (классификация Д’Амико). Показано лечение гормонами (комбинированное и пролонгированное).
• Рак простаты (умеренный риск по классификации Д’Амико).
Противопоказания к гормональным методам лечения рака предстательной железы
1. Полная кастрация химическим путем противопоказана при психологической неготовности больного к подобной процедуре.
2. Прием эстрогенов противопоказан при сердечно-сосудистой патологии.
3. Монотерапия с применением агонистов ЛГ-РГ – опухолевый процесс с метастазами и большой вероятностью возникновения так называемой «вспышки».
4. Антиандрогенная терапия – как первичное лечение пациентов с локализованной опухолью.
Прогноз при гормональных методах лечения рака простаты
Прогноз при злокачественных образованиях зависит от того, насколько дифференцирована опухоль и в какой стадии рака простаты она было обнаружена.
У пациентов со стадией рака простаты М1 медиана общей выживаемости – 28-53 месяца. И лишь небольшое число пациентов (около 7 %), которым была проведена гормонотерапия, живут не менее 10 лет. Также прогноз зависит от уровня ПСА, баллов по Глиссону, степени метастатического процесса, присутствия симптоматики, связанной с поражением костей. У больных с местно-распространенным процессом медиана выживаемости обычно больше, чем 10 лет.
Источник genitalhealth.ru

Гормонотерапия при раке простаты — снижение показателей тестостерона до минимальных значений посредством приема лекарственных средств или удаления яичек. Обычно используется в случае рецидива патологии, метастазирования в соседние органы или совместно с радиационной терапией. Лечение не останавливает развитие опухоли, по прошествии 2-3 лет раковые клетки адаптируются к низким показателям тестостерона и начинают снова размножаться.
Не так давно единственным методом гормонотерапии являлась орхиэктомия — хирургическое удаление яичек. В настоящее время специалистами разработан целый ряд лекарственных средств в виде таблеток, инъекций и имплантатов, которые приводят к снижению уровня мужских гормонов без применения радикальной хирургической операции.
Первые исследования
В 1940-х годах американский физиолог и онколог Чарльз Хаггинс провел несколько исследований, в ходе которых пришел к выводу о влиянии мужских гормонов на рак предстательной железы. Он обнаружил, что степень роста некоторых видов раковых клеток зависит от наличия в организме группы стероидных мужских половых гормонов под названием андрогены .
Они отвечают за развитие мужских половых органов, рост бороды и усов, увеличение мышечной массы и изменения голосовых связок. Тестостерон является одним из видов андрогенов. Около 90-95% всех гормонов данной группы производятся в яичках, остальные в надпочечниках.
Гормональная терапия вызвала настолько широкий резонанс, что ее стали считать единственных способом, полностью избавляющим от рака простаты. К сожалению долгосрочные клинические испытания показали устойчивость раковых клеток к лечению. Причины дальнейшего прогрессирования опухоли остаются неизвестны.
Назначение гормональной терапии
Гормональное лечение рака предстательной железы назначается врачом онкологом в зависимости от степени развития заболевания. В большинстве случаев это происходит:
- когда рак метастазируется в другие органы;
- для повышения эффективности лучевой терапии или сокращения размера опухоли перед проведением брахитерапии;
- когда уровень ПСА в крови начинает повышаться после проведения операции или лучевой терапии, что указывает на рецидив опухоли.
Начало применения гормональной терапии также зависит и от мнения лечащего врача. Некоторые специалисты считают проведение процедуры на ранних стадиях заболевания неэффективной, ссылаясь на серьезные побочные эффекты. Другие уверены, что снижение смертности от рака предстательной железы как раз вызвано использованием гормональной терапии при раннем обнаружении.

Варианты гормональной терапии
Удаление яичек во время проведения двусторонней орхиэктомии являлось самой ранней формой гормональной терапии рака предстательной железы. Хирургическое вмешательство с недавнего времени полностью заменил прием лекарственных средств , которые снижают уровень гормона до необходимых значений.
Для мужчин нормальный уровень тестостерона составляет от 300 до 1000 нг/дл. Медицинские организации стараются выпускать гормональные препараты, способные уменьшать данный показатель до 50 нг/дл. На практике некоторые специалисты снижают уровни тестостерона до еще меньших значений 20-30 нг/дл.
Агонисты ЛГРГ
Высвобождающий лютеинизирующий гормон (ЛГРГ) — пептидный гормон, посылающий первый химический сигнал в мозг для выработки тестостерона. Агонисты ЛГРГ блокируют данный процесс, препятствуя дальнейшему производству мужских гормонов в яичках.
Лекарственные средства являются одними из самых популярных вариантов гормональной терапии при раке предстательной железы. Они не имеют таблетированной формы поскольку входящие в их состав пептиды разрушаются в пищеварительной системе. Препарат вводят в мышцу или жировую ткань под кожей при помощи укола раз в месяц.
Некоторые производители выпускают агонисты ЛГРГ в форме подкожного имплантата, который обеспечивает очень медленное выделение лекарства. Его замена производится раз в полгода или год.
В течение 3-4 недель после первого введения медикамента происходит временный всплеск тестостерона в организме, приводящий к ухудшению симптомов рака. Если мужчина начинает испытывать боли или опухолевые клетки проникли в другие участки организма, онколог дополнительно прописывает прием антиандрогенов. Со временем состояние нормализуется и количество гормона начинает понижаться.
Среди побочных эффектов от приема агонистов ЛГРГ специалисты выделяют:
- потерю сексуального влечения;
- увеличение грудной железы (гинекомастия);
- боли в области груди;
- потерю мышечной массы;
- увеличение веса;
- усталость;
- снижение уровня «хорошего» холестерина.
Популярной является методика прерывистого дозирования, когда терапия останавливается на несколько месяцев и потом снова возобновляется. При таком подходе у пациента наблюдается меньше побочных эффектов. Долгосрочные преимущества прерывистого дозирования до конца не изучены.

Антагонисты ЛГРГ
Антагонисты ЛГРГ используются реже агонистов и на данный момент существует только один одобренный тип действующего вещества — дегареликс. В России лекарственное средство имеет торговое название Фирмагон.
Обычно онкологи назначают медикамент при первичном лечении рака предстательной железы, метастазы которого проникли в кости. Он помогает предотвратить компрессию спинного мозга, которая происходит в случае его сдавливания клетками опухоли.
В отличии от агонистов ЛГРГ, дегареликс не вызывает временного всплеска тестостерона. Уровни гормона начинают сразу снижаться, симптомы рака исчезают и блокируются.
Фирмагон при помощи шприца вводится в кожную складку на животе под углом в 45 градусов. Начальная доза разбивается на два укола по 120 мг, поддерживающая — спустя месяц в количестве 80 мг. В дальнейшем уколы проводятся ежемесячно.
Частыми побочными эффектами лечения антагонистами являются анемия, диарея и тошнота, головные боли и бессонница, покраснение и боль в месте укола. Данные о передозировке отсутствуют.

Антиандрогены
Антиандрогены — периферически действующие лекарственные средства, блокирующие выработку мужских гормонов в надпочечниках. Они обладают меньшими побочными эффектами в отличии от других видов гормональной терапии, но бессильны в случае проникновения раковых клеток в другие органы.
К классу антиандрогенов относятся:
- Флутамид (Флутамид, Флутакан, Флуцином).
- Бикалутамид (Бикалутамид-Тева, Касодекс, Бикана).
- Нилутамид (Анандрон).
В большинстве случаев начало лечения агонистами ЛГРГ вызывает сильный всплеск уровня тестостерона в организме, приводящий к увеличению предстательной железы и затрудненному мочеиспусканию. У пациентов с метастазами в кости, всплеск тестостерона может привести к значительным осложнениям: болям в костях, переломам и защемлению нервов.
Считается, что если гормональную терапию начать с приема антиандрогенных препаратов и впоследствии переключиться на агонисты ЛГРГ, то можно избежать данных проблем.
Специалистами замечено, что если лечение антиандрогенами не работает, то при остановке приема препаратов происходит кратковременное улучшение состояния организма. Явление получило название «андрогенное отторжение».

Эстрогены
Диэтилстильбестрол — синтетическая форма женского гормона эстрогена, используемого в гормональной терапии рака предстательной железы. Прием медикамента помогает снизить уровень тестостерона путем подавления секреции лютеинизирующего гормона в гипоталамусе.
В умеренных и высоких дозах (3-5 мг в день) диэтилстильбестрол вызывает серьезные сердечно-сосудистые проблемы и повышает риск возникновения сердечного приступа. Для снижения побочных эффектов некоторые врачи уменьшают дозу до 1 мг в день, но при такой дозировке уровень тестостерона часто начинает расти после 6-12 месяцев терапии.
Орхиэктомия
Поскольку 90% андрогенов вырабатываются в яичках, двусторонняя орхиэктомия позволяет значительно снизить уровень тестостерона в организме. Операция выполняется под местной или общей внутривенной анестезией в течение полутора часов. Хирург делает разрез по мошоночному шву длинной 2-6 см и удаляет яички. По желанию пациента для придания эстетического вида на их место помещаются имплантаты. Разрез закрывается швом.
Процедура является радикальной. Как и в случае приема агонистов ЛГРГ, орхиэктомия приводит к значительным побочным эффектам : приливы, потеря полового влечения, увеличение грудных желез, потеря мышечной массы и увеличение веса.
Современные методы гормонотерапии при раке простаты отодвинули хирургическое вмешательство на второй план. Проведение операции предлагается только в случае длительного лечения или нехватки средств на лекарственные препараты. Также орхиэктомия иногда рекомендуется пожилым мужчинам, которые не в состоянии посетить медицинский кабинет для введения инъекции.

Комбинированная блокада андрогенов
Комбинированная блокада андрогенов (максимальная андрогенная блокада) заключается в одновременном использовании препаратов, действующих централизованно на мозг (агонисты ЛГРГ или антагонисты ЛГРГ) и периферически на надпочечники (антиандрогены). При таком подходе блокируется не только производство тестостерона, но и его действие в простате. Единственным минусом данного метода являются многочисленные побочные эффекты: снижение полового влечения, импотенция, диарея, тошнота и проблемы с печенью.
Доктор Марк Гарник в аналитической статье «Гормональная терапия при раке предстательной железы» рекомендует использовать комбинированный метод лечения. Опубликованные им исследования позволили сделать вывод, что одновременный прием медикаментов на последней стадии ракового заболевания продлевает жизнь от семи месяцев до двух лет. Результаты могут показаться не впечатляющими для врачей, но для больного и его родственников это дополнительное время жизни.
Стандарты лечения больных с раком простаты
Какой вариант лечения работает лучше
Вопросы выбора гормональных препаратов, их комбинаций и последовательность применения до конца не изучены. Назначение агонистов ЛГРГ используется при первичном лечении в большинстве случаев. Для молодых мужчин, которые желают оставаться сексуально активными, врач может назначить прием антиандрогенов. Отмена медикамента и переход на агонисты ЛГРГ происходит при повышении простатического специфического антигена в крови, указывающего на рецидив заболевания.
Пациентам с явными симптомами или на последних стадиях рака онкологи советуют применять комбинацию двух или даже трех препаратов. Исследование, опубликованное в Медицинском журнале Новой Англии, показывает увеличение выживаемости на 25%. Однако по оценкам проведенного в 2002 году метаанализа, комбинация препаратов улучшает пятилетнюю выживаемость только на 2-3%. Специалисты связывают такие расхождения с типом используемого антиандрогена.
Активно изучается применение гормонального лечения в сочетании с радиационной терапией и химиотерапией. В ходе недавнего исследования среди мужчин с местно-распространенным типом рака предстательный железы, обнаружено увеличение продолжительности жизни всего после шести месяцев гормональной терапии совместно с радиотерапией. В дальнейшем специалисты хотят изучить влияние комбинированного лечения на пациентов с раком 1 и 2 степени.
Источник mypochka.ru



