
 На главную
На главную

 Написать письмо
Написать письмо

 Карта сайта
Карта сайта
 Что такое предстательная железа?
Что такое предстательная железа?  Доброкачественная гиперплазия предстательной железы
Доброкачественная гиперплазия предстательной железы  Рак предстательной железы
Рак предстательной железы  Другие онкоурологические заболевания
Другие онкоурологические заболевания  Другие заболевания мочеполовой системы
Другие заболевания мочеполовой системы  Словарь терминов
Словарь терминов  Лекарственные средства
Лекарственные средства  Пресса о предстательной железе
Пресса о предстательной железе  Консультации
Консультации  Авторы
Авторы  МЕДИЦИНСКИЕ ТОВАРЫ для ОНКОЛОГИИ и УРОЛОГИИ
МЕДИЦИНСКИЕ ТОВАРЫ для ОНКОЛОГИИ и УРОЛОГИИ

TNM классификация
Главная страница > Рак предстательной железы > TNM классификация
ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ В КЛИНИКЕ УРОЛОГИИ ВОЕННО-МЕДИЦИНСКОЙ АКАДЕМИИ >>>
Классификация Международного противоракового союза по системе TNM.
Представленная ниже классификация по системе TNM применима только для аденокарциномы. Переходно-клеточный рак предстательной железы классифицируют как опухоль уретры.
Т — первичная опухоль.
ТХ — недостаточно данных для оценки первичной опухоли.
Т0 — первичная опухоль не определяется.
Т1 — опухоль клинически не проявляется, не пальпируется и не визуализируется специальными методами.
Т1а — опухоль случайно обнаруживается при гистологическом исследовании и составляет менее 5% резецированной ткани.
Т1b — опухоль случайно обнаруживается при гистологическом исследовании и составляет более 5% резецированной ткани.
Т1с — опухоль диагностируется с помощью игольной биопсии (производимой в связи с высоким уровнем простатспецифического антигена).
Т2 — опухоль ограничена предстательной железой или распространяется в капсулу.
Т2а — опухоль поражает половину одной доли или меньше.
Т2b — опухоль поражает более половины одной доли, но не обе доли.
T2c — опухоль поражает обе доли.
Примечание. Опухоль, диагностированная с помощью игольной биопсии в одной или обеих долях, но непальпируемая и невизуализируемая, классифицируется как Т1с.
Т3 — опухоль распространяется за пределы капсулы предстательной железы.
Т3а — опухоль распространяется за пределы капсулы (одно- или двустороннее).
Т3b — опухоль распространяется на семенной пузырек (и).
Примечание. Распространение опухоли на верхушку предстательной железы или в капсулу (но не за ее пределы) предстательной железы классифицируется как Т2, а не Т3.
Т4 — несмещаемая опухоль или опухоль, распространяющаяся на соседние структуры (но не на семенные пузырьки): шейку мочевого пузыря, наружный сфинктер, прямую кишку, мышцу, поднимающую задний проход, и/или тазовую стенку.
N — регионарные лимфатические узлы.
Регионарными лимфатическими узлами для предстательной железы являются лимфатические узлы малого таза, расположенные ниже бифуркации общих подвздошных артерий. Категория N не зависит от стороны локализации регионарных метастазов.
NX — недостаточно данных для оценки регионарных лимфатических узлов.
N0 — метастазы в регионарных лимфатических узлах отсутствуют.
N1 — имеются метастазы в регионарных лимфатических узлах.
М — отдаленные метастазы.
МX — определить наличие отдаленных метастазов не представляется возможным.
М0 — признаки отдаленных метастазов отсутствуют.
М1 — отдаленные метастазы.
M1a — поражение нерегионарных лимфоузлов.
M1b — поражение костей.
M1c — другие локализации отдаленных метастазов.
pTNM Патогистологическая классификация.
Категории pT, pN и pM соответствуют категориям T, N и M. Тем не менее, pT1 не существует.
В зависимости от сочетания критериев T, N, M и G определяется стадия заболевания:
| Стадия | T | N | M | G |
| I | T1a | N0 | M0 | G1 |
| II | T1a T1b T1c T2 |
N0 N0 N0 N0 |
M0 M0 M0 M0 |
G2, 3, 4 любая G любая G любая G |
| III | T3 | N0 | M0 | любая G |
| IV | T4 любая T любая T |
N0 N1 любая N |
M0 M0 M1 |
любая G любая G любая G |
Резюме
| Предстательная железа | |
| Т1 | Не пальпируемая, не визуализируемая |
| Т1а | 5% |
| Т1с | Игольная биопсия |
| Т2 | Ограничена предстательной железой |
| Т2а | половины одной доли |
| T2c | Обе доли |
| T3 | За пределы капсулы предстательной железы |
| Т3а | За пределы капсулы |
| Т3b | Семенной пузырек(и) |
| T4 | Несмещаемая опухоль или опухоль, распространяющаяся на соседние структуры: шейку мочевого пузыря, наружный сфинктер, прямую кишку, мышцу, поднимающую задний проход, и/или тазовую стенку. |
| N1 | Регионарный лимфатический узел(ы) |
| М1а | Нерегионарный лимфатический узел(ы) |
| М1b | Кость(и) |
| M1c | Другая(ие) локализация(и) |
05.10.2012 — ВЫСОКОТЕХНОЛОГИЧНАЯ ХИРУРГИЧЕСКАЯ ПОМОЩЬ ОНКОЛОГИЧЕСКИМ БОЛЬНЫМ
хирургическое лечение онкологических заболеваний по КВОТАМ читать
12.03.2011 — Биопсия предстательной железы.
Повышение уровня ПСА (>2,5нг/мл), может свидетельствовать о злокачественной опухоли предстательной железы. читать
 |
 27.04.2015
27.04.2015
Добрый день! Ответьте, пожалуйста, на такой вопрос: всегда ли рак простаты проходит стадию ПИН вс и ПИН нс.
 17.04.2015
17.04.2015
К вопроу 996. Здравствуйте. Спасибо за ответ. Прошу уточнить:4 мес. принимал бикалутамид 150.пса снизился до.
 17.04.2015
17.04.2015
К вопросу 996. Здравствуйте. Спасибо за ответ. Прошу уточнить:4 мес.принимал бикалутамид 150. Пса снизился до. 
19.05.2015 — Бесплатное гормональное лечение РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Научная программа в Национальном медицинском исследовательском радиологическом центре читать
03.01.2015 — Высокотехнологическая помощь ОНКОЛОГИЧЕСКИМ БОЛЬНЫМ
Медицинский радиологический научный центр МЗ РФ читать
Источник prostatecancer.ru
Статьи Комментарии
| »» Содержание | Б.П. Матвеев, Б.В. Бухаркин, В.Б. Матвеев |
Глава 2. Клиническая и морфологическая классификация рака предстательной железы
В 70% случаев рак предстательной железы развивается в периферической зоне, лишь в 10-15% случаев опухоль появляется в центральной зоне, в остальных — в переходной зоне. Как отмечалось выше, заболевание, за редким исключением, начинается после 50 лет. Однако гистологические исследования на аутопсии предстательной железы у молодых мужчин от 30 до 40 лет в 20% случаев выявили микроскопические очаги латентного рака. Поскольку такие микроскопические опухоли растут крайне медленно, то клинически заболевание не проявляется. Со временем очаги латентного рака постепенно увеличиваются и начинают утрачивать характерные черты дифференцировки. Принято считать, что при достижении опухоли объема 0.5 см 3 — она становится клинически значимой и требующей проведения соответствующего лечения. Морфологически злокачественные опухоли предстательной железы подразделяются на эпителиальные и не эпителиальные. В свою очередь эпителиальные опухоли делятся на аденокарциному, переходно-клеточный рак и плоскоклеточный рак. Две последние формы опухоли встречаются довольно редко. Наиболее часто встречающейся эпителиальной опухолью является аденокарцинома. При этом следует отметить, что микроскопически аденокарцинома по своему строению неоднородна. Различают следующие типы аденокарциномы:
1) мелкоацинарная,
5) солидно-трабекулярный рак,
2) крупноацинарная,
6) эндометриоидный,
3) криброзный рак,
7) железисто-кистозный,
4) папиллярная аденокарциома,
8) слизеобразующий рак.
Основными диагностическими критериями рака предстательной железы является структурный атипизм: компактное расположение опухолевых ацинусов, беспорядочный их рост с инфильтрацией стромы органа. В строме опухоли происходит гибель эластических волокон, отмечается инфильтрация опухолью прилежащей ткани, инвазия в периневральные и периваскулярные лимфатические щели.
В настоящее время наиболее широкое применение нашла гистологическая классификация Глисона, так как она во многом отвечает требованиям клиники при выборе тактики лечения и прогноза заболевания (рис. 1).
Рис. 1. Гистологическая классификация рака предстательной железы по Глисону

Классификация Глисона основана на степени дифференцировки железистых структур опухоли. Опухоль по показателю Глисона 1 образую практически нормальные железы, структура которых по мере увеличения показателя Глисона утрачивается, и при показателе 5 опухоль характеризуется недифференцированными клетками. Чем больше утрачена дифференцировка тканей, тем хуже прогноз у данного больного.
По классификации Глисона степень дифференцировки опухоли разделяется на пять градаций:
- градация 1: опухоль состоит из небольших однородных желез с минимальными изменениями ядер;
- градация 2: опухоль состоит из скоплений желез, все еще разделенных стромой, но расположенных ближе друг к другу;
- градация 3: опухоль состоит из желез различного размера и строения и как правило, инфильтрирует строму и окружающие ткани;
- градация 4: опухоль состоит из явно атипичных клеток и инфильтрирует окружающие ткани;
- градация 5: опухоль представляет собой слои недифференцированных атипичных клеток.
За редким исключением, рак предстательной железы имеет неоднородную структуру. Поэтому для того, чтобы подсчитать показатель Глисона, суммируют две наиболее часто встречающиеся градации. Например, при исследовании выявляется, что чаще всего встречается опухоль, которая состоит из атипичных клеток и инфильтрирует окружающие ткани, что соответствует градации 4. Кроме того, также часто встречается опухоль, состоящая из скопления желез, все еще разделенных стромой, но расположенных ближе друг к другу, что соответствует градации 2. При этом могут, но гораздо реже, встречаться и другие варианты строения опухолей, но суммируются только показатели двух, наибольших по значению градаций (в нашем примере 4+2), т.е. показатель Глисона равен 6. Полученное число баллов служит важным прогностическим критерием, позволяющим предположить более быстрое прогрессирование заболевания, метастазирование и уменьшение выживаемости.
Проведенный анализ исходов выжидательной тактики в лечении рака предстательной железы показал, что у больных с показателем Глисона менее 4 опухоль метастазировала в 2.1% случаев в год, у больных с показателем Глисона от 5 до 7 — в 5.4% случаев и у больных с показателем Глисона более 7 — в 13.5% случаев.
Таблица 9. Классификация по градации Глисона.
| Число баллов по Глисону |
Гистологические особенности |
Вероятность местного распрoстранение опухоли в течение 10 лет |
| менее 4 | Высокодифференцированный рак | 25% |
| от 5 до 7 | Умеренно дифференцированный рак | 50% |
| более 7 | Низкодифференцированный рак | 75% |
К сожалению, в настоящее время невозможно предсказать, какая опухоль на протяжении всей последующей жизни больного окажется бессимптомной, а какая перейдет в стадию с клиническим проявлением. Чтобы оценить достоинства классификации, предлагаемой Глисоном, остановимся на ее сравнении с применяемой в основном в Европе, системой Всемирной организации здравоохранения. Она предусматривает 3-х градационное деление клеток (G1 — G2 — G3) на высоко- , средне- и низкодифференцированные, и заключение дается по наиболее низкой дифференцировке клеток. Система Глисона базируется на анализе дифференцировки желез при относительно малом увеличении микроскопа. И цитологическое исследование клеток здесь не играет роли. При сравнении этих двух классификаций выступает их неполная совместимость. Например, показатели Глисона от 2 до 4 могут быть отнесены к высокодифференцированной опухоли, а показатель Глисона от 8 до 10 к низкодифференцированной опухоли, но нельзя сравнить показатель Глисона от 5 до 7 с опухолью средней дифференцировки. Было выявлено, что опухоли с показателем Глисона 7 значительно более агрессивны, чем раки с показателем Глисона от 5 до 6. Некоторые опухоли с уровнем Глисона 5 и 6 могут оставаться под наблюдением, в то время как при показателе Глисона 7 большинство урологов совершенно определенно будут лечить больного. Безусловно, в каждом отдельном случае могут быть разночтения между отдельными градациями, но различия между 6 и 5 или до 4 не являются критическими, так как прогноз и лечение этих опухолей одинаковы. Ошибки в градации опухоли встречаются в тех случаях, когда ограничено количество кусочков опухоли.
Необходимо сравнение показателя Глисона поданным биопсии и результатам, полученным после радикальной простатэктомии, чтобы знать, насколько точна наша дооперационная диагностика. По данным Epstein I (1997) на материале 499 биопсий соответствие в пределах одной суммы по Глисону встречается от 74% до 94% случаев, (см. табл. 10).
Таблица 10. Корреляция показателя Глисона по данным биопсии и радикальной простатэктомии.
| Показатель Глиссона по данным биопсии |
Показатель Глисона по данным радикальной простатэктомии |
|||
| 2-4 | 5-6 | 7 | 8-10 | |
| 2-4 | 0 | 5 | 1 | 0 |
| 5-6 | 3 | 225 | 125 | 4 |
| 7 | 0 | 16 | 91 | 13 |
| 8-10 | 0 | 0 | 3 | 13 |
Автор считает, что допускаемые ошибки при градации опухоли по данным биопсии и радикальной простатэктомии связаны с плохим взятием проб, пограничными случаями дифференцировки опухоли и субъективизмом ее оценки. Так 55% биопсий, по которым делали градацию в других учреждениях и давали показатель Глисона 2-4, опухоль имела либо прорастание в капсулу и семенные пузырьки, либо метастазы в лимфатические узлы. Для повышения точности морфологического исследования автор рекомендует ввести дополнительный параметр — протяженность рака при игловой биопсии, а также одновременно с данными гистологического исследования учитывать показатель ПСА.
Основная ценность любой классификации — ее значение для лечения и прогноза болезни предстательной железы. Данные по Глисону на 2911 больных при их изучении показали достаточно высокую корреляцию между показателем Глисона и прогнозом болезни. "В наших данных увеличение суммы Глисона в случае радикальной простатэктомии ассоциируется с ухудшением всех прогностических параметров", отмечает Epstein I. (1997).
Как указывает автор, сумма Глисона является также наиболее мощным фактором для предсказания прогрессирования после радикальной простатэктомии. Опухоли с показателем Глисона от 8 до 10 имеют мрачный прогноз. Если при этом выявляются региональные метастазы, то пропадает смысл в простатэктомии, хотя она технически выполнима. Все сказанное иллюстрируется таблицей 11. Как видно из таблицы, при показателе Глисона 8-10 в несколько раз ухудшаются все прогностические факторы.
Таблица 11. Корреляция показателя Глисона с выявленной патологией после радикальной простатэктомии.
| Выявленная патология | Показатель Глисона | |||
| 5 | 7 | 8-10 | ||
| Прорастание капсулы простаты | 16% | 24% | 62% | 85% |
| По краям простаты не удаленные раковые клетки | 20% | 29% | 48% | 59% |
| Средний объем опухоли | 2.2 | 2.7 | 5.1 | 4.0 |
| Инвазия в семенные пузырьки | 1% | 4% | 17% | 48% |
| Метастазы в лимфатических узлах | 1% | 2% | 12% | 24% |
Международная классификация рака предстательной железы по системе TNM (1997 год).
Стадия Т1 , как отмечено в классификации, означает заболевание, случайно выявленное после трансуретральной резекции предстательной железы или определения уровней ПСА, которое не обнаруживается при пальпации и УЗИ. Несмотря на сказанное, эту стадию подразделяют на 3 варианта. Смысл заключается в том, что прогноз у каждого из них значительно различается. Так например, при стадии T1b медиана периода времени до прогрессирования составляет 4.75 года, а для стадии Т1а — 13.5 лет, т.е. у пожилых людей со стадией заболевания Т1а часто оправдана выжидательная тактика, в то время как при стадии T1b требуется агрессивная терапия, направленная на излечение заболевания.
Международная классификация РПЖ по системе TNM
Опухоль
Т1 — Случайно выявленная (не пальпируемая и не выявляемая при УЗИ)
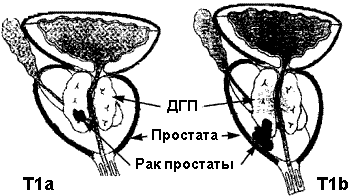
Т1а — Высокодифференцированный рак, выявленный после трансуретральной резекции предстательной железы, занимающий менее 5% резецированной ткани
T1b — Любая опухоль, выявленная после трансуретральной резекции предстательной железы, более низкой степени дифференцировки или занимающая более 5% резецированной ткани
T1c — Непальпируемый рак предстательной железы выявляется при биопсии под контролем трансректального УЗИ; показания к биопсии — повышенный уровень ПСА
Рис. 2. Случайно выявленный рак предстательной железы — это опухоль,обнаруженная после трансуретральной резекции предстательной железы. Рак стадии Т1а — это небольшая высокодифференцированная опухоль, занимающая менее 5% резецированной ткани. Рак предстательной железы стадии Т1b — это более крупная опухоль, занимающая более 5% резекционной ткани и менее дифференцированная.
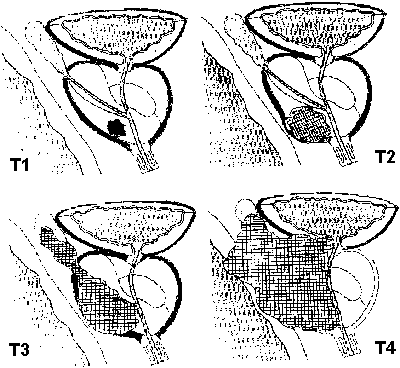
Т2 — Опухоль ограничена предстательной железой
Т2а — Опухоль поражает одну долю
Т2b — Опухоль поражет 2 доли
Т3 — Опухоль прорастает за пределы капсулы предстательной железы
Т3а — Экстракапсулярное распространение опухоли
Т3b — Опухоль переходит на семенные пузырьки
Т4 — Опухоль прорастает в соседние органы
Рис.3. По системе TNM различают четыре стадии местного распространения опухоли — от Т1 (случайная находка) до Т4 (прорастание в соседние органы).
N — Регионарные лимфоузлы
NX — Метастазы в регионарные лимфоузлы не определены
NO — Нет метастазов в регионарные лимфоузлы
N1 — Метастазы в регионарные лимфоузлы
М — Отдаленные метастазы
MX — Отдаленные метастазы не определены
М0 — Нет отдаленных метастазов
М1 — Отдаленные метастазы
М1а — Метастазы в лимфоузлы, неотносящиеся к регионарным
М1b — Метастазы в кости
М1с — Метастазы в другие органы (прямая кишка, семенные пузырьки)
Источник medi.ru
Оценить степень развития ракового процесса можно несколькими способами. Для этого используется классификация рака простаты, которая имеет различные вариации. Выявить состояние пациента можно, используя данные о распространенности новообразования, шкалу по системе Глиссона, клиническую картину и другие способы.
Строение клеток
Самым простым способом разделения степени развития новообразования является оценка клеточного строения. В ходе анализа выявляется агрессивность опухоли, ее рост и развитие. Врачи определили, что у больного может обнаружиться:
- аденомовидная карцинома;
- переходно-клеточный рак;
- плоскоклеточная опухоль.
Выявить изменения можно, изучив строение клеток тканей, взятых в ходе биопсии.
Оценка распространенности ракового процесса
Система ТНМ классифицирует злокачественные новообразования в зависимости от стадии их развития. На ее критерии ориентируются все онкологи при описании распространенности опухолей. Разработкой деления занимались американские ученые, специалисты-онкологи.
 Классификация по системе ТНМ — разработка американских ученых
Классификация по системе ТНМ — разработка американских ученых
Т категория
Раковый процесс может распространяться в соответствии с четырьмя категориями. Исследователи определили их как Т1, Т2, Т3 и Т4. Каждая из них имеет по несколько подвидов.
При возникновении Т1 стадии новообразование нельзя нащупать при исследовании железы с помощью ректальной пальпации. Изменения не выявляются при ультразвуковой диагностике.
- Случайно диагностированный рак будет относиться к категории Т1а. К его выявлению приводит резекция аденомы через уретру и гистологическое исследование. Пораженные клетки составляют 5% от всего объема тканей.
- Стадия Т1b выявляется аналогичным способом. Но поражение наблюдается в более, чем 5% тканей.
- Степень Т1с выявляется в ходе биопсии тканей, когда у пациента повышен уровень простатспецифического антигена в крови.
При возникновении категории Т2 опухоль прощупывается ректально и определяется на мониторе ультразвукового аппарата. Но не наблюдается разрастания новообразования. Подвиды данной стадии определяются в зависимости от степени распространения патологического процесса:
- 1/2 или менее половины одной из долей – Т2а;
- более 1/2 доли – Т2b;
- поражение обеих долей – Т2с.
При распространении новообразования за пределы железы и поражении семенных пузырьков ставится Т3 стадия. Если наблюдается только разрастание, то определяется степень Т3а. В случае поражения семенных пузырьков обнаруживается Т3b.
 Строение семенного пузырька
Строение семенного пузырька
Стадия Т4 не имеет подвидов. Она характеризуется прорастанием опухоли в ближайшие ткани, сфинктер уретры, прямую кишку, тазовые стенки, мочевой пузырь.
N категория
В зависимости от степени поражения регионарных и лимфатических узлов может быть поставлена оценка:
- NX – невозможность оценки состояние лимфоузлов;
- N0 – отсутствие раковых клеток в узлах;
- N1 – наличие новообразования в одном или нескольких узлах.
М категория
По делению в соответствии с М категорией можно определить присутствие метастазов в тканях и органах, располагающихся вдали от предстательной железы.
В стадии MX невозможно сделать вывод о наличии метастазов из-за нехватки данных. При М0 метастазы отсутствуют.
М1 характеризуется распространением раковых клеток далее регионарных лимфоузлов. В случае постановки стадии:
- М1а – распространение опухоли наблюдается за пределами таза;
- М1b – происходит поражение костей;
- М1с – наблюдается проникновение метастазов в легкие, головной мозг, печень.
Степень дифференцирования по Глисону
Для определения прогноза заболевания, подтверждения плана лечения и оценки результатов врачи используют шкалу Глисона при раке простаты. Классификация по степени дифференцировки необходима для выявления схожести клеток простаты с нормальными.
Деление произведено канадским патоморфологом Глисоном. Степени оцениваются по количеству баллов. При наибольших значениях определяется менее дифференцированная и более агрессивная опухоль, рост которой не прекращается.
 Степени злокачественности по шкале Глисона
Степени злокачественности по шкале Глисона
Шкала Глисона выделяет четыре вида раковых новообразований в предстательной железе.
- Высокодифференцированный вид с отсутствием различий между раковыми и нормальными клетками наделяется одним баллом.
- Умеренно дифференцированные опухоли оцениваются от 2 до 4 баллов.
- Низко- и недифференцированные образования с явно отличимыми раковыми клетками составляют 5 баллов по Глисону.
Определить тип раковой опухоли по данной классификации можно только после тщательного выявления всех симптомов заболевания и комплексной диагностики. На основании различных типов классификации можно сделать прогноз лечения и развития заболевания. Терапия подбирается с учетом особенностей и признаков каждого из типов.
Стадии по системе Джюит-Уайтмор
Система, названная по именам создателей, делит раковые новообразования в предстательной железе на несколько видов. Те имеют разновидности, наиболее точно отражающие характер течения заболевания.
Степень А
Ранней стадией рака предстательной железы является А. Она характеризуется расположением раковых клеток непосредственно в пораженном органе. Симптоматика заболевания у больного полностью отсутствует.
 Расположение раковых клеток внутри простаты
Расположение раковых клеток внутри простаты
Если клетки имеют хорошую дифференциальную способность, то выявляется их умеренное изменение (степень А1). В случае умеренной или плохой дифференциации наблюдается стадия А2, характеризующаяся поражением простаты в нескольких местах.
Степень В
Локализация опухоли по-прежнему отмечается внутри пораженной предстательной железы. Врач может обнаружить изменения при пальпации в ходе ректального пальцевого исследования или по анализу, определяющему уровень простатспецифического антигена в крови.
- Если опухоль невозможно нащупать, а она располагается в простате, ставится стадия В0. Изменения выявляются только в ходе анализа ПСА.
- Стадия В1 характеризуется одним узлом опухоли в одной из долей предстательной железы.
- При возникновении степени В2 можно наблюдать экстенсивность роста опухоли. Новообразование поражает полностью одну или обе доли простаты.
Степень С
В случае выхода опухоли за пределы предстательной железы диагностируется С стадия. Раковые клетки распространяются на близлежащие ткани и органы. Наблюдается поражение семенных пузырьков.
 Распространение рака предстательной железы
Распространение рака предстательной железы
Если опухоль просто переходит границы предстательной железы, то определяется стадия С1. Когда за счет злокачественного новообразования перекрываются просветы мочевого пузыря или уретрального канала, то ставится степень С2.
Степень D
С развитием раковой опухоли происходят значительные изменения в организме. Опухоль начинает метастазировать. Поражение происходит через лимфатическую систему. Сначала метастазы проникают в регионарные узлы, а затем обнаруживаются в:
При постановке стадии D0 метастазы выявляются в ходе клинических исследований, проведенных лабораторным способом. У пациентов подтверждается высокий уровень простатспецифического антигена в крови.
Стадия D1 характеризуется поражением регионарных лимфатических узлов. Если захватываются их отдаленные участки, а также повреждаются другие органы и ткани, то определяется D2 степень.
Самой тяжелой является стадия D3. В ходе нее метастазы проявляются и не исчезают даже после лечения заболевания. В этом случае практически в 100% случаев наступает летальный исход.
При совокупности различных классификаций врачи могут значительно облегчить постановку диагноза. Данные обозначения используются по всему миру, поэтому передавать данные о заболевании, стадии рака, прогнозе и лечении можно без особого труда.
Источник prostatit.guru



