Принцип действия
В основе лечения лежит термическое воздействие ультразвука на опухолевую ткань. Сфокусированный ультразвук разогревает ткань простаты до 80-90°С и приводит к её некрозу. При этом виде лечения карциномы простаты применяется устройство, которое оснащено особым излучателем ультразвука с вогнутым зеркалом, ультразвуковым генератором, системой охлаждения, системой УЗИ-контроля, управляющим компьютером и пультом с монитором.
Современные аппараты HIFU позволяют совмещать ультразвуковые изображения и снимки мультипараметрической магнитно-резонансной томографии. Это более детально визуализирует очаги опухоли и с помощью современных компьютерных технологий позволяет направлять сфокусированный ультразвук с точностью до миллиметра непосредственно на участки новообразования. Таким образом, щадятся здоровые ткани простаты и критичные участки – нервы, отвечающие за эректильную функцию и сфинктер мочевого пузыря.
Лечение рака простаты методом HIFU
– это локальное лечение рака простаты ультразвуковыми волнами, которое помогает избежать хирургического вмешательства, а значит считается более щадящим.
— удаленное расположение от сфинктера. В противном случае может возникнуть перегрев, который вызовет недержание кала в будущем.
Пациент должен быть не моложе 50 лет. Это связано с тем, что способ лечения рака простаты ультразвуком достаточно молод (он применяется чуть больше десяти лет), что делает невозможным предвидеть все побочные действия в долгосрочной перспективе.В 2006 году во Франции 1000 мужчин впервые испробовали на себе инновационное на тот момент лечение рака простаты ультразвуком.
С момента проведения операции и до настоящего времени доктора наблюдают за данными пациентами, чтобы выявить возможные побочные эффекты. Не исключено, что со временем допустимый возраст для проведения операции понизится.Лечение рака простаты ультразвуком успешно применяется в большинстве клиник Франции на протяжении более 10 лет
Ориентировочная стоимость лечения составляет 7000 евро, но нужно также учитывать стоимость дополнительных анализов, без которых проведение операции во Франции является невозможным (800-1500 евро).
Во Францию необходимо приехать за 2 дня до проведения операции. 2-3 дня пациент проводит в клинике после операции. Спустя неделю после лечения рака простаты ультразвуком необходимо сдать контрольные анализы. Если анализы в порядке, то пациент может ехать домой. К этому времени пациент чувствует себя отлично, как будто операции и не было.
Таким образом, во Франции можно избавиться от рака простаты за 10 дней за 8000 евро. Однако стоит помнить, что лечение рака простаты ультразвуком возможно только если болезнь не запущена, в противном случае, Вам может понадобиться радикальная простатэктомия. Во Франции радикальная простатэктомия, проводимая Роботом да Винчи, практически не имеет последствий, в отличие от других способов оперирования (открытого, лапароскопического) Стоимость простатэктомии роботом да Винчи во Франции составляет всего 13500 евро.Проходите регулярные обследования и при первых симптомах обращайтесь к специалисту!
Показания и противопоказания
Проведение HIFU целесообразно в следующих случаях:
- альтернативное первичное лечение на ранних стадиях рака простаты (T1 или T2) при локально ограниченной небольшой карциноме, сумме Глисона до 7, ПСА ˂ 15.
- локальный рецидив рака простаты, установленный с помощью биопсии, после проведенного лечения HIFU или другого метода (радикальная простатэктомия, брахитерапия, лучевая терапия).
- наличие кальцинатов в простате
- объем больше 40 см3 (требуется предварительная резекция опухоли)
- предшествующие операции в области прямой кишки, если постоперативные изменения затрудняют введение ультразвукового излучателя в задний проход
- наличие колостомы — протез пениса или имплантат простаты
- аллергия на латекс
Как проходит лечение рака простаты ультразвуком?
Пациент располагается на роботизированной кушетке в положении эмбриона. В прямую кишку пациента вводят оснащенный камерой зонд, который позволяет определить точное месторасположение опухоли. Затем предстательную железу начинают обрабатывать ультразвуком. Робот обрабатывает ультразвуком всю поверхность простаты, чтобы избежать дальнейшего распространения онкологических клеток.
Температура, с помощью которой происходит воздействие на раковые клетки, может достигать ста градусов. Именно гипертермия и убивает онкологию.
В отличие от роботизированной хирургии (операции Роботом да Винчи) лечение методом HIFU полностью автоматизировано. Задачи медицинского персонала – расположить пациента в правильном положении, ввести зонд и задать программу. Все остальное делает робот, а техники в свою очередь следят за его работой.
Операция длится не более 2 часов. Госпитализация составляет в среднем 2-3 дня после операции.

Преимущества лечения рака простаты ультразвуком:- Отсутствие радиации;- Отсутствие влияния на потенцию;- Процедура проходит без хирургического вмешательства;- Быстрое восстановление;- Возможность повторного лечения в случае появления рецидива, что, например, невозможно сделать после радиационного лечения.
Как проводится
Перед проведением ультразвукового лечения пациента госпитализируют приблизительно за сутки. В условиях клиники больного подготавливают к операции. Перед HIFU терапией, приблизительно за 6-7 часов требуется отказаться от приема пищи и воды. Непосредственно перед удалением опухоли ставят очистительную клизму.
Для успешного проведения HIFU терапии используется мировой опыт выполнения хирургических операций. Современные методики обеспечивают наилучший результат ультразвукового хирургического вмешательства и позволяют выделить три основных этапа лечения:
- Подготовку.
- Ультразвуковое удаление опухоли.
- Реабилитация.
Метод HIFU подходит не для каждого пациента. На этапе подготовки следует определить возможные противопоказания.
HIFU терапия в лечении рака предстательной железы эффективна только при отсутствии метастазирования и инфильтрации в соседние органы. Пациента готовят к операции и определяют, насколько в его случае будет целесообразной ультразвуковая абляция.
Предоперационные мероприятия проходят в несколько этапов:
- Дифференциальная диагностика — абляция предстательной железы высокоинтенсивным ультразвуком эффективна исключительно на ранней стадии онкозаболевания. Пациенту предлагают сделать пункцию для определения степени агрессивности по Глисону , пройти МРТ , чтобы дифференцировать стадию развития рака.
- Выбор типа анестезии — HIFU абляция простаты выполняется под общим наркозом. Ввиду особенностей организма пациента: наличия аллергических реакций, нарушений в работе сердечно-сосудистой системы, проведение хирургической операции может проходить под эпидуральной анестезией.
Для уменьшения стресса, непосредственно перед абляцией рекомендован прием седативных средств. - Психологическая подготовка — пациенту объясняют ход операции, рассказывают о возможных осложнениях после HIFU терапии. В конце консультации получают письменное согласие на проведение абляции.
Ультразвуковая абляция простаты занимает от 1 до 3 часов. Все это время пациент находится в бессознательном состоянии на кушетке в положении лежа.
Хирургическая операция проходит следующим образом:
- Устанавливается цистостома в мочевой пузырь. Дренаж необходим для отвода жидкости. Приблизительно на 3-4 день после проведения операции трубку вынимают, мочеиспускание нормализуется.
- В прямую кишку вводят ультразвуковой датчик, предварительно смазанный гелем.
- Под контролем УЗИ намечается зона воздействия.
- Проводится выжигание опухоли ультразвуком. Лучами медленно обрабатываются злокачественные ткани. Фокусированный ультразвук высокой интенсивности нагревает ткани до температуры выше 100°С, что провоцирует некроз опухоли.
Узконаправленный луч обеспечивает высокую точность хирургических манипуляций с максимальной погрешностью не более 1-2 мм.
Последствия абляции связаны с появлением отечности вследствие повреждения тканей предстательной железы. Возможные осложнения в постоперационный период носят временный характер и проходят самостоятельно.
Сразу после абляции онкологической опухоли наблюдаются следующие побочные последствия:
- Гематурия — кровь в моче присутствует в течение нескольких недель после удаления опухоли. С жидкостью из организма отходят омертвевшие ткани. Пациенту рекомендуется пить большое количество воды, чтобы облегчить диурез.
- Нарушение оттока мочи — осложнение связано с развитием отечности предстательной железы. Через месяц после HIFU простата выглядит как полностью здоровая железа: уменьшается в размерах, все некротические процессы полностью останавливаются.
В период реабилитации наблюдаются следующие осложнения: подтекание мочи, частые ночные позывы в туалет. Постепенно состояние нормализуется. - Ректальные симптомы — восстановление организма после HIFU занимает несколько месяцев. В этот период наблюдаются: жидкий стул, обострение или развитие геморроя.
Перечисленные осложнения носят временный характер и постепенно проходят без необходимости в дополнительной терапии.
Долгосрочные осложнения включают:
- Непроизвольное мочеиспускание, возникающее при кашле, резких движениях.
- Нарушение эректильной функции, импотенция.
- Бесплодие.
Эффективность HIFU абляции составляет 80-83%. Несмотря на высокую результативность, существует вероятность осложнений, требующих повторной госпитализации пациента.
Обратиться за медицинской помощью необходимо при следующих симптомах:
- Сильный болевой синдром, не проходящий после приема анальгетиков и спазмолитиков.
- Температура, озноб, рвота.
- Кровотечения.
- Длительная задержка мочи.
Положительные результаты HIFU лечения местнораспостранненого рака простаты намного превышают все риски, связанные с проведением операции. На ранних стадиях онкозаболевания ультразвуковое лечение практически не имеет аналогов по своей эффективности, небольшому периоду реабилитации и минимальному количеству осложнений.
Клинически доказано, что ультразвук дает положительные результаты свыше, чем в 80% случаев. Методика абляции достаточно новая, поэтому возможность испытать длительность терапевтического воздействия отсутствует.
На данный момент статистика указывает на несколько онкологических результатов лечения пациентов с раком предстательной железы при помощи HIFU терапии:
- Продолжительность жизни увеличивается в среднем на 8 лет.
- Вероятность рецидива раковой опухоли сразу после операции не более 17-20%.
Всемирно известные урологические центры и клиники с успехом используют метод ультразвуковой терапии около 10 лет. В России HIFU абляцию проводят всего в нескольких больницах.
Урологические клиники по лечению рака простаты ультразвуком:
- Израиль — Tel Aviv CLINIC; МЦ им. Рабина; Ассута и др.
- Россия — опыт в проведении абляции имеют специалисты НИИ Урологии и клиники урологии Фронштейна.
Прежде чем выбрать медицинский центр, где будет проходить операция, стоит учесть отзывы пациентов, вероятные риски, профессионализм врачей и стоимость лечения HIFU. В Израиле ультразвуковое вмешательство обойдется приблизительно в 20000$. В России подобное лечение будет стоить 3500-5000$.
Отсутствие негативного влияния ультразвука на простату, точность иссечения тканей, минимальное количество побочных эффектов делает HIFU терапию одной из самых востребованных малоинвазивных методик. Популярность ограничивает возможность применения способа исключительно на ранних стадиях онкологии и относительно высокая стоимость операции.
Процедура проводится под спинальной анестезией или полным наркозом. Пациент ложится на операционный стол на правый бок, поджав ноги.
В задний проход вводится ультразвуковой зонд и помещается напротив простаты, которая расположена сразу за стенкой прямой кишки. Устройство фокусирует ультразвук на простате согласно заданным параметрам. При этом cпециальная система охлаждения препятствует нагреву стенки прямой кишки.
Простата обрабатывается сегмент за сегментом, опухолевая ткань нагревается и подвергается разрушению. Длительность процедуры зависит от площади ткани простаты, которая должна подвергнуться термической обработке. При полной абляции простаты процедура может длится до 3 часов.
После процедуры HIFU простата отекает, есть риск сужения мочеточника и нарушения мочеиспускания. Поэтому во многих случаях предварительно проводится трансуретральная резекция простаты (ТУРп) для уменьшения объема простаты, а перед началом вмешательства вводят катетер в мочевой пузырь для оттока мочи после процедуры абляции.
Спустя пять часов после завершения процедуры пациент может вставать. Через 3-5 дней его выписывают из стационара. Катетер снимается или при выписке или через одну-две недели – в зависимости от того, как быстро спадает отек.
Эффективность
HIFU не относится к стандартам лечения рака простаты, поскольку эффективность этого метода в сравнении со стандартными методами лечения еще недостаточно доказана в контролируемых рандомизированных клинических исследованиях (по состоянию на 2016 год).
По обобщенным данным имеющихся разрозненных неконтролируемых испытаний и исследований 10-летняя выживаемость после HIFU составляет:
- при карциноме простаты низкого риска развития рецидива — 88%,
- при раке среднего риска 82%
- при опухоли высокого риска 48%.
Согласно данным регулярных наблюдений пациентов, прошедших лечение, отмечалось снижение уровня ПСА до нормальных значений. Но отмечалась и большая доля рецидивов: авторы одного из исследований установили прямую взаимосвязь между уровнем ПСА после HIFU и развитием рецидива. Ученые отметили, что если у пациентов ПСА падало до значений 0,0 — 0,2 нг/мл, то рецидив развился лишь в 11% случаев. Если уровень ПСА был 0,21—1,0 нг/мл, повторное развитие опухоли регистрировалось уже в 46% случаев.
Недостатки
Основной недостаток данного метода в сравнении с операцией заключается в том, что врач при лечении ориентируется только на данные УЗИ- и МРТ. Хирург же может видеть операционное поле непосредственно, и ему лучше удается определить границы опухоли. Следовательно, при HIFU высока вероятность остаточной опухоли и развития рецидива.
Другой недостаток в сравнении с операцией – у врача после HIFU нет возможности исследовать гистологически опухолевую ткань. Хирург после удаления опухоли простаты отправляет ткань на исследование в лабораторию – гистологический анализ ткани, взятой при операции, дает более развернутую характеристику опухоли, чем исследование ткани простаты, взятой при биопсии простаты.
Кроме того, при операции хирург всегда удаляет и небольшое количество прилегающей здоровой ткани – которая также исследуется в лаборатории. В ней могут присутствовать микроскопические злокачественные клетки. Результаты гистологической экспертизы удаленной опухолевой ткани могут существенно скорректировать дальнейшую тактику лечения пациента – врач может назначить при необходимости дополнительное лечение, чтобы не допустить развитие рецидива.
Осложнения
Многие мужчины склоняются к этому методу, считая, что при нем нет таких осложнений, как импотенция или недержание мочи. Однако, и после HIFU эти явления не редкость. По результатам наблюдений импотенция после лечения встречалась в 44–61% случаев, недержание мочи в 0–14%.
Источник onkoloz.ru
Аденокарцинома простаты (предстательной железы): симптомы, стадии, диагноз
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лидирующую позицию смертности среди мужчин в возрасте занимает такое заболевание, как аденокарцинома простаты. Недавно это заболевание считалось преимущественно возрастным (старше 80-ти лет), однако в последнее время все больше молодых мужчин также поражает эта патология. Возможно ли предотвратить аденокарционому, распознать ее в самом начале, и насколько результативны современные методы борьбы с этим недугом.
Что представляет из себя аденокарцинома

Аденокарцинома простаты (рак) – зарождение злокачественного характера, которое может уменьшить период жизни мужчины на 5-10 лет.
В медицине по тому, на какие органы распространяется опухоль, выделяют такие виды аденокарциномы простаты:
- мелкоацинарная;
- высокодифференцированная (развивается из клеток эпителия);
- низкодифференцированная (невозможно установить строение и происхождение);
- папиллярная;
- эндометриодная;
- железисто-кистозная;
- солидно-трабекулярного строения;
- крибозная; — слизеобразующая;
- ацинарная аденокарцинома предстательной железы.
Ацинарная аденокарцинома предстательной железы, к примеру, зарождается в дольках, разделённых соединительно-мышечными ширмами (в ацинусах). В них собирается секрет и располагаются выводные каналы. Чаще всего диагностируется мелкоацинарная опухоль простаты. Она отличается от крупноацинарной объемом образования.

Аденокарцинома предстательной железы вначале почти себя не проявляет. Первые симптомы обычно обнаруживают тогда, когда болезнь уже достигла опасной стадии – 3-4. Зачастую к проявлениям аденокарциномы относят разнообразные болезненные ощущения в зоне тазобедренного сустава, ребрах, позвоночнике. Наряду с этим, мужчина становится слабым, чувствует хроническое недомогание. Мочеиспускание учащается, становится болезненным, продолжительным и со слабой струей. Есть вероятность проявления недержания.
Поскольку такие же приметы сопутствуют простатиту и аденоме, то и диагноз может быть поставлен неправильно.
К причинам развития рака простаты относят:
- специфические изменения в организме, сопряженные с возрастом (перемена гормонального уровня);
- генетическая склонность и наследование;
- недостаточность надпочечников;
- расстройство баланса нутриентов (прием и отток пищевых субстратов);
- ожирение;
- избыток в организме кадмия (интоксикация, затяжное воздействие);
- ретровирус XMRV.
Симптомы аденокарциномы
Первоначально процесс протекает латентно, а симптомы проявляются уже тогда, когда новообразование начинает давить на соседние органы.
Чем же выражает себя аденокарцинома простаты: 
- частое мочеиспускание небольшими порциями;
- струя слабая, прерывистая;
- после опорожнения остается чувство полного мочевого пузыря;
- частые позывы, усиливающиеся в ночное время;
- боли и спазмы локализуются в лобковой зоне и промежности;
- при опорожнении возникает чувство жжения;
- в моче и сперме присутствуют примеси крови;
- эректильная дисфункция, невозможность эякуляции;
- увеличенная предстательная железа;
- инконтиненция (недержание мочи, непроизвольное опорожнение);
- общая интоксикация, отсутствие аппетита;
- астения и стойкая слабость;
- теряется вес, снижается иммунитет.
Виды и стадии аденокарциномы
Патологическая пораженность железы и распространение ее на соседние органы бывают разные, поэтому различают такие степени аденокарциномы:

- Перемены в тканях практически не заметны. Анализы нормальные. Обнаружить рак можно только при биопсии.
- Затронуты некоторые зоны простаты. Также редко обнаруживается при диагностике.
- Опухоль начинает расти. В пораженной зоне появляются пузырьки, возникает угроза распространения на ближайшие органы.
- Поражены простата, органы мочеполовой системы и органы пищеварения. В особых случаях рак распространяется на весь организм. Метастазы можно заметить в брюшной области и лимфоузлах.
По местоположению аденокарциномы выделяют такие формы её развития:
- опухоль локализуется в аденоме и не распространяется за её пределы;
- новообразование только касается предстательной железы и доброкачественных узлов;
- располагается только в аденоматозном узле.
Лечение аденокарциномы предстательной железы последней степени не даст положительного эффекта, поэтому при проявлении первых симптомов стоит срочно обращаться к квалифицированному специалисту, который сможет поставить верный диагноз иначать адекватное лечение.
Установление диагноза
Диагностировать аденокарциному можно следующими методами:

- биопсия;
- концентрация в крови простатического специфического антигена (ПСА);
- магнитно-резонансная терапия (МРТ);
- трансректальное УЗИ простаты (эхография);
- радиоизотопный осмотр;
- рентгенография;
- КТ (компьютерная томография);
- ректальное исследование пальцем;
- УЗИ брюшного участка;
- урофлоуметрия.
При диагностировании используют такие основные критерии:
- структурная аномалия: ацинусы располагаются компактно, хаотически увеличиваются и пропитывают орган, смена элементов;
- базальный слой клеток отсутствует;
- клеточная аномалия, проявляющаяся повышением ядрышек и ядер.
Как правило, оценивают аденокальциному по Глисону. Именно он предложил давать оценку опухоли с применением баллов. 
- G1 – опухоль состоит из желез однообразных малых с почти немодифицированными ядрами;
- G2 – опухоль уже слагается из скопления желез, которые еще не разграничены стромой, но находятся близко друг к другу;
- G3 – образование уже составляется из желёз разных параметров, которые часто проникают в стромы и соседние ткани;
- G4 – опухоль состоит из сугубо аномальных клеток с прониканием в окружающие органы и ткани;
- G5 – опухоль ярко выступает пластами аномальных неразделенных клеток.
Соотношение дифференции и аденокарциномы простаты и числа баллов по Глисону выглядит таким образом: G1 – 2-4; G2 – 5-6; G3 – 7-10.
Лечение аденокарциномы
Избрание приема борьбы с аденокарциномой зависит от вида опухоли, степени её протекания и возраста больного.
В медицине применяют:
- хирургический способ;
- радиотерапию;
- HIFU-терапия (разрушение образования ультразвуком);
- криотерапия (замораживание);
- андрогенная блокада клеток простаты;
- химиотерапия (применяют при последней степени аденокарциномы, когда остальные способы оказались неэффективными).
При хирургическом вмешательстве происходит полное удаление предстательной железы. Такой вид операции возможен при начальной степени заболевания, когда опухоль сосредоточена только в простате. Прогноз на выздоровление в таком случае целиком положительный.

Если есть необходимость блокады производства тестостерона, онкологи могут принять решение об удалении яичек или их части. Хотя, в некоторых случаях может помочь гормональная терапия. Радиотерапия применяется при первой (иногда второй) степени заболевания.
Радиотерапия (брахитерапия) воздействует непосредственно на простату и прилегающие лимфоузлы). При этом может возникнуть ряд побочных эффектов, к тому же аномальные клетки не всегда удается обезвредить.
Хороший прогноз на выздоровление дает УЗ-абеляция. На опухоль производится интенсивное воздействие, которое разрушает пораженные клетки.
При криоабеляции на опухоль воздействуют сжиженным аргоном, который кристаллизует внутриклеточную жидкость. В результате происходит некроз клеток опухоли. Здоровые органы при этом не повреждаются. Специалисты рекомендуют такой способ терапии, поскольку криоабеляция дает положительный прогноз, а опухоль после этой процедуры практически не создает рецидивов.
Если вы хотите иметь хороший прогноз на здоровое будущее, запомните: всем мужчинам после 50-ти, независимо от того, есть ли у него жалобы или нет, необходимо проходить ежегодно процедуру пальцевого ректального осмотра. Только таким способом удастся избежать неизлечимой степени аденокарциномы простаты.
Как лечится аденокарцинома предстательной железы?
Аденокарцинома предстательной железы — это злокачественное эпителиальное новообразование, являющееся одной из основных причин смерти для пожилых мужчин.

Аденокарцинома простаты редко наблюдается в возрасте до 50 лет, но ее частота, как и смертельные случаи от этого заболевания, неуклонно повышается с возрастом и достигает максимума после 80 лет. Хоть это болезнь людей пожилых, жизнь уменьшается от рака предстательной железы на 9 лет.
Предраковое состояние
У рака простаты, естественно, имеется стадия предрака, выявив которую своевременно, можно осуществить благоприятное лечение. К предраку относят:
- гиперплазия атипическая (переходит в злокачественную форму лишь при определенных обстоятельствах);
- неоплазия интраэпителиальная (облигатный предшественник аденокарциномы простаты).
Причины возникновения
 Карцинома простаты формируется на основании:
Карцинома простаты формируется на основании:
- возрастных гормональных изменений;
- генетической предрасположенности;
- дисбаланса нутриентов;
- хронической интоксикации кадмием;
- наличия вируса XMRV.
Аденокарцинома простаты представлена следующими видами:
- мелкоацинарной;
- крупноацинарной;
- криброзной;
- папиллярной;
- солидно-трабекулярной;
- эндометриоидной;
- железисто-кистозной;
- слизеобразующей.
Особенности заболевания
 Карцинома предстательной железы не имеет характерных симптомов. Признаков, типичных только для аденокарциномы предстательной железы, не существует. Большинство симптомов сходны с подобными при аденоме простаты. К ним относятся:
Карцинома предстательной железы не имеет характерных симптомов. Признаков, типичных только для аденокарциномы предстательной железы, не существует. Большинство симптомов сходны с подобными при аденоме простаты. К ним относятся:
- ирритативная симптоматика (учащенные позывы к мочеиспусканию, чувство неполного освобождения мочевого пузыря, спастические чувства в промежности или боли в промежности);
- обструктивная симптоматика (затруднение при мочеиспускании, прерывистая или тоненькая струя мочи или ее задержка, увеличивается время мочеиспускания, появляется необходимость натуживать мышцы живота, чтобы полностью опорожнить мочевой пузырь).
Клиника болезни
Мелкоацинарная аденокарцинома простаты представлена в 95-97% всех случаев рака простаты. Рак простаты выявляется в 5-7% случаев у мужчин старше 60 лет, которые не имеют урологических симптомов и болезней мочеполовой системы в анамнезе. К тому же, первая и вторая стадия, как правило, ничем себя не показывают клинически.
В данных случаях ацинарная аденокарцинома предстательной железы может обнаружиться при профилактическом осмотре или случайно при пальцевой пальпации прямой кишки по причине другой болезни. В большинстве случаев симптомы болезни проявляются на поздних стадиях.
На поздней стадии болезни пациенты предъявляют жалобы на учащенные позывы к мочеиспусканию, трудное, частое мочеиспускание, “вялую”, тонкую струю с перерывами, иной раз каплями, есть чувство неполного опорожнения мочевого пузыря, поллакиурию ночную.
В ходе роста опухоли присоединяются болезненность в заднем проходе, ощущение давления на промежность, появляются крестцово-поясничные боли, боли в ногах. Ацинарная аденокарцинома предстательной железы — самая частая форма. При присутствии вышеперечисленных подобных жалоб непременно надо пройти подробное, тщательное обследование, чтобы исключить онкологическую патологию простаты.
Ректальное пальцевое обследование пока является стандартом при скрининговой диагностике опухоли первичной аденокарциномы простаты, хотя эта методика недостаточно чувствительна для диагноза опухоли, которая не выходит за пределы простаты. Малая опухоль (1-1.5 см) незаметна.
Но ректальное пальцевое исследование считается базовым методом, какой обязателен при первичном осмотре (размеры простаты, ее конфигурация и консистенция, гиперплазия простаты, опухоли прямой кишки, хронический простатит, оценка тонуса сфинктера).
Диагностика опухоли
 Методы диагностики аденокарциномы простаты представлены:
Методы диагностики аденокарциномы простаты представлены:
- биопсией простаты;
- исследованием в крови содержания ПСА (простатический специфический антиген);
- МРТ (магнитно-резонансной томографией);
- трансректальной эхографией (трансректальным ультразвуковым исследованием простаты);
- радиоизотопным исследованием;
- рентгенологическим обследованием;
- компьютерной томографией;
- ректальным пальцевым обследованием простаты;
- ультразвуковым исследованием брюшной полости;
- урофлоуметрией.
Три основных патоморфологических критерия для диагностики аденокарциномы:
- Атипизм структурный: компактные опухолевые ацинусы, их хаотическое увеличение с инфильтрацией органа, сменой компонентов.
- Базальные клетки отсутствуют.
- Атипия клеточная, которая проявляется повышением ядер и ядрышек.
По классификации Глисона опухоль подразделяется на пять степеней:
- G1 — новообразование состоит из желез однородных малых с почти неизмененными ядрами;
- G2 — новообразование состоит из сосредоточений желез, они еще разделены стромой, но располагаются близко друг от друга;
- G3 — новообразование состоит из желез различных размеров и довольно часто с инфильтрацией стромы и окружающих тканей;
- G4 — новообразование представлено сугубо атипичными клетками с инфильтрацией окружающих тканей;
- G5 — новообразование выступает слоями атипичных клеток недифференцированных.
Соотношение степени дифференцировки аденокарциномы и показателя суммы по Глисону (G):
Введение в лечебную практику современных методов диагностики рака простаты усиливает выявляемость болезни на начальных стадиях, при еще возможном применении в лечении радикальных методов.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Диагностика данного заболевания определяет две главные задачи — обнаружение заболевания и установление стадии и степени процесса для выбора лечебной тактики.
Скрининг на рак предстательной железы обязаны проводить начиная с поликлиники. Все мужчины от 50 лет, независимо от присутствия жалоб, должны проходить процедуру пальцевого осмотра прямой кишки 1 раз в год с определением уровня ПСА. При увеличении ПСА больше 4 нг/мл нужно определять соотношение общего и свободного ПСА и выполнять трансректальное ультразвуковое исследование.
В дальнейшем обследование таких пациентов проводится в урологических или онкологических специализированных стационарах.
Методы лечения
Лечение аденокарценомы предстательной железы включает в себя следующие принципы:
- диспансерное наблюдение активное;
- простатэктомия радикальная;
- терапия лучевая;
- терапия гормональная;
- лечение комбинированное;
- лечение другими методами (криотерапия, абляция предстательной железы высокоинтенсивным ультразвуком и т.д.).
Прогноз при аденокарциноме
Прогноз болезни зависит от стадии онкологического процесса. Чем раньше начали лечиться, тем большая возможность хорошего исхода. При ранней стадии заболевания с адекватным лечением исход болезни благоприятный условно, восстановление трудоспособности полное. При поздней стадии заболевания прогноз, бесспорно, плохой, аденокарцинома предстательной железы вызывает летальный исход.
Диффузные изменения в ней — это дистрофические нарушения структуры паренхимы как следствие воспаления, абсцесса, новообразований. Патологические очаги в тканях простаты возможно обнаружить лишь с помощью УЗИ. Только этот метод позволяет специалисту дифференцировать рак и кисту, простатит острой формы и хронической, отличить аденому от абсцесса. Ведь каждый из вышеперечисленных недугов имеет свои отличительные особенности. Урологи называют их патогномоничными изменениями, относящимися к критериям ультразвуковой диагностики.
Как же именно может изменяться структура предстательной железы?
Заболевания мужской мочеполовой сферы — это всегда нарушения строения ткани. Связаны такие сбои с разрастанием соединительной ткани, метаболическими изменениями клеток, нарушением нормального кровоснабжения, воспалением и уплотнением, врастанием новообразований в здоровую ткань.
Специалисты в зависимости от типа нарушения классифицируют такие диффузные изменения в предстательной железе мужчины:
Как свидетельствует урологическая практика, в заключениях функциональных диагностов, то есть в резюме УЗИ, чаще других фигурируют термины «дисплазия» и «гиперплазия». Это не самостоятельные заболевания, а только свидетельство присутствия патологического процесса.
При ультразвуковом исследовании большинства заболеваний простаты отмечается неоднородность ткани, причиной которой бывает отек, наличие фиброза, гноя, кальцинатов, инфильтрации.
Дисплазия простаты — это преобразование ее здоровой ткани в атипичную, нехарактерную для мужского органа. Такой процесс происходит на клеточном уровне. Дисплазию в зависимости от степени изменений ткани классифицируют на умеренную, лёгкую, выраженную. Первых два типа свидетельствуют о длительном воспалительном процессе. Последний — знак тревоги, предвестник ракового состояния простаты. Дисплазия способна со временем и регрессировать. Однако когда на патологический процесс нет воздействия, то существует риск развития онкологии.
Важный момент — диагностика рака простаты. Ему характерна специфическая ультразвуковая картина, которая заключается в присутствии на периферии гипоэхогенной зоны. Эхогенность на ранней стадии рака может быть и обычной, что усложняет визуализацию болезни.
Хроническому простатиту характерны зональная эхогенность, кальцинаты в протоках, уплотнение ткани, склерозирующие разрастания.
Паренхиматозный простатит — это эхоположительные образования в виде мелких гнойничков. При этом сама предстательная железа увеличена в размере как свидетельство острого воспалительного процесса и воспалительного отёка.
Ранняя диагностика заболеваний простаты может предотвратить развитие абсцесса. И помощником в этом является ультразвуковая диагностика, помогающая доктору подтвердить либо опровергнуть предварительно поставленный диагноз.
Источник cistit.lechenie-potencya.ru
 Простата является важной частью репродуктивной системы организма мужчины. Ее основная функция — это обеспечение спермы жидкостью при эякуляции.
Простата является важной частью репродуктивной системы организма мужчины. Ее основная функция — это обеспечение спермы жидкостью при эякуляции.
При определенных условиях клетки предстательной железы начинают аномально разрастаться, формируя опухоли, которые могут иметь злокачественную природу.
Одним из современных высокоэффективных методов лечения рака простаты является HIFU терапия.
Аббревиатура расшифровывается как High Intensity Focused Ultrasaund, в переводе с английского языка она означает высокоинтенсивный сфокусированный ультразвук.
Метод используется для деструкции опухоли в зонах, доступных для проведения процедуры. С помощью ультразвуковых волн небольшие участки внутри тела больного нагреваются и пораженные клетки погибают. Во время процедуры, шаг за шагом, проводится деструкция всех пораженных тканей внутри опухоли.
Этот способ подходит людям, которые хотят избежать радикальных методов, таких как резекция или лучевая терапия. HIFU терапия является неинвазивной процедурой, она проводится без разрезов и введения игл. Лечение рака на ранней стадии дает гораздо меньше негативных последствий для организма пациента. Восстановительный период после терапии проходит легче и быстрее, чем при проведении резекции.
Показания к лечению ультразвуком высокой интенсивности
При принятии решения подходит ли HIFU терапия для лечения карциномы нужно знать ограничения ее применения. Она эффективна только в том случае, если опухоль является обособленной, для разросшихся новообразований применяются другие методы воздействия на опухоль.
Костная ткань является препятствием для прохождения ультразвуковых волн, как и заполненные воздухом полости внутри человеческого тела.
С учетом ограничений применения, HIFU терапия назначается пациентам при следующих раковых заболеваниях:
- Онкология простаты. Несмотря на то, что опухоль находится в области таза, на нее можно воздействовать через задний проход. Это позволяет направить ультразвуковые волны на пораженную зону с максимальной точностью. Данный метод лечения при карциноме хорошо себя зарекомендовал. По эффективности он приравнивается к простатэктомии. В большинстве случаев HIFU терапия полностью решает проблему пациента, и в дополнительном лечении нет необходимости.
- Онкология почки. При ранней диагностике онкологического процесса в органе, врачи выбирают выжидательную тактику, так как операция может привести к тяжелым осложнениям для пациента. Альтернативой традиционному лечению может стать HIFU терапия. Ее назначают на начальных стадиях заболевания, когда опухоль еще маленькая. Это избавляет пациента от мучительного ожидания роста злокачественного образования и значительно увеличивает шансы на благоприятный прогноз в будущем.
- Онкология печени. Как показали клинические исследования, лечение ультразвуковым методом первичных и вторичных опухолей в печени, повышает выживаемость пациентов. У врачей пока мало информации, чтобы сделать окончательные выводы об эффективности применения HIFU терапии для лечения этого вида рака.
- Онкология поджелудочной железы. Данная форма рака отличается своей агрессивностью и плохо поддается лечению. Ультразвук не может быть основным методом лечения при локализации опухоли в поджелудочной железе, он может помочь лишь облегчить состояние больного в некоторых случаях. Если опухоль подлежит резекции, пациенту назначается операция.
- Онкология мочевого пузыря. Практика показала, что терапия опухолей мочевого пузыря ультразвуком не может быть основным методом лечения, так как после него велика вероятность рецидива.
Ультразвуковые волны плохо проникают через костную ткань, поэтому их не используют для лечения опухолей головного мозга и костей. Не имеет смысла лечить рак легких и кожи этим методом, так как хорошего результата не удастся достичь.
Подготовка пациента к HIFU
 Воздействие на организм ультразвуком высокой интенсивности проводится исключительно в медицинском учреждении. Перед ее проведением больной нуждается в госпитализации, где проводится необходимая подготовка к HIFU терапии.
Воздействие на организм ультразвуком высокой интенсивности проводится исключительно в медицинском учреждении. Перед ее проведением больной нуждается в госпитализации, где проводится необходимая подготовка к HIFU терапии.
За день до операции пациенту нужно перестать кушать, а за несколько часов до нее, нужно прекратить пить. Во время подготовительного периода больному проводят обязательное обследование организма и проверяют результаты анализов крови и мочи.
Лечение проводится под общей или эпидуральной анестезией. Сеанс длится в зависимости от сложности ситуации.
Кто может помочь
Пациенту с подозрением на наличие раковой опухоли нужно обратиться к онкологу. В случае если принято решение о возможности проведения HIFU терапии, больному нужно попасть в клинику, в которой есть необходимое оборудование на консультацию. В медицинском учреждении врач-онколог ответит на все вопросы и поможет определиться с дальнейшей стратегией лечения.
Как проводится HIFU терапия
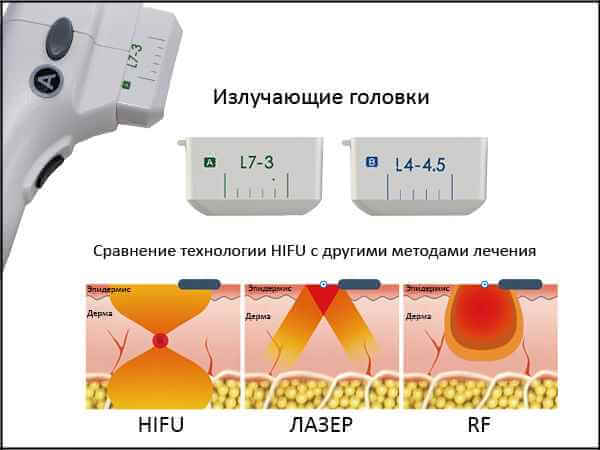
В некоторых клиниках перед проведением абляции, пациентам назначается трансуретральная резекция простаты, которая помогает уменьшить количество разросшихся тканей железы. Есть данные, что у пациентов, которым перед лечением проводилась ТУР, чаще возникали осложнения.
Длительность лечебного сеанса зависит от объема опухоли, которая должна быть разрушена ультразвуком. Один импульс может охватить совсем небольшой участок, величиной с рисовое зернышко. После обезболивания пациенту в прямую кишку вводится излучатель.
Доктор производит настройку ультразвукового потока таким образом, чтобы он воздействовал на пораженные ткани. Контролировать процесс помогает программное обеспечение, идущее в комплекте к аппарату. Оно постоянно улучшается разработчиками и становится все более совершенным для применения.
После проведения процедуры пациенту ставят катетер, который можно снять через две недели и назначаются обезболивающие препараты. Выписка из больницы возможна уже на следующий день, при условии нормального самочувствия у больного.
Какие аппараты нужны для HIFU терапии
Оборудование для лечения ультразвуком высокой интенсивности выпускается за рубежом.
На рынке существует несколько видов аппаратов, с помощью которых лечат больных:
Оба устройства способны генерировать высокие ультразвуковые волны. Для их корректной работы нужно специальное программное обеспечение, над усовершенствованием которого постоянно трудятся программисты, чтобы повысить его точность.
ХАЙФУ терапия на практике: противопоказания, осложнения и побочные эффекты
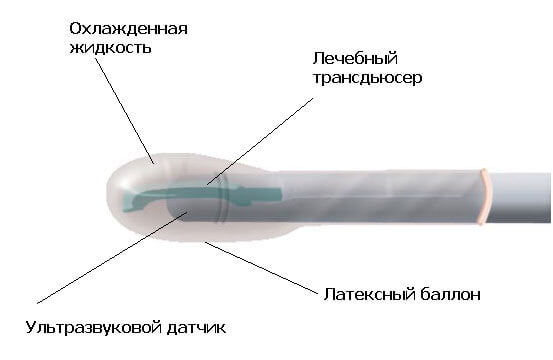 Для пациентов с карциномой предстательной железы ХАЙФУ терапия является хорошим способом избавиться от проблемы одним из самых щадящих методов. Несмотря на то, что он используется недавно, врачи наблюдают хорошую динамику у пациентов, перенесших деструкцию опухоли таким способом.
Для пациентов с карциномой предстательной железы ХАЙФУ терапия является хорошим способом избавиться от проблемы одним из самых щадящих методов. Несмотря на то, что он используется недавно, врачи наблюдают хорошую динамику у пациентов, перенесших деструкцию опухоли таким способом.
Осложнения после процедуры встречаются редко, больной быстро приходит в норму и возвращается к обычному образу жизни.
В большинстве случаев в дополнительном хирургическом или лучевом лечении от рака после ХАЙФУ терапии нет необходимости, так как рецидивы заболевания не наблюдаются.
Лечение высокоинтенсивным ультразвуком подходит не всем, так как существуют противопоказания к данному виду терапии. На консультации врач решает вопрос о возможности лечения для каждого пациента индивидуально, исходя из состояния его здоровья и клинической картины болезни.
Не лишней будет и информация о побочных эффектах и осложнениях, чтобы человек знал о рисках, на которые он соглашается, выбирая ХАЙФУ терапию.
Противопоказания
Обязательно перед проведением ХАЙФУ терапии врач проводит обследование организма пациента на предмет наличия противопоказаний к ее проведению.
Лечение высокоинтенсивным ультразвуком не проводится, если у пациента обнаружены следующие нарушения в строении и работе организма:
- Проктит, появившийся после лучевой терапии.
- Утолщение прямой кишки.
- Наличие свищей в заднем проходе.
- Острый простатит.
- Наличие кальцинатов в простате свыше 10 мм.
- Сильно увеличившаяся в объеме железа.
- Наличие метастаз.
Перед проведением процедуры врачи должны позаботиться о нормализации свертываемости крови у пациента.
Осложнения и побочные эффекты после сеанса абляции
ХАЙФУ терапия может вызвать появление следующих осложнений у пациента:
- Подпузырная закупорка мочевых путей.
- Недержание мочи в результате стресса.
- Инфицирование мочевыводящих путей некротической тканью.
- Боль в области таза хронического характера.
- Появление ректоуретрального свища.
- Деформация мочевого пузыря с рубцеванием.
Кроме осложнений после процедуры, могут наблюдаться нежелательные побочные эффекты:
- Задержка мочеиспускания.
- Болевые ощущения в промежности.
- Выход фрагментов опухоли, пораженных некрозом.
- Отсутствие эякуляции.
- Частичная или полная эректильная дисфункция.
Цена проведения HIFU терапии
 Стоимость лечения ультразвуковыми волнами зависит от нескольких факторов.
Стоимость лечения ультразвуковыми волнами зависит от нескольких факторов.
Кроме стадии заболевания, расположения опухоли и состояния здоровья пациента, на стоимость терапии влияет страна проживания и выбор клиники, где будет проходить лечение.
В среднем стоимость услуги проведения HIFU терапии стоит от 15 000 у. е. для карциномы.
Лечение онкологии других органов стоит на 5 000 у.е. дороже.
Новейшие исследования по теме HIFU терапии
ХАЙФУ терапия является новым методом лечения онкологии у пациентов. Оценка результатов лечения онкоурологических заболеваний складывается из двух параметров: качество жизни пациента и ее продолжительность. По ним определяется эффективность проводимой терапии.
Малоинвазивные технологии, в том числе и лечение высокочастотным ультразвуком, заняли свою нишу в лечении рака простаты, улучшая терапевтические показатели.
Оборудование для HIFU терапии есть в клиниках по всему миру. В каждой из них лечат пациентов и наблюдают за их самочувствием после абляции, составляя свою статистику. Эти данные помогают усовершенствовать методику и помочь большему количеству людей.
Источник prostatitoff.net



