Сегодня МРТ простаты является самым информативным методом исследования тканей предстательной железы. Магнитно-резонансная томография помогает точно определить наличие патологии в органе, определить ее специфику, химический состав, динамику развития. Процедура является безопасной и безболезненной для пациента. Такой способ диагностики способствует получению четких изображений, но основе чтения которых, врач сможет назначить правильное лечение.
Что такое МРТ простаты
Исследование простаты методом магнитно-резонансной томографии имеет в основе реакцию на взаимодействие тканевых структур человеческого организма с магнитным полем. Таким способом можно проверить состояние предстательной железы и прилегающих к ней органов (лимфатических узлов, мочевого пузыря, прямой кишки). Результаты, которые отражаются на снимках, помогают объективно оценить органические изменения в тканях, установить разновидность патологий, их распространенность. Если человек здоров, аппарат отразит отсутствие признаков болезней.
МРТ предстательной железы с контрастированием
Способ проведения МРТ исследования простаты с контрастированием предполагает введение в кровь пациента специального вещества, которое хорошо различается аппаратом. Такой вид диагностики назначается врачом в большинстве случаев при подозрении на рак предстательной железы. Контрастное вещество вводится через вену пациента непосредственно перед началом процедуры. Прежде чем выбрать МРТ с контрастированием, врач направляет человека на анализ, который должен установить его чувствительность к веществу.
МРТ без контраста
Магнитно-резонансная томография простаты без контраста может проводиться 2 способами:
- Классическим – этот метод не предусматривает дополнительных процедур, кроме подготовки и непосредственного исследования. Человека помещают на подвижный стол, который погружается в капсулу с установленными в ней магнитами.
- С эндоректальной катушкой – в этом случае внутрь прямой кишки пациента вводится специальный гибкий провод. Такой прибор создает дополнительное магнитное поле, находящееся в непосредственной близости к простате. Механизм исследования с эндоректальной катушкой способствует более точному диагностированию.
Для чего делается МРТ простаты
Метод МРТ исследования простаты используется для подтверждения или опровержения наличия некоторых заболеваний:
- онкологических болезней половых органов;
- простатита;
- венерических заболеваний;
- вирусных и грибковых инфекций;
- аденомы простаты;
- дифаллии, крипторхизма – врожденных патологий предстательной железы;
- осложнений после проведения хирургических операций.

При простатите
У мужчин такое заболевание развивается из-за действия патогенной микрофлоры или нарушения микроциркуляции в предстательной железе при венозной недостаточности. Застойные явления и длительные воспаления провоцируют снижение местного иммунитета. Если простатит не обнаружить во время, он может стать причиной развития абсцесса. Лечение этого осложнения сводится к оперативному вмешательству. Чтобы точно определить недуг и его стадию, врачи рекомендуют пациенту при подозрении на простатит пройти МРТ с использованием контрастного вещества.
При раке предстательной железы
Злокачественные опухоли простаты часто обнаруживаются у мужчин пожилого возраста. Первые тревожные признаки проявляются в проблемах с мочеиспусканием, неполным опустошением мочевого пузыря. По мере того, как образование увеличивается, возникают признаки интоксикации, повышенная усталость, депрессия, раздражительность и общая слабость. Когда у пациента наблюдаются такие симптомы, указывающие на возможное развитие в предстательной железе опухоли, уролог назначает МРТ для детального исследования наличия, размеров и типа новообразования в простате.
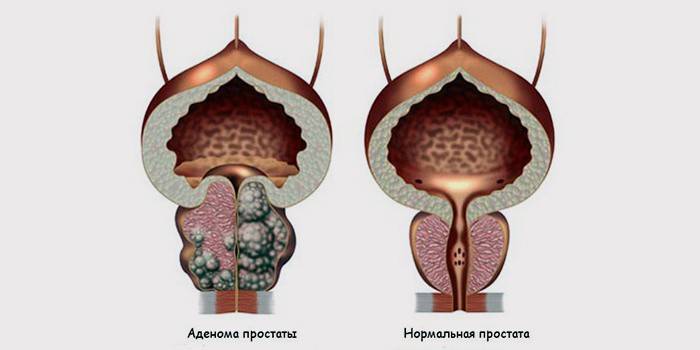
При аденоме простаты
При увеличении интенсивности синтеза клеток простаты может возникнуть аденома или гиперплазия простаты. Разрастание тканей провоцирует затруднение в мочеиспускании, нарушение половой функции, недержание урины и формирование запоров. На ранних стадиях аденома часто протекает бессимптомно, обнаруживается с помощью УЗИ. МРТ простаты врачи назначают, чтобы подтвердить или опровергнуть наличие диагноза, определить степень разрастания тканей. На основе проведенного исследования формируется план лечения.
Подготовка к МРТ предстательной железы
Чтобы процедура показала максимально точный результат, нужно выполнить важные условия. Специалисты выделяют следующие этапы подготовки к МРТ простаты:
- Пациенту показана диета, которая должна исключить возможность образования газов в пищеварительном тракте. Для этого до процедуры МРТ категорически запрещено употреблять в пищу капусту, свежую выпечку, бобы, крупы, морковь, кисломолочные и газированные напитки. Длиться такой режим питания должен 3 дня.
- Получить недостоверные результаты можно, если в организме будет находиться лишняя жидкость, поэтому последнее питье нужно осуществить не позднее, чем за 6 часов до начала исследования.
- Если МРТ делают с введением катушки, за полчаса пациенту при необходимости могут ввести обезболивающее с помощью инъекции.
- При обнаружении у пациента газообразования и вздутия, исследуемому дают активный сорбент, который ликвидирует симптомы.
- Перед началом процедуры МРТ нужно снять с себя все предметы из металла, поскольку они провоцируют искажение изображения.
- Мочевой пузырь должен быть умеренно наполненным, поэтому мочеиспускание нужно осуществить за 2 часа до МРТ.
МРТ исследование простаты
На сегодняшний день МРТ исследование является самым точным методом диагностики патологий простаты. Специалисты выделяют объективные преимущества томографии:
- в процессе исследования организм человека не подвергается ионизирующему облучению;
- по сравнению с компьютерной томографией, изображения мягких тканей получаются более точными и четкими;
- благодаря реакции аппарата на диффузные изменения тканей и клеток, есть возможность распознать недуг на ранней стадии;
- МРТ точно определяет свойства доброкачественных и злокачественных опухолей, устанавливает динамику их развития.
При всей безопасности процедуры, есть и противопоказания к ее проведению:
- аллергическая реакция на вещества, входящие в состав окрашивающего препарата при контрастном методе;
- наличие фиброза;
- заболевания надпочечников и почек;
- избыточный вес может стать препятствием для проведения исследования внутри аппарата закрытого типа.
Как проводится
Процедура МРТ исследования области простаты проводится следующим образом:
- В зависимости от вида МРТ пациенту вводят специальное окрашивающее средство внутривенно или ректальный датчик в прямую кишку.
- Чтобы сделать МРТ качественно, пациента размещают на поверхности аппарата неподвижно, при необходимости используют специальные удерживающие устройства. Затем больной либо попадает внутрь капсулы устройства, либо над ним размещается магнит большого размера.
- На процедуру МРТ затрачивается около получаса, если используется контраст, время увеличивается вдвое. Пациент должен сохранять неподвижность, чтобы снимки получились четкими.
- Врач наблюдает за ходом исследования и состоянием человека с помощью аудио и видео связи.
- Такое исследование является безболезненным и безопасным. На действие магнитного поля тело может реагировать появлением ощущения тепла в области проведения мониторинга.
Расшифровка результатов МРТ
Чтением результатов магнитно-резонансной томографии занимается специалист, который проводил исследование. На фотографиях медик фиксирует патологические изменения в простате. Полученное заключение специалист направляет лечащему врачу или отдает лично в руки пациенту. На основании описания изменений уролог назначает адекватное диагнозу лечение. Высокая точность МРТ помогает вовремя определить проблему, ее специфику, сформировать систему по устранению патологии.
Цена МРТ предстательной железы
Стоимость процедуры разнится в зависимости от региона нахождения клиники, способа проведения томографии простаты. Среднюю цену в Московских больницах можно выразить с помощью таблицы:
Цена МРТ исследования области простаты (рублей)
Источник sovets.net
Ультразвуковые исследования в диагностике рака предстательной железы
Трансректальное ультразвуковое сканирование обладает явным преимуществом по сравнению с абдоминальным сканированием ввиду близкого соприкосновения датчика с предстательной железой.
Сканирование в сагиттальной и фронтальной проекциях позволяет наиболее полно обследовать предстательную железу.
Появившиеся в последнее время технические возможности (цветная допплерография и трехмерное сканирование с использованием контрастных средств) значительно повысили диагностические возможности данного вида исследования.
Случаи рака предстательной железы выглядят гипоэхогенными зонами при трансректальном ультразвуковом исследовании (ТРУЗИ), хотя они могут быть и изоэхогенными, а иногда и гиперэхогенными. Наличие других изменений в предстательной железе в виде асимметрии размеров, формы и эхогенности, нечеткое разделение между центральной и периферическими зонами, деформация и деструкция капсулы также позволяют заподозрить наличие рака при выполнении ТРУЗИ.
Деформация и неправильная форма капсулы в участках, прилегающих к гипоэхогенному узду предстательной железы, позволяют предположить экстрапростатическое распространение опухоли. Трансректальное ультразвуковое исследование можно использовать для определения инвазии в семенные пузырьки. Однако ТРУЗИ не может считаться достоверным методом в оценке стадии процесса. Чувствительность этого метода определена в пределах 71-92%, специфичность — 49-79%. По мнению R.L. Waterhouse, M.I. Resnick (1998), трансректальное ультразвуковое исследование имеет прогностическое значение в 30% случаев.
Гораздо большее, хотя и неоднозначное, значение в определении стадии имеют компьютерная и магнитно-резонансная томография.
Мнения ученых о ценности клинического применения компьютерной томографии (КТ) для определения распространенности рака предстательной железы диаметрально противоположны. По мнению С.К. Ноn и соавт. (1998), G.J. Jager и соавт. (2000), компьютерная томография имеет незначительное значение или вовсе не играет роли при оценке локального процесса.
Она не позволяет отличить злокачественный процесс от доброкачественного и достоверно определить наличие экстракапсулярной инвазии или инфильтрации семенных пузырьков. В стадиях Т3-Т4 КТ демонстрирует увеличение железы, распространение инфильтрата на окружающие органы. В стадиях Т1-Т2 возможности ограничены из-за практически одинаковой плотности тканей.
Точность компьютерной томографии в стадировании рака предстательной железы невелика и составляет менее 60%, но ее ценность, по мнению R.C. Flangian и соавт. (1996), возрастает при оценке вовлечения в процесс семенных пузырьков до 70%.
Итак, клиническое применение компьютерной томографии в определении стадии рака простаты в целом не оправдано. КТ играет минимальную роль в опенке локальной формы болезни, она не демонстрирует внутреннюю архитектонику железы, не способна различить рак и доброкачественный процесс в простате и надежно идентифицировать экстракапсулярное распространение или инвазию в семенные пузырьки. Компьютерная томография не обеспечивает дополнительной информацией для сталирования локальной формы болезни в большей степени, чем пальцевое ректальное исследование.
Из-за низкого определения позитивных лимфатических узлов ценность применения КТ для этих целей также незначительна. Большинство лимфатических метастазов микроскопические, и они не увеличивают или не искажают лимфатические узлы.
Достоверно доказано, что есть группы пациентов, для которых риск поражения лимфатических узлов может быть выше: Простатспецифический антиген (ПСА) от 20 до 30 нг/мл или низкодифференцированная опухоль (сумма Gleason >7 при биопсии) определяет риск макроскопических изменений, что оправдывает проведение КТ. Необходимо обратить внимание на то, что при наличии увеличенного лимфатического узла, выявленного на компьютерной томографии, необходимо подтвердить злокачественный процесс в ткани самой железы (рис. 3.7).

Рис. 3.7. Диссеминированный рак предстательной железы. Выход за пределы капсулы железы, инвазия в сосудисто-нервный пучок. Поражение лимфатических узлов по ходу подвздошных сосудов
Кроме того, внедрение в клиническую практику современных методов диагностики и скрининговых программ позволяет выявлять ранние стадии рака, поэтому метастазы в лимфатические узлы обнаруживаются гораздо реже.
13 настоящее время только у 2-3% пациентов, перенесших радикальную простатэктомию (РПЭ) по поводу локального рака, диагностируются метастазы в лимфатические узлы на основании послеоперационного гистологического исследования. Низкая частота позитивных тазовых лимфатических узлов до РПЭ побуждает хирургов отказаться от лимфаденэктомии во многих случаях.
Широко известны номограммы, которые позволяют прогнозировать риск наличия метастазов, и если риск наличия метастазов меньше 2%, лимфаденэктомия может не выполняться. Эти номограммы включают следующие параметры: клиническую стадию, гистологическую степень дифференцировки и уровень ПСА.
МРТ при стадировании рака простаты
Магнитно-резонансная томография при раке предстательной железы (РПЖ) обладает рядом преимуществ. Различная интенсивность сигнала от мягких тканей таза позволяет дифференцировать его различные структуры, использование T1 и Т2-взвешенных изображений взаимно дополняет друг друга. Магнитно-резонансная томография (МРТ) сканеры способны к созданию изображений в поперечной, сагиттальной и коронарной проекциях, а применение эндоректального датчика улучшает визуализацию интра- и ретропростатической анатомии.
При использовании только Т1-взвешенных изображений невозможно оценить внутреннюю архитектонику простаты, хотя ясно видны границы между простатой, семенными пузырьками и окружающим жиром, в то время как Т2-взвешенные изображения способны продемонстрировать интрапростатическую анатомию. В норме периферическая зона предстательной железы возвращает сигналы высокой интенсивности, в то время как рак простаты отображается сигналами относительно низкой интенсивности (рис. 3.8).

Рис. 3.8. РПЖ. T3NXM0. Аксиальные Т2-ВИ предстательной железы. Размеры железы не увеличены. Зональная дифференциация снижена, периферическая зона сохранена фрагментарно. Периферическая зона в задних и заднебоковых отделах слева замешена зоной диффузного понижения интенсивности сигнала на Т2-ВИ с инвазией капсулы железы на большом протяжении и выраженным распространением на прилежащую парапростатическую клетчатку
N. Bloch и соавт. (2003), оценивая эффективность различных типов изображений МРТ в стадировании пациентов перед радикальной простатэктомией, показали точность стадирования при Т1-взвешенных изображениях у 76% пациентов, при Т2-взвешенных — у 84%, а при их комбинации — у 92%.
Однако большинство доброкачественных заболеваний простаты, таких как доброкачественная гиперплазия предстательной железы (ДГПЖ), простатит, особенно калькулезный, также отображаются сигналами низкой интенсивности. Более того, МРТ не продемонстрировала большую точность стадирования рака по сравнению с ТРУЗИ. Вместе с тем дополнение поперечных (аксиальных) сканов коронарным и сагиттальным сканированием позволяет увеличить точность стадирования РПЖ с 61 до 83%.
Наличие на томограммах экстракапсулярного распространения рака простаты можно предположить, если есть очевидная асимметрия, нерегулярность или «бреши» в перипростатическом жире, который в отличие от простаты посылает сигналы низкой интенсивности.
Таким образом, при магнитно-резонансной томографии существуют проблемы относительно диагностики экстракапсулярного распространения. В действительности у предстательной железы нет истинной эпидермальной капсулы и инфильтрация тонкой фибромускулярной капсулы указывает на распространение процесса за пределы железы. МРТ не может идентифицировать микроскопическую пенетрацию за границу простаты и поэтому ограничена в обнаружении прорастания рака.
Опухоль может быть описана как Т2, то есть без пенетрации капсулы, даже если существует широкая область контакта между ней и краем железы, пока края железы не деформированы, так же, как и опухоль, где широкая область контакта сочетается с капсулой и гладкое капсульное выпячивание классифицируется как опухоль стадии Т2.
Нерегулярная выпуклость края простаты, асимметрия нервно-сосудистых пучков (связок) или исчезновение ретропростатического угла указывают на стадию Т3. При стадии Т3 потеря симметрии между нервно-сосудистыми пучками связана с прямым экстрапростатическим распространением рака с периневральными и периваскулярными компонентами.
Точно так же потеря нормального слоя жира между задней поверхностью простаты и передней поверхностью прямой кишки указывает на распространение процесса в перипростатический жир. Когда определяются асимметрия сосудисто-нервных пучков и облитерация ретропростатического угла, стадия Т3 может быть диагностирована с высокой степенью вероятности (рис. 3.9).

Рис. 3.9. РПЖ стадии T3NXM0. Аксиальные Т2-ВИ изображения предстательной железы. Размеры железы умеренно увеличены. Зональная дифференциация снижена, периферическая зона сохранена незначительно, фрагментарно, в правых боковых и левых заднебоковых отделах. В правых заднебоковых отделах определяется протяженная зона понижения интенсивности сигнала с выраженной на большом протяжении инвазией капсулы и инфильтрацией прилежащей парапростатической клетчатки. В левых боковых и центральных отделах железы выявляется диффузная зона снижения сигнала с умеренно выраженной инвазией капсулы. Умеренно выражен отек парапростатической клетчатки по левым боковым отделам железы
R. Palasak и соавт. (2003) выполнили 66 пациентам МРТ перед радикальной простатэктомией и сравнили ее результаты с послеоперационными гистологическими заключениями. Точность стадирования составила 81,8%. В то же время S.A. Brassell и соавт. (2003) показали корреляцию МРТ-стадирования с патологической стадией только у 43% пациентов.
Вовлечение семенных пузырьков определяется присутствием фокуса или диффузных областей низкой плотности вокруг или в пределах семенных пузырьков на Т2-изображениях (рис. 3.10).

Рис. 3.10. РПЖ в стадии T3NXM0. Саггиттальные Т2-ВИ изображения предстательной железы. Размеры железы увеличены за счет гиперплазии центральной зоны. Периферическая зона истончена, с неравномерной инвазией, более выраженной в задневерхних отделах, с инфильтрацией парапапростатической клетчатки и медиальных отделов семенных пузырьков. МР картина опухолевого поражения периферической зоны предстательной железы на фоне гипереплазии ее центральной зоны с протяженной инвазией капсулы и инфильтрацией парапростатической клетчатки и семенных пузырьков
Инвазия в семенные пузырьки указывает на сталию Т3 болезни, которая обычно рассматривается как неоперабельная. Однако существует ряд других заболеваний, которые могут быть причинами подобных проявлений, например неспецифический фиброз, геморрагии после биопсии, амилоидоз, склероз после лучевой терапии.
Магнитно-резонансной томография имеет признаки вовлечения семенных пузырьков хотя и чувствительны, но относительно неспецифичны. Проблема геморрагии после биопсии — также фактор, который влияет на точность МРТ в обнаружении вовлечения в патологический процесс семенных пузырьков.
Геморрагии после биопсии и рак простаты одинаково могут проявляться сигналами низкой интенсивности на Т2-изображениях. Однако они могут дифференцироваться на Т1-изображениях, где постбиопсийные геморрагии проявляются сигналом яркой интенсивности, а опухоль остается гипоинтенсивной.
МРТ при локализованных формах рака простаты включает оценку состояния тазовых и внутрибрюшинных лимфатических узлов (рис. 3.11).

Рис. 3.11. Метастазы в лимфатические узлы
Исследование информативно, когда критериями метастатического поражения лимфатических узлов являются их размеры. Так же как и КТ, магнитно-резонансная томография не способна обнаружить микрометастазы в лимфатические узлы.
Радионуклидное сканирование костей
Осевой скелет — предпочтительное место для метастазирования рака простаты. Наиболее чувствительный и широко используемый метод обнаружения костных метастазов — сцинтиграфия костей с 99т-технецием. Ложноотрицательные результаты встречаются менее чем у 1 % пациентов (из-за присутствия широко распространенных симметричных метастазов).
В то же время ложноположительные результаты относительно часты, поскольку сканирование диагностирует не только метастазы, но и дегенеративные изменения, предшествующую травму, излеченные переломы, нарушение обмена веществ и воспалительно-инфекционные повреждения скелета.
Результат положительного сканирования костей может сопровождаться подтверждающими рентгеновскими снимками, хотя в половине случаев изменения костного скелета появляются прежде, чем повреждение может быть обнаружено простыми рентгенограммами.
МРТ может быть полезно в дифференциальном диагнозе подозрительных областей, выявленных при сканировании, когда они не проявляются на простых рентгенограммах, особенно в осевом скелете. Еще 10-15 лет назад радионуклидное сканирование костей скелета выполнялось часто, так как метастатическое поражение костей скелета наблюдаюсь у 30-35% пациентов с первично выявленным раком простаты. Сегодня эта цифра в США составляет менее 5%.
F.M. Chybowski и соавт. (1991) впервые поставили под сомнение необходимость радионуклидного сканирования всем пациентам с впервые выявленным раком простаты. Отрицательные результаты сканирования костей были получены у 99,7% больных с уровнем ПСА менее 20 нг/мл. В 1995 г. группа экспертов Американской ассоциации урологов заявила, что сканирование костей «больше не является обязательным» для пациентов с впервые диагностированным раком простаты, уровнем простатспецифического антигена менее 10 нг/мл и отсутствием «костных» симптомов.
Итак, радионуклидное сканирование костей скелета рекомендуется:
• пациентам с клиническими стадиями Т1 и Т2 при уровне ПСА >10 нг/мл и сумме баллов по шкале Глисона >8;
• пациентам с клиническими стадиями Т3 и Т4;
• пациентам с «костными» симптомами.
Лимфаденэктомия
С началом эры ПСА у большего количества мужчин рак простаты стал выявляться в локализованной форме, которая вылечивается с помощью радикальной простатэктомии.
Рак предстательной железы склонен к инвазии и метастазированию, поэтому так остро стоит вопрос о ранней диагностике и радикальном лечении больных с локализованными формами РПЖ. Точное знание распространенности заболевания крайне необходимо до начала лечения.
Диагностика лимфогенных метастазов в малом тазе сложна, и имеется большая вероятность ошибки (50-60%) даже при применении всех современных методов диагностики. Ультразвуковое исследование, рентгеновская компьютерная томография, магнитно-резонансная томография могут выявить метастазы, когда размер лимфатических узлов превышает 2 см в диаметре, однако эти методы диагностики не позволяют обнаружить мелкие и микроскопические метастазы.
Одним из существенных недостатков этих методов является отсутствие возможности получения биопсии лимфатического узла для морфологической верификации диагноза, которая является истинно объективным критерием оценки состояния регионарных лимфатических узлов.
Самую надежную информацию можно получить после тазовой лимфаденэктомии с последующим гистологическим исследованием лимфатических узлов методом ступенчатых срезов.
В урологии наибольшее распространение при определении стадии рака предстательной железы получила лапароскопическая тазовая лимфаденэктомия (ЛТЛ). D. Fahlenhamp и соавт. (1997) произвели билатеральную ЛТЛ у 200 пациентов РПЖ с клиническими стадиями Т1-Т3 и уровнем простатспецифического антигена в среднем 44 нг/мл. Удалялось в среднем 11 лимфоузлов. Метастазы в лимфатических узлах были обнаружены у 44 (22%) пациентов. Незначительные осложнения были у 15 (7,5%), серьезные возникли у 8 больных и потребовали открытой ревизии.
Таким образом, с учетом вышеизложенного можно заключить, что ЛТЛ позволяет обнаружить метастазы в тазовых лимфатических узлах, которые не выявлены традиционными методами исследования; определить целесообразность радикального хирургического лечения; обоснованно применить методы системного воздействия на опухолевый процесс.
Искусственные нейронные сети
В урологической практике постоянно присутствует необходимость клинического прогнозирования течения болезни индивидуально для каждого пациента. Прогнозирование может касаться распределения пациентов по группам риска, постановки диагноза, прогнозирования стадии рака, результатов лечения, вероятности рецидива болезни и т.д.
Традиционно прогнозирование основано на статистических классификационных моделях, предполагающих в лучшем случае установление статистических взаимоотношений, которые позволяют определить только ограниченные типы относительно простых нелинейных межпеременных взаимосвязей и в худшем случае допускают линейные отношения среди всех переменных.
Поскольку клинические данные характеризуются большим разбросом, им присущи нелинейные межпеременные взаимосвязи, поэтому статистические модели часто теряют желательную точность, когда используются в клинической урологической практике.
Применение искусственного интеллекта при раке предстательной железы преследует решение следующих задач:
• скрининг рака предстательной железы;
• диагностику рака простаты;
• стадирование опухолевого процесса;
• прогнозирование развития опухоли;
• прогнозирование результатов лечения.
В 1994 г. Snow и соавт. впервые сообщили об использовании ретроспективного программирования (обратного распространения) искусственной нейронной сети (ИНС), для предсказания вероятности положительной биопсии простаты при скрининге населения. Они развили ИНС, которая могла предсказывать вероятность наличия рака простаты при биопсии с чувствительностью 70%, специфичностью 92% и точностью 87%. Эта сеть, которая использовала доклинические переменные (возраст, общий ПСА, результаты ТРУЗИ и пальцевое ректальное исследование (ПРИ), была сформирована более чем на 1500 случаях и прошла проверку на новых 200 контрольных случаях.
Считается, что наиболее важными показателями для анализа с помощью искусственного интеллекта являются свободный ПСА (или же процент его отношения к общему ПСА) и данные ТРУЗИ. Выявлено, что диагностика с помощью искусственных нейросетей позволяет достичь точности от 70 до 85%. Успешно применена нейросетевая технология для формирования групп пациентов с высокой и низкой вероятностью распространения злокачественного процесса в регионарные лимфатические узлы.
Тестирование системы во многих медицинских центрах определило точность прогноза в 98-99% случаев в группе с низкой вероятностью лимфогенного метастазирования (около 57% всех пациентов) и точность прогноза, равную 25% при чувствительности 95% в группе с высокой вероятностью лимфогенного метастазирования.
Нейронные сети, должным образом обученные, демонстрируют превосходящую прогностическую точность по отношению к регрессионному анализу со множественными переменными.
Большинство существующих исследований, где используются ИНС при раке простаты, были выполнены ретроспективно при изучении базы данных. Чтобы должным образом оценить ИНС, необходимы большие проспективные исследования.
При дальнейшем развитии онкологии, выявлении новых опухолевых маркеров искусственные нейросети будут играть все большую роль в раннем выявлении, диагностике, стадировании и лечении рака предстательной железы. Более того, эффективность использования такого мощного инструмента повышается в тех случаях, когда в распоряжении врача имеется множество изменяющихся параметров, а их взаимосвязь друг с другом недостаточно известна.
В урологической клинике Российской медицинской академии последипломного образования на базе клинической больницы им. С.П. Боткина сотрудником кафедры И.В. Лукьяновым (2001) впервые были применены элементы искусственного интеллекта для оптимизации диагностической и лечебной тактики у пациентов, страдающих доброкачественной гиперплазией простаты.
В заключение приводим алгоритм диагностики при подозрении на рак предстательной железы, предложенной R.S. Kirby (2003) и Б.П. Матвеевым (2003).
Алгоритм диагностики при подозрении на рак предстательной железы
Источник medbe.ru
-
Содержимое:
- Исследование простаты
- Заболевания простаты
- Диффузно взвешенная МРТ диагностика
В современной медицинской практике МРТ предстательной железы признана базовой процедурой диагностирования. Такой метод высокоточного исследования служит залогом успеха в лечении многих заболеваний, а в особенности РПЖ – рака предстательной железы.
Исследование простаты
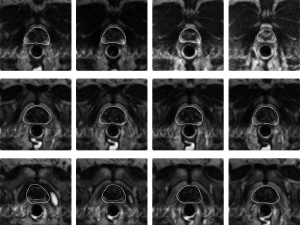
 проведение магнитно-резонансной томографии предстательной железы При ультразвуковом исследовании (ТРУЗИ) не всегда можно получить четкое изображение периферической области предстательной железы и распознать опухолевое образование. Поэтому диагностика рака простаты с ректальной катушкой, активно использующейся в урологии, не может эффективно заменить систематическую биопсию.
проведение магнитно-резонансной томографии предстательной железы При ультразвуковом исследовании (ТРУЗИ) не всегда можно получить четкое изображение периферической области предстательной железы и распознать опухолевое образование. Поэтому диагностика рака простаты с ректальной катушкой, активно использующейся в урологии, не может эффективно заменить систематическую биопсию.
При подозрениях на рак простаты, в результате проведения ректального пальпированного обследования и повышенном ПСА при сдаче крови на онкомаркер, врачом принимается решение (с согласия пациента) на проведение биопсии простаты. МРТ при раке предстательной железы не является первичной диагностической процедурой.
Целью биопсии простаты является:
- Взятие ткани на гистологическую экспертизу для обнаружения и изучения аномальных изменений на клеточном уровне
- Определение природы образования опухоли (доброкачественная или злокачественная)
- Исследование причин, влияющих на уровень ПСА в крови
В случае подтверждения диагноза – рак, можно делать МРТ после биопсии простаты для исключения возможной диагностической ошибки, а также для определения развития опухолевого процесса, не распространился ли он на другие органы и ткани за пределами предстательной железы.
Генерализация метастаз рака от очага опухоли простаты из-за переноса больных клеток с кровотоком и лимфой чаще затрагивает:
- Кости позвоночника, таза, бедер
- Печень
- Легкие
- Надпочечники
МРТ малого таза при раке простаты проводиться для высокоточного исследования распространенности метастатических очагов на другие органы и определения стадии развития патологического процесса. Информативность и надежность данного метода диагностики позволит врачу установить правильный диагноз и назначить необходимое для каждого пациента индивидуальное лечение.
Благодаря своевременно проведенной магнитно-резонансной томографии при раке простаты можно детально изучить полученные в процессе сканирования высококачественные многоплоскостные изображения всех срезов исследуемого объекта и определить локализацию опухолевого процесса с максимальной точностью.
Заболевания простаты
К наиболее часто встречаемым заболеваниям, диагностируемым МРТ предстательной железы можно отнести:
- Простатит (острый, хронический, инфекционный, застойный)
Воспалительный процесс, хорошо просматриваемый на МРТ простаты с контрастом или без, может развиваться в результате воздействия патогенных микроорганизмов (бактерий) при уретрите специфической природы. В старшем возрасте образование простатита чаще всего происходит при нарушениях, связанных с оттоком венозной крови в малом тазу (венозной недостаточностью).
При воспалении снижаются защитные свойства секрета железы, происходит физиологический застой, ухудшается выработка биологически активных соединений. Беспорядочные половые связи увеличивают риск инфицирования (заражения) урогенитальными бактериями.
К тяжелым и опасным для жизни осложнениям может привести хронический простатит при абсцессе и гнойных выделениях. Поэтому, предстательная железа на МРТ просматривается для своевременного обнаружения болезни и установления точного диагноза
- Рак (злокачественная опухоль) простаты
Наиболее частой причиной диагностики является рак простаты. В основном этому заболеванию подвержены мужчины пожилого возраста. В начальной стадии симптомы злокачественной опухоли похожи на проявления гиперплазии:
- нарушение мочеиспускания
- неполное освобождение мочевого пузыря
- никтурия (происходит выделение большей части объема суточной мочи в ночное время)
По мере роста опухоли увеличивается частота мочеиспускания с примесью крови в моче, проявляются интоксикация и астения (синдром хронической усталости). Такие симптомы обязывают пройти медицинское обследование. МРТ в диагностике рака предстательной железы является наилучшим методом исследования, хотя первоначально проводиться ректальное (пальцевое) обследование.
- Доброкачественная аденома или гиперплазия предстательной железы
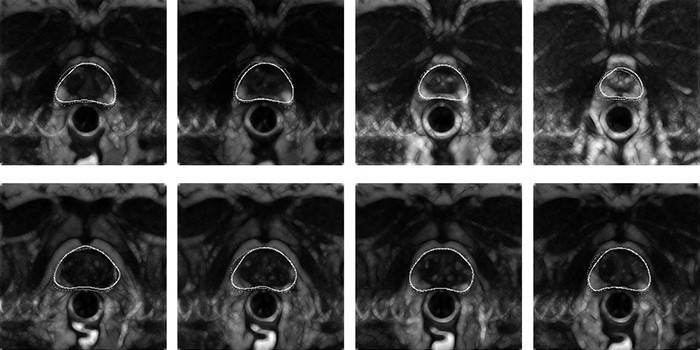
 МРТ снимок простаты Заболевание развивается в результате увеличенной выработки клеток в тканях железы. С увеличением аденомы происходит сдавливание мочеиспускательного канала и, как следствие, нарушается процесс испускания мочи. Рост опухоли протекает медленно и ограничивается самой простатой.
МРТ снимок простаты Заболевание развивается в результате увеличенной выработки клеток в тканях железы. С увеличением аденомы происходит сдавливание мочеиспускательного канала и, как следствие, нарушается процесс испускания мочи. Рост опухоли протекает медленно и ограничивается самой простатой.
Долгое время процесс развития гиперплазии проходит бессимптомно, поэтому решающим фактором в успехе лечения заболевания является ранняя диагностика. МРТ аденомы простаты выполняется при подозрениях, связанных с объемными образованиями в малом тазу.
МРТ – это точная, высокоскоростная и информативная диагностическая процедура исследования всей зоны интереса с выявлением сопутствующих осложнений и определением целесообразности оперативного (хирургического) вмешательства.
Мнение, что аденома простаты влияет только на снижение сексуальной функции мужчины, ошибочно. В действительности, растущая опухоль чрезвычайно опасна и может привести к серьезным осложнениям. Появление характерных симптомов является сигналом к посещению врача-уролога:
- учащенное и неполное мочеиспускание
- ночное недержание
- повышенная утомляемость, общая слабость
- постоянное возникновение жажды
- возникновение частых запоров
Своевременное обнаружение патологических заболеваний в самом начале их развития позволит начать лечение до появления необходимости в использовании более радикальных методов как, например, оперативное вмешательство.
Как современный, неинвазивный и динамичный метод исследования, увеличивающий достоверность и точность оптимальных показателей за счет контрастирования, МРТ предстательной железы по праву занимает первую позицию диагностического протокола, играя важную роль раннего и уточняющего диагностирования патологии предстательной железы.
Диффузно взвешенная МРТ диагностика
Данный метод диагностического исследования, с получением в результате сканирования диффузно-взвешенных изображений, создал новые возможности в выявлении РПЖ (рака предстательной железы), визуализируя молекулярную диффузию.
Броуновское (случайное) движение молекул воды в органах и тканях влияет на скорость взаимообмена, позволяя тем самым оценить характер диффузии. Медленно протекающий процесс диффузии говорит о наличии опухолевого образования. Во время проведения магнитно-резонансной томографии предстательной железы сигнал, полученный от ткани с патологическими изменениями, становиться более интенсивным.
Клетки злокачественной опухоли с низким коэффициентом диффузии содержат минимальное количество воды, поэтому они отличаются от здоровых клеток, выделяясь на их фоне. Благодаря этому, на МРТ рак предстательной железы хорошо визуализируется, увеличивая диагностическую возможность данного метода.
В урологической практике высокая распространенность рака вышла на одно из первых мест в развитии патологии предстательной железы. Разработанные алгоритмы лечения злокачественной опухоли основываются на ранней, своевременной диагностике рака, увеличивая тем самым процент выживаемости пациентов.
Источник infomrt.ru