Операция при раке простаты – один из наиболее эффективных методов борьбы со злокачественным новообразованием, ткани которого располагаются в пределах половой железы. В ряде случаев такой вариант лечения рассматривается и при запущенном течении онкологии. Хирургическое вмешательство назначается при наличии соответствующих показаний и высокой вероятности улучшения качества жизни больного после удаления ракового новообразования.
В каких случаях показана операция

Радикальный способ практикуется, если предшествующая терапия не дала нужных результатов
При развитии рака (онкологии) предстательной железы мужчине может быть назначено оперативное вмешательство, которое позволяет добиться ремиссии. Перед тем, как перейти к такому лечению, специалист должен внимательно изучить анамнез и ознакомиться с результатами общей диагностики мужчины. На основе этих данных принимается решение касательно безопасности и целесообразности операции по удалению раковой опухоли в простате.
Операция по купированию злокачественного новообразования является показанной мужчинам при наличии следующих патологических состояний:
- Локализация ракового новообразования на одной или сразу обеих долях железы.
- Затруднительный отток мочи, который указывает на развитие 3 стадии болезни.
- Осложненный простатит остротекущего характера.
- Болезни почек.
- Запущенный рак, при котором другие варианты лечения не дают положительного эффекта.
В обязательном порядке хирургическим методом удаляется злокачественное образование, находящееся на 3 этапе своего развития. Это единственная возможность эффективно и быстро подавить процесс метастазирования.
Виды оперативного лечения рака простаты
При онкологии простаты удаление злокачественного новообразования проводится разными способами. Выбор наиболее подходящей методики купирования рака зависит от определенных факторов. Во внимание берется локализация опухоли и общее состояние здоровья мужчины.
Позадилонная простатэктомия
Одним из вариантов радикального лечения рака простаты является позадилонная простатэктомия. Это разновидность иссечения пораженных тканей в нижней части живота. За счет данной особенности хирургу удается удалить новообразование, которое успело вырасти до внушительного размера.
Операция проводится в соответствии со следующей схемой:
- Пациенту вводится анестезия.
- Кожные покровы в месте оперативного вмешательства тщательно обрабатываются антисептиком.
- Далее совершается надрез около 8-10 см.
- Хирург слой за слоем рассекает мягкие ткани до того момента, пока не добирается до шейки мочевого пузыря и сосудов.
- ·Осуществляется резекция предстательной железы вместе с семенными пузырьками, которые находятся по соседству с раковой опухолью. Удалению подлежит уретра в границе поражения.
- Нетронутые части уретры сшиваются.
- В ложе железистого органа устанавливается дренаж, а в мочевой пузырь пациента вводится катетер.
Терапия позадилонной простатэктомией в большинстве случаев дает хороший результат при условии правильного проведения. Само лечение оперативным методом занимает около 3 часов.
Перинеальная простатэктомия

Длительность процедуры составляет не более часа
Удаление рака возможно при помощи перинеальной простатэктомии. Прогноз такого лечения является благоприятным, если оно было начато своевременно.
В ходе оперативного вмешательства совершается разрез в области промежности. За счет этого специалист получает доступ к железистому органу, пораженному злокачественным новообразованием. Операция в среднем занимает до 40 минут. За это время хирург успевает провести все необходимые манипуляции.
У радикального метода лечения имеется несколько недостатков, которые не делают его лучшим среди существующих вариантов иссечения рака. Речь идет о следующих минусах:
- Невозможность одновременного удаления региональных лимфатических узлов, которые могли быть подвержены онкологическим процессам.
- Высокий уровень риска повреждения нервных окончаний или сосудов в ходе операции.
Несмотря на указанные выше недостатки, метод все равно рассматривается современной медициной как один из наиболее щадящих и при этом результативных.
Нервосберегающая простатэктомия
На ранних стадиях рака простаты можно обойтись нервосберегающей простатэктомией. Оперативное вмешательство такого типа активно применяется с целью предупреждения появления возможных осложнений.
Во время радикальной терапии отсутствует воздействие на нервные пучки, которые поддерживают эректильную функцию.
Подготовка к операции

Хирургическое вмешательство проводится, только если будут пройдены все обследования
Последствия удаления новообразования при раке половой железы будут незначительными, если пациент правильно подготовится к предстоящей операции. В первую очередь ему следует пройти полную диагностику, которая подтвердит правильность поставленного диагноза и степень развития заболевания. После онкологом проводится опрос, в ходе которого выявляется наличие у больного аллергии на определенные препараты.
За неделю до назначенного дня операции пациенту требуется сдать анализы, результаты которых помогут врачу определить его текущее состояние здоровья. В обязательном порядке проводится рентгенография, ультразвуковое исследование и электрокардиограмма.
После сбора всех необходимых данных специалист приступает к выбору оптимального метода радикальной терапии.
За 2 дня или раньше пациента госпитализируют. С ним должны провести беседы хирург и анестезиолог, которые будут заниматься операцией. В обязательном порядке больному разъясняется суть оперативного вмешательства и возможные последствия такого лечения.
За сутки до операции пациент должен отказаться от твердой пищи. Последний прием еды допускается вечером перед следующим днем, на который назначена процедура.
Реабилитация
Оперативное вмешательство по удалению развивающегося рака предстательной железы редко обходится без последствий. Чтобы закрепить достигнутый результат лечения и предупредить развитие осложненных состояний, пациенту требуется пройти полную реабилитацию после иссечения раковой опухоли.
Первые сутки после операции пациент находится в палате интенсивной терапии. В этот период медсестра может дать больному обезболивающее средство, так как его будут мучить болезненные ощущения в месте поражения.
Удаление дренажа является возможным после того, как закончится отток отделяемой жидкости.
Двигательная активность
Больным после удаления злокачественной опухоли в предстательной железе показан постельный режим. А значит, их двигательная активность в период реабилитации должна быть минимальной.
Уже в первые сутки мужчина при необходимости может вставать с кровати. Восстановление после операции, которая позволяет вылечить рак предстательной железы, займет некоторое время. Чтобы ускорить его, следует придерживаться ряда несложных правил:
- Рекомендуется в первые дни после операции вставать с кровати постепенно. Спешка в этом деле ни к чему. Шов на животе желательно поддерживать подушкой. Этот метод позволяет уменьшить выраженность болевого синдрома. Поначалу у пациента может кружиться голова после вставания с постели. Это нормальная реакция на изменение положения тела в послеоперационном состоянии.
- Когда будет получено разрешение свободно ходить, пациент сможет снять с себя компрессионные чулки. Необходимо увеличивать продолжительность своих прогулок по коридорам или палате. Не стоит преодолевать большие расстояния. Лучше всего ограничиваться территорией рядом с кроватью.
- Физические нагрузки в период реабилитации являются категорически запрещенными.
При ощущении сильной усталости лучше отправиться в постель отдыхать. Перенапряжение организма на пользу здоровью не пойдет, а лишь ухудшит состояние больного.
Питание

В первое время сахар противопоказан
Отдельного внимания заслуживает вопрос питания пациента в реабилитационный период. Ему потребуется диета после удаления рака.
Со второго дня реабилитации пациенту, у которого была удалена опухоль радикальным методом, предлагается диета. Она предусматривает употребление больным следующих продуктов питания:
- Кисломолочные продукты, в составе которых отсутствует сахар.
- Яйца.
- Мясо или рыба, приготовленная на пару.
- Не наваристый бульон.
На следующие сутки разрешается добавить в меню свеклу в отварном виде и чернослив, чтобы улучшить работу кишечника.
Упражнения для профилактики недержания
Иногда больные, которым была проведения простатэктомия, сталкиваются с таким неприятным явлением, как недержание мочи. У мужчин данное нарушение встречается даже после правильного удаления рака в предстательной железе. Справиться с проблемой помогают специальные упражнения для профилактики недержания.
Выполнять упражнения можно начинать после удаления катетера. В ходе тренировки используются мышцы тазового дна, которые контролируют мочеиспускание. Чтобы их обнаружить, следует во время опорожнения мочевого пузыря задержать струю.
Мышцы в промежности требуется сокращать на 2 секунды, после чего на 5 секунд расслаблять. Данное действие рекомендуется выполнять по 10 раз трижды в день.
Половая жизнь
Реабилитация после оперативного удаления рака простаты предусматривает выполнение ряда правил. К ним относятся рекомендации касательно ведения интимной жизни по завершению оперативного вмешательства.
Восстановить временно утраченную эрекцию позволяет самостоятельная стимуляция половых органов или совершение данных действий партнершей. Возвращаться к интимной жизни следует не раньше, чем через 2 месяца после операции. До этого момента секс может привести к отрицательным последствиям.
После оперативного вмешательства во время оргазма у мужчины будет отсутствовать эякуляция. Это связано с тем, что в ходе радикального лечения рака удаляются семенные пузырьки и предстательная железа. Именно она отвечает за выработку жидкой составляющей семенной жидкости.
Возможные осложнения

Нарушение сексуальной функции – очень распространенное осложнение после хирургического вмешательства
После проведения оперативного вмешательства состояние мужчины сразу начинает улучшаться. Все потому, что раковое новообразование перестает воздействовать на его организм. Но также не следует исключать вероятность того, что в послеоперационную пору мужчину побеспокоят неприятные последствия. Осложнения по завершению операции, которая позволяет избавиться от рака предстательной железы, могут выражаться в следующих болезненных состояниях:
- Сильные кровотечения. Одно из самых опасных последствий лечения радикальным методом. Из-за него повышается риск закупоривания уретры сгустками крови. Также вероятной является большая кровопотеря.
- Интоксикация организма. Еще одно тяжелое осложнение, к которому приводит попадание в кровь жидкости, использованной в процессе промывания уретры.
- Задержка мочи острого характера. Вызывается закупориванием уретры кровяными сгустками или нарушением мышечной структуры пузыря.
- Недержание мочи. Симптом может проявляться во время физического напряжения. Также нередко он имеет непрерывный характер.
- Расстройство сексуальной функции. Данное осложнение относится к группе наиболее распространенных после проведения простатэктомии.
- Ретроградная эякуляция. Семенная жидкость после оргазма попадает в мочевой пузырь и выводится естественным путем из организма. Если не начать бороться с данной проблемой, то со временем она станет причиной бесплодия.
У больных после простатэктомии могут диагностироваться воспалительные заболевания. Для их лечения и предупреждения назначается курс приема антибиотика широкого спектра действия.
После операции в обязательном порядке проводится повторная диагностика. Если показатель простатспецифического антигена не такой, как норма ПСА после проведенного удаления рака, то мужчине потребуется новый курс терапии, который даст более эффективный результат.
Прогноз
На прогноз лечения и продолжительность жизни больного с раком предстательной железы влияют такие первостепенные факторы, как общее состояние больного, своевременность терапии, ее эффективность и степень развития заболевания. Также во внимание берется успешность прохождения реабилитационного периода.
Простатэктомию при раке простаты практикуют во многих российских городах, в том числе и в Москве. Стоимость операции зависит от места ее проведения и квалифицированности медицинского персона.
Источник muzhik.guru
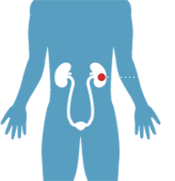
- мочевой пузырь
- половые органы
- почки
1. Общие сведения
На сегодняшний день широкая распространенность злокачественных опухолей остается одной из острейших глобальных проблем медицины. Достигнуты значительные успехи, разработаны методы полного исцеления некоторых видов рака и эффективного лечения прочих; проходят теоретическую и клиническую апробацию принципиально новые подходы. Как следствие, в развитых странах удается неуклонно повышать основной показатель эффективности онкологической помощи – пятилетнюю выживаемость пролеченных пациентов. И все же от кардинального или хотя бы удовлетворительного решения проблема еще очень далека. Во многом это объясняется тем, что результат лечения находится в прямой зависимости от своевременности обращения за помощью и ее оказания: на поздних стадиях агрессивные формы рака остаются практически некурабельными, допуская лишь паллиативную поддержку пациентов. В этом плане необходимо отметить, что ВОЗ и национальные онкологические ассоциации в цивилизованных государствах затрачивают массу ресурсов и усилий по организации масштабных программ раннедиагностического скрининга, – такие программы действительно могли бы в корне изменить ситуацию, заработай они в полную силу, – однако их эффективность снижается определенной инертностью и фаталистически-недоверчивой позицией населения.
Рак простаты входит в тройку лидирующих причин смертности в общем объеме онкозаболеваний среди мужчин (напомним, к женщинам данная статистика и, вообще, тема не относится по причине анатомического отсутствия у них предстательной железы). Онкопроцессы с первичной локализацией в простате выявляются обычно в возрастном интервале 40-60 лет. По своим гистологическим характеристикам такие опухоли делятся на несколько типов, а по клиническим свойствам не отличаются от прочих разновидностей рака: отсутствие морфологического сходства с «материнской» тканью, сравнительно быстрый рост, выраженная тенденция к неоваскуляризации (образованию собственной кровеносной сети, которая на поздних этапах включается в основной контур кровообращения и буквально высасывает из организма все жизненные ресурсы), способность к метастазированию (разносу опухолевых атипичных клеток гематогенным и лимфогенным путями с образованием новых, вторичных очагов в легких, печени, костях и т.д.).
2. Показания к операции
Как указано выше, эффективность всех трех основных методов современной онкологии (хирургический, лучевой, химиотерапевтический) обратно пропорциональна длительности предшествующего развития процесса. Интенсивный, даже агрессивный терапевтический ответ, особенно комбинированный (что является стандартом), во многих случай приносит успех, по крайней мере частичный, даже на поздних стадиях: удается существенно продлить жизнь пациентов с сохранением приемлемого ее качества. И все же основные достижения в области лечения рака предстательной железы наблюдаются в тех выборках, где онкопроцесс выявлен на I-II, максимум на III стадиях (в каждой из стадий выделяются несколько промежуточных этапов). Именно на ранних стадиях высокоэффективной является, скажем, брахитерапия рака простаты – метод лучевой деструкции опухоли изнутри, путем имплантации радиоактивных гранул, капсул или игл в пораженную ткань.
Принцип раннего вмешательства действует и в отношении хирургического лечения. Основное показание к простатэктомии, или полному удалению предстательной железы – это своевременно выявленная, не успевшая метастазировать злокачественная опухоль у сравнительно молодого мужчины (35-50 лет) без тяжелых сопутствующих заболеваний, которые могут составить абсолютное противопоказание к вмешательству.
В старших возрастных категориях, на поздних стадиях и при наличии противопоказаний прибегают к альтернативным методам – прежде всего, к гормональной, полихимио- и лучевой терапии в различных комбинациях.
Регионарные лимфоузлы и необходимость их удаления.
В онкологическом контексте регионарными называют лимфатические узлы, находящиеся в непосредственной близости к очагу злокачественного роста. Будучи коллекторами-накопителями иммунной системы, лимфоузлы зачастую оказываются первой и главной «мишенью» метастазирования, поскольку именно в них имеются наиболее благоприятные условия для скопления разносимых из опухоли атипичных клеток и зачаточных клеточных комплексов, – их можно образно назвать детонаторами онкопроцесса. Даже при самом успешном лечении остается слишком высокий риск рецидива онкопроцесса с его «запуском» из уже пораженных, но еще недиагностируемых лимфоузлов. Этим определяется обязательность тазовой лимфаденэктомии – полного удаления тазовых лимфатических узлов при оперируемом раке простаты.
3. Техника операции
Простатэктомия, в зависимости от индивидуальных особенностей конкретного случая, может быть произведена полномасштабным полостным, уретральным эндоскопическим или лапароскопическим доступом. В любом случае, каждая такая операция тщательно готовится и планируется на основании комплекса диагностических данных.
4. Эффективность, профилактика
При своевременном вмешательстве (I-II стадии) пятилетняя выживаемость пациентов в онкоцентрах высокого уровня достигает 90% и выше; во многих случаях онкопроцесс пресекается навсегда и не рецидивирует. Однако и на более поздних стадиях радикальная простатэктомия обеспечивает пятилетнюю выживаемость около половины прооперированных пациентов, и десятилетнюю – у 30-40% (здесь следует отметить, что многие из них за этот период умирают от неонкологических причин). Таким образом, рассматриваемая операция, особенно в сочетании с лимфаденэктомией, является одним из наиболее эффективных способов лечения рака вообще.
С учетом всего вышесказанного, следует понимать, что необходимыми условиями успеха является ранняя диагностика (профилактические обследования с применением анализа на онкомаркер ПСА, ректального УЗИ, пальцевого ректального исследования и других достаточно надежных методов, которые позволяют выявить рак простаты еще на доклиническом, совершенно бессимптомном этапе), тщательное и быстрое предоперационное обследование, квалифицированное вмешательство и грамотная постоперационная антирецидивная терапия.
Источник medintercom.ru
 Возможно, некоторые спросят: рак предстательной железы, и вдруг – удаление лимфатических узлов… Как же связаны эти явления? Ответ кроется в патофизиологии распространения опухоли. Дело в том, что лимфатические узлы являются коллекторами всего чужеродного в организме, будь то бактерии, вирусы или раковые клетки. Макрофаги, циркулирующие в крови, «полиция» нашего организма, захватывают вредоносный агент и транспортируют к лимфатическим узлам, по пути осуществляя его генетическую идентификацию и обезвреживание. С другой стороны, опухоли выработали в процессе эволюции свое «контроружие» — генетический уход из-под контроля иммунной системы. Это значит, что поверхность опухоли для иммунной системы «не видима», что позволяет незаметно распространить свои ростки по всему организму. Кстати, современные методы лечения онкологических заболеваний, так называемые «вакцины против рака» направлены как раз на активацию собственной защиты и повышение «распознаваемости» опухоли. Для этого к опухолевым клеткам прикрепляют специальные «метки» — сигналы для макрофагов.
Возможно, некоторые спросят: рак предстательной железы, и вдруг – удаление лимфатических узлов… Как же связаны эти явления? Ответ кроется в патофизиологии распространения опухоли. Дело в том, что лимфатические узлы являются коллекторами всего чужеродного в организме, будь то бактерии, вирусы или раковые клетки. Макрофаги, циркулирующие в крови, «полиция» нашего организма, захватывают вредоносный агент и транспортируют к лимфатическим узлам, по пути осуществляя его генетическую идентификацию и обезвреживание. С другой стороны, опухоли выработали в процессе эволюции свое «контроружие» — генетический уход из-под контроля иммунной системы. Это значит, что поверхность опухоли для иммунной системы «не видима», что позволяет незаметно распространить свои ростки по всему организму. Кстати, современные методы лечения онкологических заболеваний, так называемые «вакцины против рака» направлены как раз на активацию собственной защиты и повышение «распознаваемости» опухоли. Для этого к опухолевым клеткам прикрепляют специальные «метки» — сигналы для макрофагов.
Когда в организме возникает опухоль, ее клетки пытаются «проникнуть» дальше, но задерживаются первыми «охранниками» — регионарными лимфатическими узлами. Этим объясняется то, что до появления метастазов в других органах поражаются ближайшие лимфатические узлы.
Интенсивные исследования вовлечения лимфатических узлов в патологический процесс при раке предстательной железы начались в 1948-1952 гг. Уже тогда было показано, что, в основном, такие лимфатические узлы находятся в области запирательной ямки и по ходу внутренней подвздошной артерии.
Оперативное лечение рака предстательной железы выполняется, в первую очередь, пациентам без метастазов в лимфатические узлы. Многие врачи до настоящего времени рассматривали появление увеличенных лимфатических узлов как крайне неблагоприятный фактор, заставляющий отказаться от радикальной операции и заставляющий довольствоваться консервативными методами лечения. Но последние исследования показали, что даже при наличии пораженных лимфатических узлов, но своевременном их распознавании и удалении, шансы на выздоровление достаточно велики. Удаление предстательной железы вместе с лимфатическими узлами и гормональная терапия приводят к повышению 10-летней выживаемости до 80%. Польза от удаления лимфатических узлов двоякая: во-первых, их исследование помогает произвести точную оценку состояния и распланировать последующее лечение, а во-вторых, это лечебная процедура. С другой стороны, лимфаденэктомия сама по себе несет риск возможных осложнений, поэтому она проводится только при целесообразности. Критериями целесообразности выступают клиническая стадия, уровень ПСА, значение по Глисону, которые позволяют оценить степень риска метастазирования в лимфоузлы. Мнения экспертов о конкретных пороговых значениях расходятся. Так, Европейская ассоциация урологов, к группе низкого риска относит пациентов с уровнем ПСА По вопросам организации лечения в Германии:
WhatsApp, Telegram, Viber врача: +49-1522-66-70-957
Источник www.medplus24.ru