Злокачественное новообразование предстательной железы — онкологическая патология, которая наиболее часто встречается у мужчин после 50 лет.

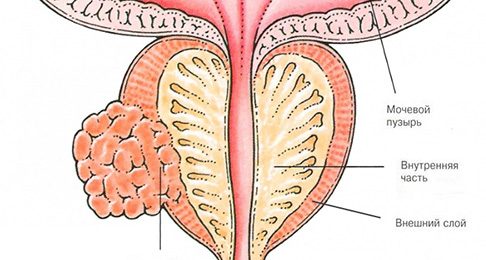
Рис. 1 — Рак предстательной железы.
Более 78% заболевших — мужчины в возрасте от 65 лет. Вероятность прижизненного развития злокачественного новообразования простаты на микроскопическом уровне составляет 30%, а вероятность смертельного исхода — 3,5%. Заболеваемость раком предстательной железы достаточно высока, и составляет 13-15 на 100 тыс. населения с постоянной тенденцией к увеличению.
Продолжительность жизни при раке простаты зависит от:
- распространенности процесса;
- степени дифференцировки;
- адекватности проводимой терапии.
Факторы, способствующие развитию рака простаты
- Возраст мужчины;
- Отягощенная наследственность. При подтвержденном раке простаты у близкокровного родственника шансы заболеть увеличиваются в 2-3 раза;
- Избыточный вес. Имеются данные, что употребление жирной пищи способствует развитию рака простаты;
- Инфекции, вирусы, заболевания передающиеся половым путем (герпес, цитомегаловирус, ВПЧ). Имеются данные, что к онкопатологии предстательной железы причастен ВПЧ (вирус папилломы человека);
- Факторы внешней среды. Контакт с тяжелыми металлами, радиацией, ионизирующим излучением способствует сбою в работе иммунной системы;
- Гормональный фон. Сторонники гормональной теории развития рака простаты считают, что успехи гормонотерапии в лечении онкологического процесса в простате подтверждают ведущую роль гормонов (тестостерона и дигидротестостерона) в запуске механизмов развития патологии (см. Влияние андрогенов на предстательную железу) ;
- Недостаточное количество фермента 5-альфа-редуктазы.
Стадии рака предстательной железы
Для оценки прогноза заболевания имеется две основные классификации в онкоурологии.
Классификация по TNM. Для определения стадии рака простаты принято использовать международную классификацию по TNM, где Тх-а-в-с — оценивает размеры опухоли (от опухоли на месте (1) до тотального распространения(4)), N наличие (1), либо отсутствие метастатических образований в регионарных лимфоузлах (0) и М — метастазирование опухоли в отдаленные лимфатические узлы, органы-мишени и кости скелета (от М0-М1с).
Читайте по теме:
Шкала Глисона. Удобной для понятия гистологической картины является шкала Глисона. Классификация по гистологическому признаку имеет 5 градаций, в основу которых положена дифференцировка клеток в виде четко различимых структур. Чем выше сумма баллов, тем агрессивнее опухоль, т. е. вероятность метастазирования зависит от степени дифференцировки опухолевых клеток.
Гистологически опухолевая патология предстательной железы бывает:
- высокодифференцированная;
- среднедифференцированная;
- низкодеффиренцированная.
Симптоматика
Медицина располагает всеми необходимыми методами обследования, и при своевременном прохождении урологического осмотра поставить диагноз рака предстательной железы не составляет труда. Но, несмотря на этот факт, более 50% опухолей простаты первично диагностируются уже в запущенной стадии, когда радикальное лечение выполнить невозможно.
Ведущим симптомом считается дизурический, для него характерны жалобы на:
В 25% случаев заболевание заявляет о себе развитием острой задержки мочеиспускания.
При распространенной стадии процесса у мужчины может быть примесь крови в моче (гематурия), боли в области промежности и внизу живота.
Если раковая опухоль простаты граничит с прямой кишкой, то добавляются жалобы следующего характера:
- боли в области наружнего отверстия заднего прохода;
- тенезмы (ложные позывы на дефекацию);
- кровянистые выделения.
При распространении на устья мочеточников проявится клиника поченой недостаточности, острые воспалительные заболевания (пиелонефрит, цистит, простатит, орхоэпидимит).
При метастазировании в лимфоузлы возможно появление отечности мошонки, нижних конечностей. В случае поражения метастазами регионарных лимфоузлов, у пациента появятся жалобы на отек в области мошонки, застойные явления в сосудах нижних конечностей.
Если опухоль простаты метастазировала в кости таза, пояснично-крестцовый отдел позвоночника, то помимо высокой вероятности развития параплегий (паралича верхних и нижних конечностей), клиническая картина осложнится выраженным болевым синдромом.
Диагностические критерии
Пальцевое урологическое исследование простаты
Пальцевое урологическое исследование простаты трансректально на 80% позволяет заподозрить диагноз опухоли простаты. При раке пальпируется предстательная железа каменистой плотности, ассиметричная, слизистая оболочка неподвижна, умеренно болезненная. Могут пальпироваться семенные пузырьки.
Дифференциальная диагностика проводится с кальцинатами простаты, гиперплазией, с фиброзом, туберкулезным процессом, гранулематозным простатитом.
Простатспецифический антиген (ПСА)
Определенная роль в диагностике принадлежит скрининг тесту крови на уровень простатоспецифического антигена (кровь на ПСА).
ПСА — это особый белок, общий и свободный. При повышении уровня ПСА выше 4 нг/мл, есть веский повод обследовать пациента на онкологический процесс в предстательной железе.
Уровень ПСА от 10 до 20 нг/мл может указывать на распространение патологического процесса через капсулу, а выше 30 нг/мл — о присутствии отдаленных метастатических поражений.
Отслеживание уровня ПСА в динамике помогает составить представление об эффективности проводимого лечения, заподозрить рецидив.
При повышении уровня ПСА, даже при пальпаторно «спокойной» предстательной железе, необходимо выполнение ТРБ (трансректальной биопсии).
ТРУЗИ
Трансректальное ультразвуковое исследование (ТРУЗИ) простаты позволяет выявить опухолевый процесс до 1 см. С помощью УЗ-диагностики оценивают распространенность патологии.
Трансректальную биопсию осуществляют под контролем УЗИ.
Магнитно-резонансная томография (МРТ)
МРТ применяют для оценки распространенности опухолевого процесса, что позволяет определиться с тактикой ведения пациента.
Лечение рака простаты
В терапии рака простаты используют все способы терапии, имеющиеся на вооружении у современной онкологии:
- хирургический;
- лучевая терапия;
- гормонотерапия;
- лекарственная терапия.
При стадии опухоли Т1а-в применяют выжидательную тактику, с контролем ПСА и ТРУЗИ 1 раз в 3 месяца. Для этой стадии характерно случайное обнаружение патологического процесса при отсутствии каких-либо клинических проявлений.
Есть подтвержденные сведения, что у больных старше 65 лет с высокодифференцированной формой аденокарциномы прогрессирование заболевания происходит в течение 10 лет.
Лечение рака предстательной железы будет зависеть от стадии заболевания, в оценке количества баллов по шкале Глисона, гистологического типа опухоли.
Все методы терапии
В онкологии применяют следующие способы лечения рака простаты:
- Химиотерапия. В терапии применяют различные химические вещества, оказывающие разрушающее действие на раковые клетки.
- Лучевая терапия. На опухоль осуществляется воздействие лучей, которое приводит к гибели атипичных клеток и приостанавливает их рост. Вид лучевой терапии подбирается онкологом-радиологом, в зависимости от характеристик злокачественного новообразования.
- Таргентная терапия. Действие обуславливается введением моноклональных антител, которые воздействуют только на злокачественные клетки.
- Лечение гормонами. Направлено на достижение химической кастрации.
- Брахитерапия. Один из современных радиологических методов лечения рака простаты.
- Оперативное лечение. Различают: радикальное и паллиативное. О радикальности хирургического вмешательства говорят в тех случаях, когда размер опухоли мал и опухоль не распространилась на соседние ткани и органы, т. е. на начальных стадиях заболевания. Паллиативное оперативное лечение применяется когда побороть болезнь уже нельзя, но можно облегчить страдания, помочь на время.
- Симптоматическая терапия. Назначается в неоперабельных запущенных состояниях при метастазирующих формах рака. Прогноз выживаемости от 24 до 36 месяцев. В основном терапия сводится к выбору адекватного обезболивания, коррекции гемоглобина, снижении интоксикации.
Открытая радикальная простатэктомия применяется редко, так как считается более инвазивной для пациента, и имеет большую летальность и вероятность осложнений по сравнению с ТУР.
Лечение в зависимости от стадии
- При стадии Т1а-в — динамическое наблюдение, химическая кастрация;
- При стадии Т1с-Т2а-в-с, Т3а — трансуретральная резекция с биорхэктомией, возможно применение гормонотерапии, лечение лучами. Если имеются противопоказания к операции, то лечение будет заключаться в облучении и брахитерапии, лечение рака простаты по данной схеме достаточно эффективно;
- Т3в — операция, биорхэктомия, гормонотерапия, лучевая терапия, химиотерапия;
- Т4 — биорхэктомия, химиотерапия, симптоматическая терапия.
Прогноз
Прогноз для жизни зависит от стадии заболевания:
- Т1-Т2 — прогноз для жизни и реабилитации благоприятный;
- Т3 — удовлетворительный;
- Т4 — сомнительный, неблагоприятный.
При высокотехнологических методах лечения прогностические признаки на стадии Т3-Т4 значительно улучшаются.
Источник menquestions.ru
Рак простаты – это злокачественная опухоль тканей предстательной железы. Специфической симптоматики, особенно на ранних стадиях, нет. Возможные нарушения (вялая прерывистая струя мочи, никтурия, постоянные позывы на мочеиспускание, боль в тазовой области и др.) связаны с наличием у пациента аденомы простаты или хронического простатита. В диагностике рака простаты применяют пальцевое прямокишечное исследование предстательной железы, определение ПСА, УЗИ, биопсию. Лечение может включать радикальные подходы (простатэктомию), малоинвазивные вмешательства (HiFu-терапию, брахитерапию, криоаблацию), дистанционную лучевую терапию, гормоно- и химиотерапию.
МКБ-10


Общие сведения
В ряде стран в структуре онкозаболеваний рак простаты по частоте встречаемости у мужчин уступает только раку легкого и раку желудка. В современной онкоурологии заболевание является серьезной медицинской проблемой, поскольку зачастую диагностируется только на III-IV стадии. Это связано как с длительным бессимптомным развитием опухоли, так и с неадекватной реализацией мер по ранней диагностике. Раком предстательной железы чаще заболевают мужчины старше 60 лет, однако в последние годы прослеживается тенденция к «омоложению» патологии.

Причины
Рак простаты является полиэтиологическим заболеванием с невыясненными до конца причинами. Главным фактором риска считается возраст мужчины. Более 2/3 случаев злокачественных опухолей предстательной железы приходится на возраст старше 65 лет; в 7% наблюдений болезнь диагностируется у мужчин моложе 60 лет. Другим предрасполагающим моментом служит расовая принадлежность: заболевание наиболее распространено среди афроамериканцев и реже всего встречается у выходцев из Азии.
Определенное значение в этиологии отводится семейному анамнезу. Наличие патологии у отца, брата или других мужчин в семье увеличивает риск возникновения рака простаты в 2-10 раз. Существует предположение, что вероятность новообразования данной локализации у мужчины увеличивается, если в семье есть родственницы, больные раком молочной железы.
Среди других вероятных факторов риска выделяют особенности питания, связанные с употреблением большого количества животных жиров, терапию тестостероном, недостаток витамина D. Некоторые исследования указывают на повышенную вероятность возникновения опухоли у мужчин, перенесших вазэктомию (стерилизацию). Уменьшает возможные риски употребление продуктов сои, богатых фитоэстрогенами и изофлавоноидами; витамина Е, селена, каротиноидов, диета с пониженным содержанием жиров.
Классификация
Рак простаты представлен следующими гистологическими формами: аденокарциномой (крупноацинарной, мелкоацинарной, криброзной, солидной), переходно-клеточным, плоскоклеточным и недифференцированным раком. Наиболее распространен железистый рак – аденокарцинома, составляющий 90% всех выявляемых новообразований простаты.
Для оценки степени злокачественности рака простаты используется шкала Глисона. Согласно ей, степень дифференцировки клеток в двух образцах биопсийного материала оценивается от 1 до 5 баллов, в сумме получается индекс рака простаты:
- 2-6 баллов — высокодифференцированный, малоагрессивный, медленно растущий рак простаты
- 7 баллов — низкодиференцированная опухоль средней степи агрессивности
- 8-10 баллов — низкодифференцированный, быстро растущий рак простаты с высоким риском раннего метастазирования.
По системе TNM выделяют несколько стадий РПЖ:
- Т1 – опухоль не проявляется клинически, имеет диаметр менее 2 см, обнаруживается случайно. При подстадии Т1а поражено менее 5% паренхимы железы, при Т1b — более 5%. Подстадия T1c выставляется в случае обнаружения атипичных клеток в биоптате.
- Т2 – опухоль размером 2-5 см без прорастания капсулы железы. T2a — поражено менее половины доли простаты, T2b — более половины доли с одной стороны, T2c — двустороннее поражение.
- Т3 – опухоль более 5 см, прорастает капсулу железы. T3a — семенные пузырьки не затронуты, T3b — прорастание в семенные пузырьки.
- Т4 – опухоль прорастает за пределы капсулы, распространяется на шейку или сфинктер мочевого пузыря, прямую кишку, мышцу-леватор заднего прохода, стенку таза.
- N1 – обнаруживаются единичные метастазы в лимфоузлах, N2 — определяются множественные метастазы
- М1 – определяются отдаленные метастазы рака простаты в лимфоузлах, костях и др. органах.

Симптомы рака простаты
Новообразование характеризуется длительным латентным периодом развития. Специфических признаков рака простаты нет. Имеющие место симптомы, как правило, с наличием у мужчины сопутствующей патологии — простатита или аденомы предстательной железы. Возникает учащение мочеиспускание с затруднением начала микции; чувство неполного опорожнения мочевого пузыря; прерывистая и слабая струя мочи; частые позывы к мочеиспусканию, проблемы с удержанием мочи.
Могут иметь место жжение или боль при мочеиспускании или семяизвержении; гематурия и гемоспермия; боли в промежности, над лобком или тазу; боли в пояснице, вызванные гидронефрозом; эректильная дисфункция. Именно эти жалобы зачастую и вынуждают пациента обратиться за медицинской помощью. Рак простаты чаще всего становится случайно находкой при углубленном урологическом обследовании.
Непрерывные тупые боли в позвоночнике и ребрах, как правило, свидетельствуют о метастазировании в кости. В поздних стадиях рака простаты могут развиваться отеки нижних конечностей, обусловленные лимфостазом, похудение, анемия, кахексия.
Диагностика
Объем обследования, требуемый для выявления рака простаты, включает пальцевое исследование железы, определение ПСА в крови, УЗИ и УЗДГ простаты, биопсию предстательной железы. При пальцевом исследовании простаты через стенку прямой кишки определяются плотность и размеры железы, наличие пальпируемых узлов и инфильтратов, локализация изменений (в одной обеих долях). Однако только с помощью пальпации невозможно отличить рак органа от хронического простатита, туберкулеза, гиперплазии, камней предстательной железы, поэтому требуются дополнительные верификационные исследования:
- Исследование ПСА. Распространенным скрининговым тестом при подозрении на рак простаты является определение уровня ПСА в крови. Специалисты-онкоурологи ориентируются на следующие показатели: при уровне ПСА 4-10 нг/мл вероятность рака составляет около 5%; 10-20 нг/мл — 20-30%; 20-30 нг/мл — 50-70%, выше 30 нг/мл — 100%. Следует учитывать, что повышение показателей простат-специфического антигена также отмечается при простатите и доброкачественной гиперплазии предстательной железы.
- УЗИ простаты. Может выполняться из трансабдоминального или трансректального доступа: последний позволяет выявлять даже небольшие опухолевые узлы.
- Трансректальная биопсия простаты. Выполняется под УЗИ-контролем. Забор материала обычно производится из 12 точек (по 6 из каждой доли железы). Осуществляется через прямую кишку, как правило, под местной анестезией.
- Сатурационная биопсия. Проводится чрезпромежностным доступом под спинальной анестезией. В ходе процедуры берется более 12 образцов тканей.
- Fusion-биопсия простаты. Специальная компьютерная программа производит обработку данных МРТ простаты, что позволяет прицельно выполнить забор ткани из подозрительного участка. Делается как через промежность (спинномозговая анестезия), так и трансректально (местная анестезия).
Дополнительно может проводиться определение уровня тестостерона, УЗИ брюшной полости, сцинтиграфия скелета, рентгенография легких.

Лечение рака простаты
С учетом стадии опухоли может быть предпринято хирургическое лечение, радиотерапия (дистанционная или внутритканевая), химиотерапия. Использование различных подходов в первую очередь обусловлено распространенностью рака предстательной железы.
- Малоинвазивные методы. Включают HiFu-терапию, брахитерапию простаты, криоаблацию. Могут применяться при низком онкологическом риске или у тех пациентов, которым нельзя выполнить удаление простаты по медицинским показаниям. Однако в случае применения данных методик вероятность рецидива выше, чем при радикальном подходе.
- Радикальная простатэктомия. Основной вид хирургического вмешательства при новообразовании простаты – радикальная простатэктомия, в ходе которой полностью удаляется железа, семенные пузырьки, простатический отдел мочеиспускательного канала и шейка мочевого пузыря; производится лимфодиссекция. Проведение радикальной простатэктомии может сопровождаться последующим недержанием мочи и импотенцией. Современная хирургия постепенно отходит от открытых операций. Все шире в практику входит лапароскопическая и робот-ассистированная простатэктомия.
- Андрогенная блокада. С целью индукции андрогенной блокады при раке простаты может быть выполнена энуклеация яичек (билатеральная орхиэктомия). Данная операция приводит к прекращению выработки эндогенного тестостерона и снижению темпа роста и диссеминации опухоли. В последние годы вместо хирургической кастрации чаще используется медикаментозное подавление выработки тестостерона агонистами LHRH-гормонов (гозерелин, бусерелин, трипторелин).
- Лекарственная терапия. Гормонотерапия и химиотерапия могут применяться после удаления простаты, а также у пациентов, которым нельзя выполнить операцию
Прогноз и профилактика
Перспектива выживаемости зависит от стадии онкопроцесса и дифференцировки опухоли. Низкая степень дифференцировки сопровождается ухудшением прогноза и снижением показателя выживаемости. На стадиях Т1-Т2 N0М0 радикальная простатэктомия способствует 5-летней выживаемости у 74-84% пациентов и 10-летней — у 55-56%. После лучевой терапии благоприятный 5-летний прогноз имеют 72-80% мужчин, 10-летний — 48%. У больных после орхиэктомии и находящихся на гормонотерапии 5-летняя выживаемость не превышает 55%.
Полностью исключить развитие рака простаты не представляется возможным. Мужчинам старше 45 лет необходимо прохождение ежегодного обследования у уролога для раннего выявления новообразования. Рекомендуемый скрининг для мужчин включает ректальное пальцевое исследование железы, ТРУЗИ простаты, определение ПСА в крови.
Источник www.krasotaimedicina.ru
11. Рак предстательной железы
Эпидемиология. Данное злокачественное новообразование наиболее широко распространено у мужчин, в России – 15,69% на 100 000 мужского населения; смертность – 3,9% в структуре общей смертности от онкологических заболеваний. Вероятность обнаружения рака простаты у мужчин в возрасте 40—59 лет составляет 1,28%, в возрасте 60—79 лет – 15,6%.
Этиология. Нарушение обмена половых гормонов, нарушение соотношения между андрогенами и эстрогенами в связи с усиленной деятельностью гипоталамо-гипофизарной системы.
Морфология. Простата увеличена, бугристая, плотная, асимметричная. Опухоль растет медленно, распространяется на мочевой пузырь, семенные пузырьки, семявыносящие протоки, мочеиспускательный канал, кавернозные тела, прямую кишку, метастазирует по лимфатическим и кровеносным сосудам в забрюшинное пространство, лимфатические узлы, кости, легкие, печень, почки. Различают дифференцированные, малодифференцированные и недифференцированные формы рака предстательной железы.
Классификация. Принята международная классификация рака предстательной железы в зависимости от ее размеров, поражения лимфатических сосудов и наличия метастазов:
1) Т1 – опухоль занимает менее половины предстательной железы;
2) Т2 – опухоль занимает половину предстательной железы и более, но не вызывает ее увеличения или деформации;
3) Т3 – опухоль приводит к увеличению или деформации предстательной железы, но не выходит за ее пределы;
4) Т4 – опухоль прорастает окружающие ткани или органы;
5) Nx – оценить состояние регионарных лимфатических узлов невозможно;
6) N1 – наличие метастазов в подвздошных и паховых лимфатических узлах;
7) М0 – отдаленных метастазов нет;
8) М1 – метастазы в костях;
9) М2 – метастазы в других органах с поражением или без поражения костей.
Клиника. Специфических проявлений нет. В начале заболевания причина обращения к врачу – эректильная дисфункция, позднее выявляются нарушения мочеиспускания (струя мочи становится истонченной и вялой, мочеиспускание прерывистое, ощущение неполного опорожнения мочевого пузыря, задержка мочи). Позывы на мочеиспускание носят императивный характер, мочеиспускание затруднено, оно учащено в дневное и ночное время. Могут возникнуть боли в промежности, крестце, заднем проходе, пояснице, бедрах. В терминальной стадии развивается кахексия.
Диагностика. При пальцевом исследовании определяется бугристая, неправильной формы, без четких очертаний простата. Срединная борозда исчезает. В железе определяются инфильтраты, переходящие на стенку таза. При цистоскопии в начальных стадиях рака предстательной железы можно не обнаружить изменений в мочевом пузыре. Опухоли средней доли железы выпячивают стенку мочевого пузыря в виде белесоватого образования, покрытого неизмененной слизистой оболочкой. Со временем появляются отек, инфильтрация, разрыхленность, покрытые фибрином язвы. Трансуретральное ультразвуковое исследование имеет чувствительность для карциномы простаты в пределах 71—94%, 60– 85% – для субклинической стадии болезни. Рентгенологические методы исследования (экскреторная урография, уретроцистография, компьютерная томография) позволяют определить функцию почек, состояние уродинамики, размеры и положение мочевого пузыря, уточнить характер роста опухоли, выявить костные метастазы. Наиболее ценным опухолевым маркером в диагностике доброкачественной гиперплазии и рака предстательной железы является простат-специфический антиген (ПСА) – гликопротеин, вырабатываемый секреторным эпителием простаты. В сыворотке крови находится в свободной и связанной с различными антипротеазами формах; не является специфичным по отношению к заболеванию и может быть повышен не только при раке простаты, но и при доброкачественной гиперплазии, воспалении, ишемии простаты. Норма ПСА менее 4 нг/кг по иммуноферментному анализу, превышение указывает на необходимость детального обследования с определением уровня свободного и общего ПСА в крови и их соотношение. Предположить рак предстательной железы возможно при повышении ПСА, на основании данных ректального осмотра, обнаружения гипоэхогенных участков при УЗИ. Диагноз подтверждается результатами мультифокальной трансректальной биопсии под ультразвуковым или пальцевым контролем. Методика: при помощи специальной высокоскоростной автоматической иглы через прямую кишку забираются нитевидные кусочки ткани для морфологического исследования. Карцинома простаты делится по степени дифференцировки на высоко-, умеренно-, низкодифференцированную, используется шкала Глиссона. Диагноз считается достоверным при положительном результате морфологического исследования, обнаружении опухолевых клеток в удаленной аденоме и в поздних стадиях – при появлении костных метастазов. Но следует помнить, что результаты стандартной трансректальной биопсии простаты приблизительно в 30% случаев являются ложноотрицательными. Для улучшения выявления рака простаты сочетают классическую секстантную схему с латеральными биопсиями. При выявлении гипоэхогенной зоны по данным трансуретральной УЗИ или при наличии участка уплотнения в предстательной железе при пальпаторном ректальном исследовании рандомизированную пункцию целесообразно дополнять прицельной биопсией. Третья и более биопсии показаны при наличии факторов высокого риска рака предстательной железы, при обнаружении простатической интерэпителиальной неоплазии высокой степени, роста уровня ПСА, снижения отношения свободного и общего ПСА, при выявлении атипических желез в предшествующих исследованиях.
Дифференциальная диагностика. Рак предстательной железы дифференцируют с аденомой, камнями, туберкулезом, сифилисом предстательной железы, раком шейки мочевого пузыря.
Лечение. При раке предстательной железы применяют хирургический, гормональный и комбинированный методы лечения. Хирургическое лечение бывает радикальным и паллиативным. Радикальная простатэктомия является одним из основных способов лечения локализованного рака предстательной железы и выполняется с использованием позадилонного или трансперинеального доступа или лапароскопически. В большинстве случаев применяется позадилонный доступ (P. Waish), который обеспечивает контроль над опухолью, максимально способствует сохранению механизма удержания мочи и потенции. При наблюдении за больными, перенесшими радикальную позадилонную простаэктомию (РПП), в течение года возможен рост ПСА, но считается, что незначительное, но стабильное превышение порога нормы ПСА еще не свидетельствует о рецидиве рака и не требует неотложного назначения гормональной или лучевой терапии. Уровень ПСА 0,4 нг/мл свидетельствует о рецидиве заболевания через 6—9 месяцев после РПП.
Качество жизни после РПП. Риск развития недержания мочи у больных после РПП находится в пределах 5—10%; развитию недержания мочи после оперативного лечения препятствует максимальное сохранение функциональной протяженности уретры, сохранение сосудисто-нервных пучков. Восстановление полного удержания мочи происходит через 6 недель. Если недержание мочи появляется при шуме льющейся жидкости, то причиной ее является послеоперационный стеноз шейки мочевого пузыря, препятствующий ее адекватному смыканию; в случае отсутствия стриктуры анастомоза рекомендуется выполнение уродинамического исследования для исключения нейрогенной дисфункции мочевого пузыря.
Для улучшения эрекции применяются ингибиторы фосфодиэстеразы типа 5 (силденафил). Эффективность их возможна только у больных, перенесших РПП по нервно-сберегающей методике. Паллиативные хирургические вмешательства при раке предстательной железы применяются для отведения мочи. Гормональная терапия показана большинству больных. Под влиянием гормонотерапии опухоль подвергается обратному развитию, метастазы рассасываются. Больные раком предстательной железы без лечения умирают через 1—2 года с момента появления первых симптомов болезни, при проведении гормональной терапии в 20—60% случаев продолжительность жизни увеличивается до 3 и более лет. Лица трудоспособного возраста после курса химиотерапии и кастрации считаются инвалидами III группы, метастазы и резистентность опухоли к эстрогенным препаратам являются показанием к переводу на инвалидность II группы. При почечной недостаточности и множественных метастазах устанавливают инвалидность I группы.
Источник med.wikireading.ru