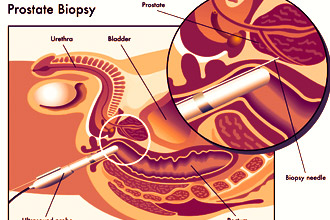
Гистологическое исследование биологического материала, который берется в ходе биопсии, позволяет подтвердить или опровергнуть наличие в тканях раковой опухоли. Сегодня эта методика активно используется в урологии с целью диагностики онкологии предстательной железы. Результаты биопсии простаты предоставляются медицинским центром, который проводил забор материала. Если обычный пациент получит их на руки, с высокой долей вероятности можно сказать, что сам он в них не разберется. На самом деле, читать расшифровку не так сложно, нужно лишь предварительно ознакомиться с базовой информацией о направлении.
Содержание статьи
Показания к проведению биопсии простаты и преимущества методики
 Проведение биопсии предстательной железы показано при подозрении на формирование ракового образования в теле органа. В ходе манипуляции собираются пораженные и здоровые ткани железистой массы, которые подвергаются лабораторным исследованиям. Полученные результаты не только подтверждают присутствие рака в организме, но и предоставляют информацию о степени агрессивности недуга. Это позволяет подобрать оптимальный вариант лечения опухоли, снизить вероятность ее распространения на другие системы.
Проведение биопсии предстательной железы показано при подозрении на формирование ракового образования в теле органа. В ходе манипуляции собираются пораженные и здоровые ткани железистой массы, которые подвергаются лабораторным исследованиям. Полученные результаты не только подтверждают присутствие рака в организме, но и предоставляют информацию о степени агрессивности недуга. Это позволяет подобрать оптимальный вариант лечения опухоли, снизить вероятность ее распространения на другие системы.
Чаще всего диагностическая манипуляция назначается в результате выявления тревожных симптомов или плохих результатов анализов. Врач может направить пациента на биопсию при выявлении узелков или уплотнений в простате в результате проведения ректального пальцевого осмотра. Повышенный уровень лейкоцитов или антигенов в моче, завышенные показатели ПСА в крови – также могут служить показаниями к забору биологического материала. В некоторых случаях исследование проводится на фоне течения других патологических состояний предстательной железы, чтобы исключить потенциальные риски.
Точность результатов – всего одно из многочисленных преимуществ диагностического подхода. Он проводится в амбулаторных условиях, требует минимальной подготовки и имеет минимальный срок восстановления. Благодаря ему можно отличить рак от гиперплазии простаты и быстрее начать профильное лечение. Если все сделать правильно, то с помощью биопсии можно диагностировать рак на самой ранней стадии его развития, что повышает вероятность благоприятного исхода.
Моменты, которые могут повлиять на результаты
Чтобы получить максимально точные результаты биопсии простаты, необходимо учесть несколько нюансов организации и проведения процедуры. Их игнорирование может привести к низкой информативности итогов. Это чревато постановкой ошибочного диагноза или пропуском патологии.
Основные правила подготовки к биопсии:
- Врач должен получить список всех медикаментов, натуральных или народных препаратов, которые пациент принимает или принимал в недавнем прошлом.
- Специалиста нужно уведомить о наличии аллергии и недавно перенесенных заболеваниях.
- За 10 дней до процедуры прекращается прием антикоагулянтов, иначе можно спровоцировать кровотечение. Если были зафиксированы какие-то проблемы со свертываемостью крови, в день сеанса этот компонент должен быть проверен.
- Нередко перед проведением биопсии мужчине предлагается пропить короткий курс антибиотиков для снижения риска инфицирования тканей.
- Сегодня биопсия чаще всего проводится под контролем УЗИ, но в некоторых случаях с той же целью используется аппарат МРТ. Такой подход требует снять все металлические предметы, врач должен быть осведомлен о наличии металлических протезов, кардиостимулятора.
- Перед проведением биопсии мужчине положен лишь легкий ужин. За пару часов до манипуляции ему ставится очистительная клизма.
Современные способы сбора и обработки материала практически исключают возникновение сложностей в технической части диагностики. Любые возникшие проблемы обычно являются результатом неправильной подготовки мужчины к процедуре или низкой квалификации специалиста.
Как долго ждать расшифровку биопсии?
Гистологический анализ тканей простаты занимает не так много времени, как думают многие. В среднем с момента сбора материала до получения расшифровки проходит 5-7 дней. Этот период может незначительно увеличиваться под влиянием ряда внешних факторов.

В частности, необходимость проведения иммуногистохимического исследования увеличивает базовые сроки. Передача собранного сырья в удаленную лабораторию или работа с особенно сложным случаем тоже могут добавить к стандарту несколько дней. Все эти моменты следует уточнить в выбранной клинике заранее, это еще и позволит оценить профессионализм ее работников.
Расшифровка по шкале Глисона
В 70-х годах прошлого века американский врач Дональд Глисон разработал шкалу оценки состояния тканей предстательной железы для постановки дифференциального диагноза. Она используется и сегодня в качестве основы процесса диагностирования онкологии простаты. С ее помощью анализируется состояние тканей и проводится расшифровка результатов.
Базовая информация по технологии
Шкала Глисона состоит из пяти ступеней, каждая из которых соответствует определенной степени злокачественности клеток. Гистолог анализирует собранные образцы и выбирает из них два самых злокачественных. Каждому из экземпляров присваивается своя оценка по шкале от 1 до 5, где 1 – наименее измененные данные, а 5 – показатель максимальной злокачественности. Эти 2 показателя суммируются и получается сумма Глисона – ее показатель может находиться в пределах от 2 до 10, указывая на степень агрессивности болезни.
Примечательно, что первая цифра анализа соответствует образцам, составляющим больше половины изученного объема. Вторая будет представлять меньшую часть исследуемого материала. Получается, что формула 2+3 будет выглядеть менее агрессивной, чем 3+2 из-за соотношения компонентов. Поэтому в расчет следует принимать не только сам результат, но и положение слагаемых в итоговой таблице.
Правила чтения показателей
Рассматривая результаты биопсии простаты, нормой можно называть показатель в 2 единицы. Он указывает на присутствие в образце исключительно здоровых клеток. В случае выявления показателя вплоть до 6 единиц ставится низкая степень агрессивности тканей образования. Цифра 7 указывает на среднюю степень тяжести ситуации. Результат в 8-10 единиц свидетельствует о высоком уровне агрессивности раковых клеток.
Каждый из исходов требует особого подхода к планированию дальнейших действий:
- Низкая степень (6 и меньше). Возможны самые разные способы лечения опухоли. В ряде случаев врачи даже рекомендуют немного подождать и последить за динамикой. К выжидательной терапии прибегают только при условии, что биопсия выявила менее двух столбиков с показателем поражения не более 50%. Риск роста и распространения рака низкий. Пациент должен регулярно сдавать кровь на ПСА, проходить ректальное пальцевое обследование, УЗИ, биопсию, МРТ.
- Средняя степень (7). Указывает на вероятность распространения опухоли на другие органы и системы, но при уровне ПСА менее 20 нг/мл она довольно низкая. На этой стадии могут быть использованы медикаменты, лучевая терапия, хирургическое удаление новообразования. Выбор оптимального варианта воздействия зависит от возраста пациента, наличия у него противопоказаний и сопутствующих патологий.
- Высокая степень (8-10). Агрессивный сценарий течения онкологии. Болезнь может в любой момент распространиться на ткани за пределами предстательной железы. Лечение требуется немедленное и комплексное, зачастую, агрессивное.
. Независимо от результатов исследования, только врач может решить, какие методы диагностики и варианты лечения могут быть использованы в конкретном случае. Любые самостоятельные действия несут большие риски и могут серьезно навредить.
Полученная расшифровка биопсии не является руководством к действию для людей, которые ничего не понимают в онкологии
Специфика иммуногистохимического исследования
 Данное направление не входит в базовый вариант проведения гистологического обследования материала, его проводят дополнительно. Подход очень важен в случае необходимости проведения дифференциальной диагностики рака. Иногда бывает сложно отличить злокачественную аденокарциному от доброкачественной опухоли, которая своим составом и поведением похожа на онкологию. Также этот технологический подход позволит выделить раковое поражение простаты и не принять его за рак других органов, например, толстого кишечника.
Данное направление не входит в базовый вариант проведения гистологического обследования материала, его проводят дополнительно. Подход очень важен в случае необходимости проведения дифференциальной диагностики рака. Иногда бывает сложно отличить злокачественную аденокарциному от доброкачественной опухоли, которая своим составом и поведением похожа на онкологию. Также этот технологический подход позволит выделить раковое поражение простаты и не принять его за рак других органов, например, толстого кишечника.
Патоморфологическая расшифровка онкологии
С помощью классификации патологического процесса по системе TNM специалисты устанавливают не только размеры опухоли и степень поражения простаты. Она позволяет оценить стадию вовлеченности в болезнь лимфатических узлов, наличие или отсутствие метастазов.
Значение Т-показателя
Кодировка, которая обозначает первичную опухоль. Знак Т1 указывает на минимальные размеры образования. Оно не выявляется при пальцевом исследовании предстательной железы или при использовании различных подходов визуализации тканей. И все же в ходе гистологического исследования массы выявляется наличие раковых клеток. Обозначение Т2 свидетельствует о значительных размерах опухоли, которая способна занимать не менее одной доли пораженного органа. Иногда уже на этой стадии поражение охватывает обе доли простаты.
Код Т3 ставится в случаях, когда рак выходит за пределы железы и прорастает в ее капсулу. Также на этой стадии он может затрагивать семенные пузырьки. В случае присутствия обозначения Т4 речь идет уже об обширном распространении онкологии на ткани, расположенные рядом с предстательной железой.
Значение N-показателя
Это обозначение отвечает за степень поражения лимфатических узлов. Если за буквой следует 0, это указывает на чистоту образований. Обозначение N1 характерно для поражения всего одного лимфатического узла регионарного плана. Его диаметр не может превышать 2 см. Кодировка N2 используется при вовлеченности в патологический процесс не менее двух лимфоузлов, диаметр которых составляет от 2 до 5 см. Последний показатель – N3 – свидетельство поражения лимфатических узлов в диаметре более 5 см.
Значение М-показателя
Для этой части кодировки может быть характерен только один из двух показателей. Цифра 0 используется при локализации патологического процесса. Он не распространяется дальше лимфатических узлов регионарного типа, если они и поражены. Цифра 1 свидетельствует о распространении метастазов. Она не зависит от того, какие именно органы поражены, в каком количестве и объеме.
В каком виде предоставляются результаты?
Все результаты проведенной биопсии предстательной железы вносятся в специальное заключение, представленное в виде таблицы. Если в ходе исследования гистологом было выявлено злокачественное новообразование, он обязан указать всю информацию, полученную о нем. В расшифровке гистологии можно найти определение типа опухоли, формулу и сумму Глисона, информацию по распространенности онкологии и ее локализации. Важным показателем являются данные о хирургическом крае образования, по которым можно спрогнозировать вероятность рецидива. Указывается наличие поражения лимфатических узлов и нервов.
Опытный специалист, получив составленный гистологом документ, сможет подтвердить или исключить вероятность наличия рака. Иногда данные оказываются спорными, тогда требуется повторное проведение манипуляции. Расшифровка анализа позволяет получить полное представление и патологии, ее типе и локализации. Эти данные необходимы для планирования схемы лечения, при которой риск рецидива будет минимальным.
Кажется, что читать предоставленную информацию не так сложно, но лучше все же не заниматься этим самостоятельно, а довериться профессионалу. Случается, что в документ закрадывается ошибка, очевидная онкологу или урологу, а пациенты ее не видят и начинают переживать раньше времени.
Источник zipkatalog.ru
Статьи Комментарии
| »» Содержание | Б.П. Матвеев, Б.В. Бухаркин, В.Б. Матвеев |
Глава 2. Клиническая и морфологическая классификация рака предстательной железы
В 70% случаев рак предстательной железы развивается в периферической зоне, лишь в 10-15% случаев опухоль появляется в центральной зоне, в остальных — в переходной зоне. Как отмечалось выше, заболевание, за редким исключением, начинается после 50 лет. Однако гистологические исследования на аутопсии предстательной железы у молодых мужчин от 30 до 40 лет в 20% случаев выявили микроскопические очаги латентного рака. Поскольку такие микроскопические опухоли растут крайне медленно, то клинически заболевание не проявляется. Со временем очаги латентного рака постепенно увеличиваются и начинают утрачивать характерные черты дифференцировки. Принято считать, что при достижении опухоли объема 0.5 см 3 — она становится клинически значимой и требующей проведения соответствующего лечения. Морфологически злокачественные опухоли предстательной железы подразделяются на эпителиальные и не эпителиальные. В свою очередь эпителиальные опухоли делятся на аденокарциному, переходно-клеточный рак и плоскоклеточный рак. Две последние формы опухоли встречаются довольно редко. Наиболее часто встречающейся эпителиальной опухолью является аденокарцинома. При этом следует отметить, что микроскопически аденокарцинома по своему строению неоднородна. Различают следующие типы аденокарциномы:
1) мелкоацинарная,
5) солидно-трабекулярный рак,
2) крупноацинарная,
6) эндометриоидный,
3) криброзный рак,
7) железисто-кистозный,
4) папиллярная аденокарциома,
8) слизеобразующий рак.
Основными диагностическими критериями рака предстательной железы является структурный атипизм: компактное расположение опухолевых ацинусов, беспорядочный их рост с инфильтрацией стромы органа. В строме опухоли происходит гибель эластических волокон, отмечается инфильтрация опухолью прилежащей ткани, инвазия в периневральные и периваскулярные лимфатические щели.
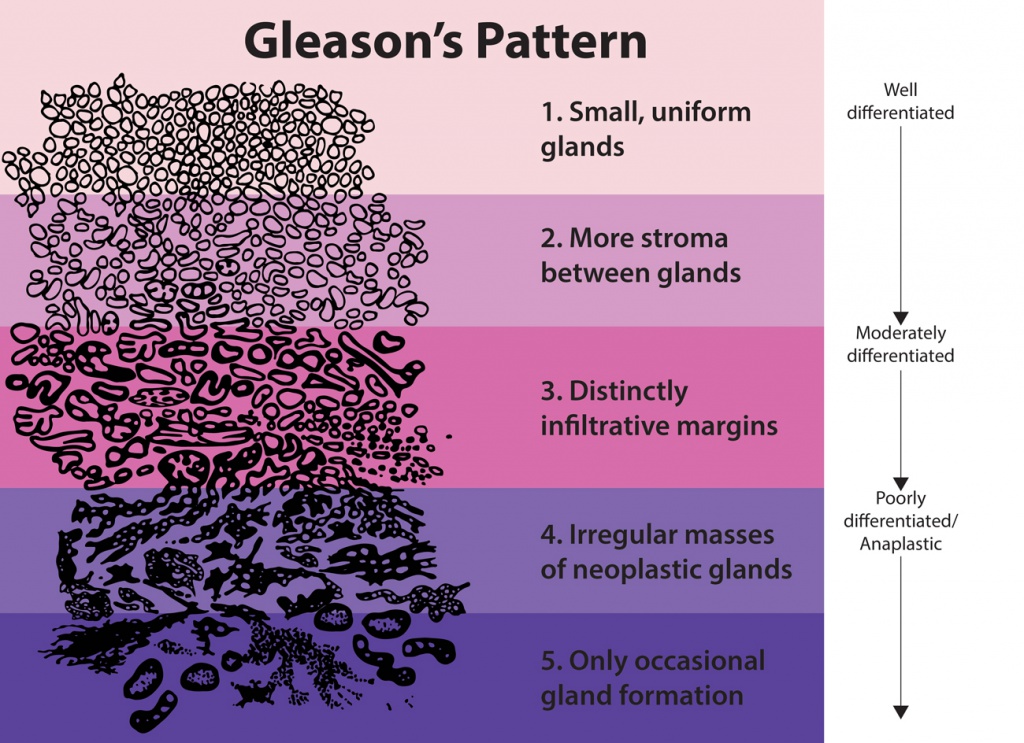
В настоящее время наиболее широкое применение нашла гистологическая классификация Глисона, так как она во многом отвечает требованиям клиники при выборе тактики лечения и прогноза заболевания (рис. 1).
Рис. 1. Гистологическая классификация рака предстательной железы по Глисону

Классификация Глисона основана на степени дифференцировки железистых структур опухоли. Опухоль по показателю Глисона 1 образую практически нормальные железы, структура которых по мере увеличения показателя Глисона утрачивается, и при показателе 5 опухоль характеризуется недифференцированными клетками. Чем больше утрачена дифференцировка тканей, тем хуже прогноз у данного больного.
По классификации Глисона степень дифференцировки опухоли разделяется на пять градаций:
- градация 1: опухоль состоит из небольших однородных желез с минимальными изменениями ядер;
- градация 2: опухоль состоит из скоплений желез, все еще разделенных стромой, но расположенных ближе друг к другу;
- градация 3: опухоль состоит из желез различного размера и строения и как правило, инфильтрирует строму и окружающие ткани;
- градация 4: опухоль состоит из явно атипичных клеток и инфильтрирует окружающие ткани;
- градация 5: опухоль представляет собой слои недифференцированных атипичных клеток.
За редким исключением, рак предстательной железы имеет неоднородную структуру. Поэтому для того, чтобы подсчитать показатель Глисона, суммируют две наиболее часто встречающиеся градации. Например, при исследовании выявляется, что чаще всего встречается опухоль, которая состоит из атипичных клеток и инфильтрирует окружающие ткани, что соответствует градации 4. Кроме того, также часто встречается опухоль, состоящая из скопления желез, все еще разделенных стромой, но расположенных ближе друг к другу, что соответствует градации 2. При этом могут, но гораздо реже, встречаться и другие варианты строения опухолей, но суммируются только показатели двух, наибольших по значению градаций (в нашем примере 4+2), т.е. показатель Глисона равен 6. Полученное число баллов служит важным прогностическим критерием, позволяющим предположить более быстрое прогрессирование заболевания, метастазирование и уменьшение выживаемости.
Проведенный анализ исходов выжидательной тактики в лечении рака предстательной железы показал, что у больных с показателем Глисона менее 4 опухоль метастазировала в 2.1% случаев в год, у больных с показателем Глисона от 5 до 7 — в 5.4% случаев и у больных с показателем Глисона более 7 — в 13.5% случаев.
Таблица 9. Классификация по градации Глисона.
| Число баллов по Глисону |
Гистологические особенности |
Вероятность местного распрoстранение опухоли в течение 10 лет |
| менее 4 | Высокодифференцированный рак | 25% |
| от 5 до 7 | Умеренно дифференцированный рак | 50% |
| более 7 | Низкодифференцированный рак | 75% |
К сожалению, в настоящее время невозможно предсказать, какая опухоль на протяжении всей последующей жизни больного окажется бессимптомной, а какая перейдет в стадию с клиническим проявлением. Чтобы оценить достоинства классификации, предлагаемой Глисоном, остановимся на ее сравнении с применяемой в основном в Европе, системой Всемирной организации здравоохранения. Она предусматривает 3-х градационное деление клеток (G1 — G2 — G3) на высоко- , средне- и низкодифференцированные, и заключение дается по наиболее низкой дифференцировке клеток. Система Глисона базируется на анализе дифференцировки желез при относительно малом увеличении микроскопа. И цитологическое исследование клеток здесь не играет роли. При сравнении этих двух классификаций выступает их неполная совместимость. Например, показатели Глисона от 2 до 4 могут быть отнесены к высокодифференцированной опухоли, а показатель Глисона от 8 до 10 к низкодифференцированной опухоли, но нельзя сравнить показатель Глисона от 5 до 7 с опухолью средней дифференцировки. Было выявлено, что опухоли с показателем Глисона 7 значительно более агрессивны, чем раки с показателем Глисона от 5 до 6. Некоторые опухоли с уровнем Глисона 5 и 6 могут оставаться под наблюдением, в то время как при показателе Глисона 7 большинство урологов совершенно определенно будут лечить больного. Безусловно, в каждом отдельном случае могут быть разночтения между отдельными градациями, но различия между 6 и 5 или до 4 не являются критическими, так как прогноз и лечение этих опухолей одинаковы. Ошибки в градации опухоли встречаются в тех случаях, когда ограничено количество кусочков опухоли.
Необходимо сравнение показателя Глисона поданным биопсии и результатам, полученным после радикальной простатэктомии, чтобы знать, насколько точна наша дооперационная диагностика. По данным Epstein I (1997) на материале 499 биопсий соответствие в пределах одной суммы по Глисону встречается от 74% до 94% случаев, (см. табл. 10).
Таблица 10. Корреляция показателя Глисона по данным биопсии и радикальной простатэктомии.
| Показатель Глиссона по данным биопсии |
Показатель Глисона по данным радикальной простатэктомии |
|||
| 2-4 | 5-6 | 7 | 8-10 | |
| 2-4 | 0 | 5 | 1 | 0 |
| 5-6 | 3 | 225 | 125 | 4 |
| 7 | 0 | 16 | 91 | 13 |
| 8-10 | 0 | 0 | 3 | 13 |
Автор считает, что допускаемые ошибки при градации опухоли по данным биопсии и радикальной простатэктомии связаны с плохим взятием проб, пограничными случаями дифференцировки опухоли и субъективизмом ее оценки. Так 55% биопсий, по которым делали градацию в других учреждениях и давали показатель Глисона 2-4, опухоль имела либо прорастание в капсулу и семенные пузырьки, либо метастазы в лимфатические узлы. Для повышения точности морфологического исследования автор рекомендует ввести дополнительный параметр — протяженность рака при игловой биопсии, а также одновременно с данными гистологического исследования учитывать показатель ПСА.
Основная ценность любой классификации — ее значение для лечения и прогноза болезни предстательной железы. Данные по Глисону на 2911 больных при их изучении показали достаточно высокую корреляцию между показателем Глисона и прогнозом болезни. "В наших данных увеличение суммы Глисона в случае радикальной простатэктомии ассоциируется с ухудшением всех прогностических параметров", отмечает Epstein I. (1997).
Как указывает автор, сумма Глисона является также наиболее мощным фактором для предсказания прогрессирования после радикальной простатэктомии. Опухоли с показателем Глисона от 8 до 10 имеют мрачный прогноз. Если при этом выявляются региональные метастазы, то пропадает смысл в простатэктомии, хотя она технически выполнима. Все сказанное иллюстрируется таблицей 11. Как видно из таблицы, при показателе Глисона 8-10 в несколько раз ухудшаются все прогностические факторы.
Таблица 11. Корреляция показателя Глисона с выявленной патологией после радикальной простатэктомии.
| Выявленная патология | Показатель Глисона | |||
| 5 | 7 | 8-10 | ||
| Прорастание капсулы простаты | 16% | 24% | 62% | 85% |
| По краям простаты не удаленные раковые клетки | 20% | 29% | 48% | 59% |
| Средний объем опухоли | 2.2 | 2.7 | 5.1 | 4.0 |
| Инвазия в семенные пузырьки | 1% | 4% | 17% | 48% |
| Метастазы в лимфатических узлах | 1% | 2% | 12% | 24% |
Международная классификация рака предстательной железы по системе TNM (1997 год).
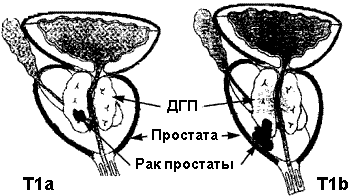
Стадия Т1 , как отмечено в классификации, означает заболевание, случайно выявленное после трансуретральной резекции предстательной железы или определения уровней ПСА, которое не обнаруживается при пальпации и УЗИ. Несмотря на сказанное, эту стадию подразделяют на 3 варианта. Смысл заключается в том, что прогноз у каждого из них значительно различается. Так например, при стадии T1b медиана периода времени до прогрессирования составляет 4.75 года, а для стадии Т1а — 13.5 лет, т.е. у пожилых людей со стадией заболевания Т1а часто оправдана выжидательная тактика, в то время как при стадии T1b требуется агрессивная терапия, направленная на излечение заболевания.
Международная классификация РПЖ по системе TNM
Опухоль
Т1 — Случайно выявленная (не пальпируемая и не выявляемая при УЗИ)
Т1а — Высокодифференцированный рак, выявленный после трансуретральной резекции предстательной железы, занимающий менее 5% резецированной ткани
T1b — Любая опухоль, выявленная после трансуретральной резекции предстательной железы, более низкой степени дифференцировки или занимающая более 5% резецированной ткани
T1c — Непальпируемый рак предстательной железы выявляется при биопсии под контролем трансректального УЗИ; показания к биопсии — повышенный уровень ПСА
Рис. 2. Случайно выявленный рак предстательной железы — это опухоль,обнаруженная после трансуретральной резекции предстательной железы. Рак стадии Т1а — это небольшая высокодифференцированная опухоль, занимающая менее 5% резецированной ткани. Рак предстательной железы стадии Т1b — это более крупная опухоль, занимающая более 5% резекционной ткани и менее дифференцированная.
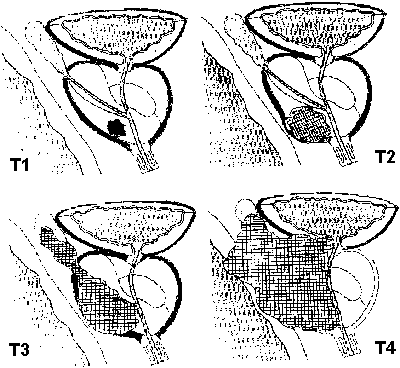
Т2 — Опухоль ограничена предстательной железой
Т2а — Опухоль поражает одну долю
Т2b — Опухоль поражет 2 доли
Т3 — Опухоль прорастает за пределы капсулы предстательной железы
Т3а — Экстракапсулярное распространение опухоли
Т3b — Опухоль переходит на семенные пузырьки
Т4 — Опухоль прорастает в соседние органы
Рис.3. По системе TNM различают четыре стадии местного распространения опухоли — от Т1 (случайная находка) до Т4 (прорастание в соседние органы).
N — Регионарные лимфоузлы
NX — Метастазы в регионарные лимфоузлы не определены
NO — Нет метастазов в регионарные лимфоузлы
N1 — Метастазы в регионарные лимфоузлы
М — Отдаленные метастазы
MX — Отдаленные метастазы не определены
М0 — Нет отдаленных метастазов
М1 — Отдаленные метастазы
М1а — Метастазы в лимфоузлы, неотносящиеся к регионарным
М1b — Метастазы в кости
М1с — Метастазы в другие органы (прямая кишка, семенные пузырьки)
Источник medi.ru
В настоящее время существует тенденция к увеличению заболеваемости раком предстательной железы. Чаще стали болеть мужчины до 55 лет и чаще стали встречаться агрессивные типы рака предстательной железы. В современной онкологии выделяют несколько гистологических типов рака предстательной железы, при этом все они успешно поддаются лечению и имеют относительно благоприятный прогноз.
Аденокарцинома предстательной железы
Самым часто встречающимся типом рака предстательной железы является аденокарцинома предстательной железы.
Аденокарцинома предстательной железы встречается в 90% всех диагностируемых случаев рака предстательной железы. По своей структуре она бывает:
3. Крибриформной и
Все они подразделяются по степени злокачественности, по-другому это называется «дифференцировка по шкале Глисон (Gleason)». Эта дифференцировочная шкала применима только для аденокарцином.
Соответствие между показателем суммы по Gleason и степенью дифференцировки аденокарциномы (G):
-
Gleason Х – означает, что дифференцировка опухоли по шкале Глисон не определима.
Gleason score от 2 до 6 – означает, что опухоль представлена высокодифференцированной аденокарциномой. Это говорит о низкой агрессивности и незначительной клеточной анаплазии в опухоли. Такие аденокарциномы предстательной железы имеют хороший прогноз и обозначаются символами G1.
Gleason score от 7 до 8 – означает, что опухоль представлена умеренно-дифференцированной аденокарциномой. Это говорит о средних показателях злокачественной активности опухолевой ткани. Умеренно-диференцированные аденокарциномы предстательной железы имеют относительно благоприятный прогноз и обозначаются G2.
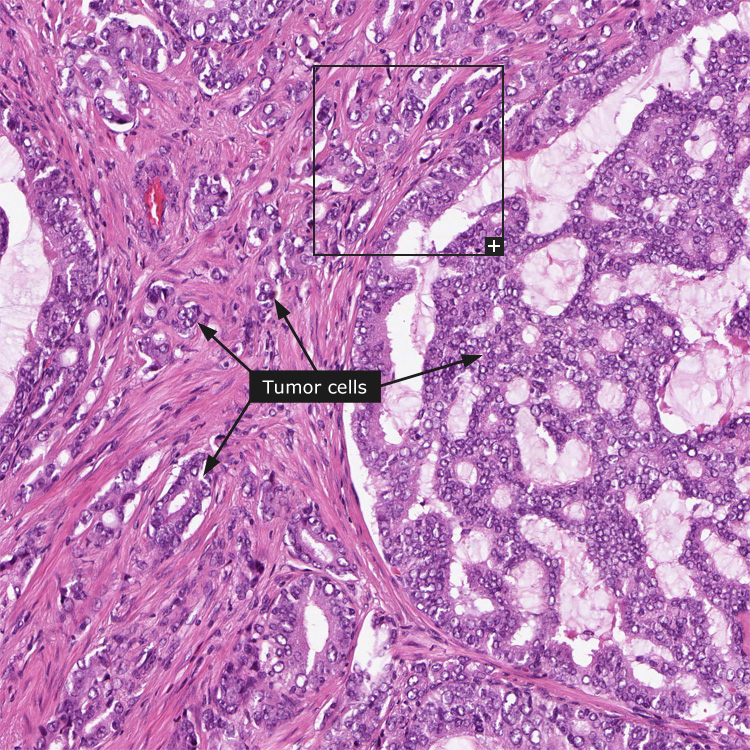
Остальные 20% злокачественных опухолей предстательной железы делят между собой такие гистологические типы рака как:
- Переходно-клеточный рак предстательной железы,
- Плоскоклеточный рак предстательной железы и
Они поддаются противоопухолевому лечению хуже, чем аденокарциномы, но в настоящее время создается множество орфанных препаратов, направленных на лечение редких типов опухолей предстательной железы.
Источник worldofoncology.com