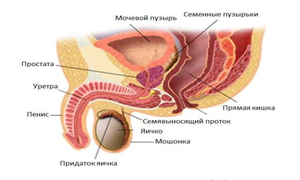
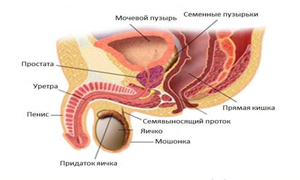
 Предстательная железа является вспомогательной частью мужской репродуктивной системы, поскольку этот орган увеличивает подвижность сперматозоидов. Находится под мочевым пузырем, поэтому влияет на функции мочеиспускательных каналов. Отчего нарушения в ее работе приводят к их дисфункции.
Предстательная железа является вспомогательной частью мужской репродуктивной системы, поскольку этот орган увеличивает подвижность сперматозоидов. Находится под мочевым пузырем, поэтому влияет на функции мочеиспускательных каналов. Отчего нарушения в ее работе приводят к их дисфункции.
Предстательная железа — это такой же орган, как и другие, поэтому подвержена различным заболеваниям, которые приводят к значительному снижению качества жизни мужчины. Под их влиянием простата может отекать, увеличиваться в размерах, воспаляться, на ней образуются узлы, рубцы. Рассмотрим наиболее распространенные заболевания.
Простатит
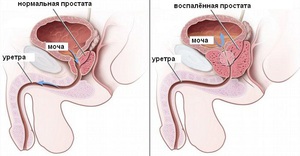
Данное заболевание вызывает воспаление простаты у мужчин. В некоторых случаях причиной является инфекция, однако чаще всего возбудитель отсутствует. Заболевание встречается в возрасте 30-50 лет, течение бывает острым и хроническим. Среди симптомов простатита выделяются такие неприятные явления:
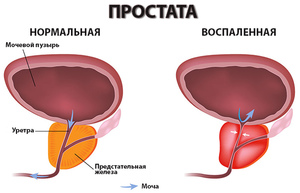 Сложно начать мочеиспускание.
Сложно начать мочеиспускание.- Болевой синдром при мочеиспускании.
- Ощущение боли в половых органах, пояснице, тазу, ягодицах.
- Частые позывы на мочеиспускание.
- Болевые ощущения при эякуляции.
- В промежности отмечается дискомфорт и боль, которая усиливается после длительного пребывания в сидячем положении.
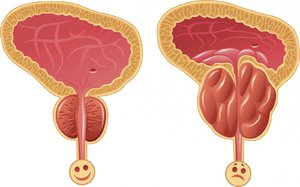
Доброкачественная гиперплазия простаты
Данное заболевание (ДГПЖ) довольно распространено среди мужчин старше 50 лет, поскольку около трети имеют какие-либо симптомы, указывающие на его наличие. По какой причине возникает гиперплазия (увеличение) неизвестно, но ясно одно, что она не провоцируется раком и не увеличивает риск развития злокачественной опухоли.
Увеличенная простата и возникшие узлы в ней воздействуют на уретру, сдавливая ее, отчего у мужчины происходит нарушение функции мочеиспускания и появляются такие симптомы:
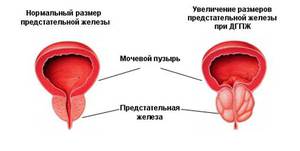 Сложности в начале и конце мочеиспускания.
Сложности в начале и конце мочеиспускания.- Потуги при мочеиспускании.
- Ощущение неполного опорожнения мочевого пузыря.
- Длительное подтекание мочи после акта мочеиспускания.
- Частые и внезапные позывы на мочеиспускание.
- Частые позывы на посещение туалета в ночное время.
Рак простаты
Это злокачественное заболевание мужчин часто встречается в возрасте после 65 лет. Симптоматика протекания болезни напоминает ДГПЖ и зависит от места расположения узлов. Поздние стадии характеризуются выделением мочи с кровью, отчего она приобретает красноватый оттенок.
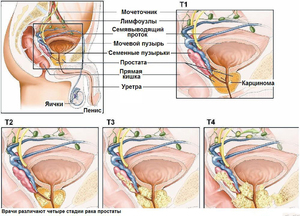 Если присутствуют подобные симптомы, следует срочно обратиться к врачу. Так как, возможно, это еще не раковое образование, а аденома простаты, у которой такие же признаки. Поэтому для исключения онкологии проводят ультразвуковое исследование, которое помогает узнать, есть ли увеличение простаты и узлы, а также биопсию.
Если присутствуют подобные симптомы, следует срочно обратиться к врачу. Так как, возможно, это еще не раковое образование, а аденома простаты, у которой такие же признаки. Поэтому для исключения онкологии проводят ультразвуковое исследование, которое помогает узнать, есть ли увеличение простаты и узлы, а также биопсию.
Рак простаты у мужчины прогрессирует довольно медленно, по сравнению с другими онкологическими заболеваниями, поэтому есть все основания говорить о благоприятном прогнозе. Многие мужчины с подобным недугом доживают свой век и покидают этот мир по другим причинам, не связанных с раком предстательной железы.
Камни простаты
Это заболевание встречается у пожилых мужчин. По какой причине образуются камни в простате неизвестно, также не установлена связь их возникновения с доброкачественными или злокачественными болезнями простаты. Камни предстательной железы классифицируют на две категории:
- Первичные. Развиваются внутри протоков органа.
- Вторичные. Попадают в простату из верхних мочевыводящих путей.
Частота распространения данного заболевания находится в диапазоне 40–70% от всего мужского населения. Если камни небольшого размера, то они, как правило, не имеют симптомов. Их обнаруживают при исследованиях УЗД, КТ, когда пациент обращается с какими-либо урологическими жалобами.
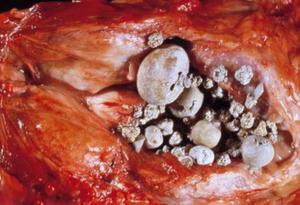 Крупные камни в простате приводят к признакам воспаления нижних мочевых путей, постоянных болей в тазу, простатита. В нижних мочевых путях симптомы заболевания подразделяются на затрудненное мочеиспускание и трудности с удержанием мочи (недержание, частые позывы в туалет, никтурия). Если к камням присоединяются бактерии, тогда могут проявиться симптомы хронического простатита.
Крупные камни в простате приводят к признакам воспаления нижних мочевых путей, постоянных болей в тазу, простатита. В нижних мочевых путях симптомы заболевания подразделяются на затрудненное мочеиспускание и трудности с удержанием мочи (недержание, частые позывы в туалет, никтурия). Если к камням присоединяются бактерии, тогда могут проявиться симптомы хронического простатита.
Как правило, камни, не выдающие признаков присутствия, не требуют лечения. Если же пациента они беспокоят, проводят хирургическую операцию по их удалению. Когда соединяются два заболевания — хронический простатит и камни предстательной железы — назначают антибактериальное лечение.
Склероз простаты
Данное заболевание характеризуется уменьшением предстательной железы в размерах. При этом она сдавливает уретру, мочевой пузырь, семявыводящие протоки. В результате наблюдается затрудненное мочеиспускание, задержка мочи в мочевом пузыре, нарушение эякуляции.
Заболевание появляется по причине хронического воспаления, которое, в свою очередь, может быть спровоцировано травмами простаты, аномалиями ее развития, патологией сосудов и гормональным дисбалансом. Симптомами заболевания служат нарушения мочеиспускания, задержка мочи, болевые ощущения в малом тазу, паху, промежности, боль во время эякуляции, нарушение эрекции.
 Уменьшение простаты обнаруживается при ее ощупывании, трансректальном ультразвуковом исследовании, КТ, МРТ.
Уменьшение простаты обнаруживается при ее ощупывании, трансректальном ультразвуковом исследовании, КТ, МРТ.
Склероз предстательной железы является причиной нарушенного мочеиспускания, поэтому эффективным лечением является хирургическая операция.
Фистулы предстательной железы
Фистулы или свищи, каналы соединяют простату с тонкой, толстой или прямой кишкой, кожным покровом промежности, возникают редко. Появляются в результате осложнений операций на простате, получения травм органов таза, абсцессов предстательной железы и других повреждений.
Симптомы свищей связаны с их причинами появления и локализацией. К примеру, если фистула простатопрямокишечная, то при дефекации вместе с калом выделяется моча, и наоборот, мочу могут сопровождать газы или частицы кала. Диагностика проводится при помощи пальпации прямой кишки, рентгенологических и эндоскопических способов обследования.
Если свищи небольшие, можно провести консервативное лечение, если же большие — проводится операция.
Инфаркт или ишемия предстательной железы
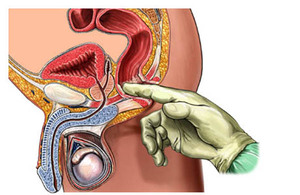
Инфаркт простаты у мужчин является очень редким заболеванием, его выявление проводится только гистологическим путем. Появляется в связи с ишемией — нарушением кровоснабжения тканей предстательной железы. Ишемия, как правило, сопровождает аденому простаты.
Развивается ишемия из-за атеросклероза артерий простаты, полиартериита, тромбоэмболической окклюзии кровеносных сосудов, инфекционных заболеваний мочевой системы, повреждения железы (к примеру, под влиянием катетера, который давит на ее ткани). Бывают случаи большого инфаркта простаты, возникающие после проведения операции по поводу аортокоронарного шунтирования с искусственным кровообращением. Небольшие инфаркты приводят к развитию на их месте рубцов.
Симптоматика ишемии простаты неспецифична, может оборачиваться задержкой мочеиспускания и появлением в моче крови. Большой инфаркт простаты требует хирургического лечения.
Туберкулез простаты
Данное заболевание является редким. Диагноз ставится, как правило, после удаления предстательной железы или ее биопсии. Туберкулез простаты или абсцесс обычно возникает на фоне ВИЧ-инфекции.
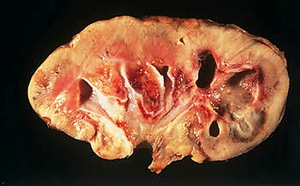 Заболевание почти не имеет симптомов. На ранней стадии пациент чувствует слабую боль в промежности, также наблюдается незначительная дисфункция мочеиспускания. Более поздние стадии характеризуются наличием крови в сперме. Исследования по поводу присутствия туберкулеза простаты проводятся с помощью биопсии.
Заболевание почти не имеет симптомов. На ранней стадии пациент чувствует слабую боль в промежности, также наблюдается незначительная дисфункция мочеиспускания. Более поздние стадии характеризуются наличием крови в сперме. Исследования по поводу присутствия туберкулеза простаты проводятся с помощью биопсии.
Лечение туберкулёза простаты основано на консервативном подходе, направленном на уничтожение патогенных бактерий. Абсцесс требует также хирургического метода лечения.
Грибковые поражения простаты
Воспаление предстательной железы у мужчины по причине грибкового поражения часто связан со снижением иммунитета. Обычно развивается кандидоз простаты. Вызывают его грибы рода Candida albicans. Симптомы при данном заболевании повторяют проявления бактериального простатита. Диагноз ставится на основании биопсии и посредством выделения грибка из мочи.
Лечение проводят с помощью системной противогрибковой терапии. Тяжелые случаи поражения нуждаются в оперативном вмешательстве.
Простатоз
Это заболевание вызывается воспалением неинфекционной природы. Оно появляется в результате застоя секрета в простате. Обычно заболевание обнаруживают у мужчин старшего возраста, у которых отмечается гиподинамия, нерегулярная половая жизнь, развитие веностаза в органах малого таза.
Проявления простатоза аналогичны признакам хронического простатита, когда отмечаются:
 Дисфункция мочеиспускания,
Дисфункция мочеиспускания,- Болевые ощущения в пояснице, мошонке, паху, промежности,
- Ранняя эякуляция,
- Эректильные нарушения.
Лечение включает заместительную гормональную терапию, назначение средств улучшения кровообращения и уменьшения веностаза в органах малого таза, изменение образа жизни, нормализацию половой активности.
Простатодиния
Является синдромом хронической тазовой боли. Она выражается давлением, ощущением дискомфорта в половых органах, промежности, паху и длится более 3 месяцев, хотя нет видимых причин. В результате чего она возникает до конца неясно. Есть мнение, что данные проблемы с простатой связаны с действием комплекса многих факторов, проводящих к нейропатии и мышечной боли.
Источниками развития болевого синдрома могут быть инфекции, травмы, воспаления неинфекционной природы, неврологические заболевания, нарушение работы мышц тазового дна.
Лечение заключается в разнонаправленной терапии, пациенту необходимо изменить привычный образ жизни, добавить физические упражнения, ходить на физиотерапию, принимать лекарственные средства. При специфических показаниях возможно хирургическое вмешательство.
Киста простаты
Это заболевание встречается довольно часто. Представляет собой полость, заполненную жидкостью. Кисты простаты возникают по причине атрофии железы, воспаления, ДГПЖ, рака, обструкции эякулярного протока. Киста предстательной железы обычно диагностируется случайно при ультразвуковом обследовании. Однако в некоторых случаях ее симптомами являются нарушение мочеиспускания, сложности при удержании мочи.
Лечение кист простаты проводится в зависимости от их размеров и проявлений, которые они вызывают.
Абсцесс простаты
Данное заболевание появляется в результате осложнения простатита. Представляет собой ограниченное гнойное воспаление предстательной железы. Среди симптомов проявлений болевые ощущения в зоне таза и промежности, нарушение функции мочеиспускания, повышение температуры. Диагноз ставится на основании УЗИ. Лечение проводится с помощью антибактериальных средств и дренированием гнойника.
Итак, вы видим, что заболевания простаты сопровождаются общими симптомами, типичными признаками дисфункции органа и сдавливания им соседних. Если подобное случилось необходимо в обязательном порядке и тут же обращаться к врачу за помощью, поскольку требуется исключение злокачественных болезней. Обычно своевременное лечение помогает справиться с заболеванием в короткие сроки и вернуть своей жизни полноценность.
Источник urolog.guru
Методы диагностики перикардитов: что покажут ЭКГ и другие обследования? Как ставят диагноз?
Как выявить перикардит: клинические признаки, вызывающие подозрение

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Перикардит затрагивает работу не только сердца, но и легких и органов средостения. Определены некоторые клинические признаки, позволяющие заподозрить болезнь:
- Вынужденное положение с наклоном вперед;
- Боли в области сердца, усиливающиеся при резких движениях, чихании, кашле;
- Охриплость, развившаяся одновременно с болевым синдромом;
- Пульсирующее выбухание передней грудной стенки;
- Перикардиальный шум;
- Боли при приеме пищи.
Пошаговый алгоритм диагностики
Диагностика перикардита начинается с опроса и сбора анамнеза. Выясняются следующие данные:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

- Давность и характер начала заболевания (внезапное, постепенное);
- Связь с переохлаждением;
- Характер болей (длительность, иррадиация);
- Жалобы со стороны сердца;
- Изменение артериального давления;
- Наличие кашля, его характер, время возникновения;
- Нарушения сна (ухудшается ли состояние в положении лежа);
- Контакт с инфекционными больными;
- Наличие аллергии и сопутствующих заболеваний (имеют значение все сопутствующие болезни – от ангины до астмы);
- Профессиональные факторы (контакт с горючими веществами, металлами, пылью);
- Попытки самолечения и их результат.
Далее приступают к осмотру. Осмотр проводится при дневном освещении и полном раздевании. Врач обращает внимание на цвет и температуру кожи, изменение вен, наличие отеков, видимых пульсаций, состояние грудной клетки (ее форму, размеры, видимые дефекты).
После осмотра выполняется объективное обследование – изучение тела с помощью прощупывания, простукивания и прослушивания. Данные методы хоть и являются объективными, часто не позволяют поставить диагноз, поэтому доктор направляет пациента на лабораторные и инструментальные исследования:
- Общие анализы крови и мочи;
- Биохимический анализ крови с определением белка, сахара, фибриногена, КФК, ЛДГ, аминотрансфераз;
- ЭКГ;
- Рентгенографию.
Как правило, ЭКГ и рентгенография позволяют заподозрить перикардит лишь косвенно, поскольку прямо не отображают характерных изменений (выпот, фибринозные отложения, спайки). Нередки случаи «здоровой» картины сердца при выполнении данных обследований.
Отдельным методом диагностики является пункция перикарда. Ее могут применять на любом этапе, если того требует клиническая картина:

- Не удается купировать тахикардию;
- В мокроте появляются прожилки крови;
- Усиливаются боли;
- Появляются эпизоды потери сознания;
- Развиваются отеки.
Пункция является инвазивным вмешательством, поэтому ее выполняют по строгим вышеперечисленным показаниям. Она позволяет подтвердить диагноз в 100% случаев.
Что покажут диагностические мероприятия?
Анамнез и жалобы
В анамнезе больные часто указывают на переохлаждение (характерно для вирусных перикардитов). При инфекционной этиологии начало острое, с лихорадкой и ознобом. Боль выражена при сухой и начальных стадиях экссудативных форм. Пациенты могут указывать на инфаркт, травмы.
Для аутоиммунных перикардитов специфично длительное повышение температуры до 38 градусов, связь с основной патологией. Также температура характерна для бактериальной, вирусной, аутоиммунной и травматической форм болезни.
- Боли в области сердца, усиливающиеся при движении, кашле, чихании;
- Кашель;
- Охриплость;
- Снижение давления;
- Сердцебиение;
- Ухудшение самочувствия в положении лежа.
Физикальное обследование
При осмотре могут быть выявлены набухание вен, отеки, асцит, пульсация в области мечевидного отростка.
- Смещение верхушечного толчка вниз и влево;
- Увеличение печени и ее смещение из-под края реберной дуги;
- Уплотнение вен шеи, живота и нижних конечностей.
 При перкуссии характерным симптомом является изменение границ сердечной тупости. При экссудативной форме выявляют следующие признаки:
При перкуссии характерным симптомом является изменение границ сердечной тупости. При экссудативной форме выявляют следующие признаки:
- Относительная тупость расширяется вправо, влево и вниз;
- Абсолютная тупость уменьшается или может не определяться;
- Сосудистый пучок расширяется.
При сухом перикардите границы сердца не изменены.
- Глухость тонов в 1 и 4 точках (при экссудативных формах);
- Непрерывный перикардиальный шум, который усиливается при прижатии стетоскопа к грудной клетке (при сухой форме).
ЭКГ-признаки
Картина перикардитов на ЭКГ зависит не от течения или этиологии, а от стадии заболевания. Острый перикардит выглядит так:

Изменения на ЭКГ при перикардите в первой стадии (первая неделя):
- Ритм синусовый;
- Сегмент ST больше зубца Т на 25%;
- Подъем ST во всех отведениях, где преобладает зубец R, и депрессия – там, где преобладает зубец S;
- Только при перикардите подъем ST имеет вогнутый характер;
- Снижение вольтажа зубца R в отведении aVL.
Вторая стадия (2 неделя):
- Снижение сегмента ST;
- Зубец Т снижается и уплощается.
Третья стадия (3 неделя):
- Сегмент ST возвращается на изолинию;
- Зубец Т становится отрицательным во всех отведениях.
Четвертая стадия (после третьей недели):
- Зубец Т становится положительным;
- В ряде случаев зубец Т уплощен.
Результаты ЭХОКГ (УЗИ сердца)
- При фибринозном перикардите УЗИ позволяет выявить нити фибрина и спаечный процесс;
- При панцирном сердце – отложения кальция, рубцовую ткань;
- Экссудативный перикардит подтверждают по наличию выпота (УЗИ позволяет определить и характер жидкости – кровь, гной, лимфа);
- При гнилостной форме выявляют уровень газа.
УЗИ также позволяет обнаружить опухоли и пороки сердца.
Рентген-признаки
При сухом перикардите изменения на рентгенограмме могут быть минимальными или отсутствовать. В случае обызвествления перикарда на снимке выявляют отложения кальция.

При экссудативном перикардите картина более специфична:
- Талия сердца сглажена или отсутствует (симптом «фляги»);
- Дуги предсердий, желудочков и сосудистого пучка исчезают;
- При значительном скоплении жидкости корни легких становятся стертыми.

Лабораторные исследования
- При бактериальном заражении — лейкоцитоз, повышение СОЭ и нейтрофилов;
- При вирусном – лимфоцитоз;
- При аутоиммунной природе обнаруживают СРБ, повышение СОЭ, ревматоидный фактор, АСЛ-О;
- При травматической этиологии – анемия, тромбоцитопения;
- Для фибринозного перикардита характерно повышение фибриногена.
Другие проводимые обследования
Пункция перикарда позволяет определить вид болезни по характеру полученного материала (кровь, гной, лимфа, газ, фибрин). Микроскопическое или серологическое исследование материала служит выявлению бактерий, антител к вирусам, аутоантител.
КТ и МРТ позволяют обнаружить выпот, спаечный процесс, фибриновые отложения, рубцы. Они эффективны и в диагностике опухолевых и других патологических процессов в грудной полости.
Дифференциальная диагностика
Перикардит имеет много общих черт с заболеваниями органов грудной клетки. Диф. диагностика проводится со следующими болезнями:
- Ишемия сердца (инфаркт, стенокардия);
- Миокардит;
- Эндокардит;
- Пневмония;
- Плеврит;
- Бронхиальная астма, хроническая обструктивная болезнь легких;
- Сердечные пороки;
- Травмы груди;
- Рак легких;
- Опухоли;
- Уремия.
Критерии дифференциальной диагностики:

- Инфаркт подтверждается повышением уровня ЛДГ, КФК, тропонина, ЭКГ-данными;
- Стенокардию выделяют положительная реакция на нитраты, продолжительность боли менее 15 минут;
- Травмы и опухоли подтверждают данными анамнеза, рентгенографии, КТ, МРТ;
- Сердечные пороки дифференцируют с помощью УЗИ (отверстия в перегородках, шунты, гипертрофия желудочков);
- Рентгенография служит подтверждению пневмонии и плеврита (просветление легких, уровень жидкости);
- Обструктивную болезнь легких и астму выявляют при опросе (длительность заболевания, положительная реакция на бронходилататоры, связь с аллергеном);
- Уремия подтверждается высоким уровнем мочевой кислоты в крови;
- Аутоиммунное воспаление выявляют по ревматоидному фактору и антинуклеарным антителам;
- Нахождение в крови бактерий подтверждает инфекционный эндокардит;
- Положительный тест на АСЛ-О свидетельствует о ревматизме.
Перикардиты – это особая группа заболеваний, характеризующихся поражением сердечной сумки. Наиболее часто перикардиты развиваются вторично, а также могут являться симптомом болезней, не связанных с сердцем (лейкоз, гипотиреоз). Комплексный подход к диагностике перикардитов как со стороны доктора, так и пациента лежит в основе рациональной терапии заболевания и профилактики осложнений.
Источник gipertoniya.giperton-med.ru
Антиагреганты: список препаратов

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Антиагреганты – обязательный компонент лечения стенокардии напряжения II – IV функциональных классов и постинфарктного кардиосклероза. Это объясняется их механизмом действия. Представляем вашему вниманию список препаратов-антиагрегантов.
Механизм действия
Ишемическая болезнь сердца сопровождается образованием на стенках артерий атеросклеротических бляшек. Если поверхность такой бляшки повреждается, на ней оседают клетки крови – тромбоциты, закрывающие образовавшийся дефект. При этом из тромбоцитов выделяются биологически активные вещества, стимулирующие дальнейшее оседание этих клеток на бляшке и образование их скоплений – тромбоцитарных агрегатов. Агрегаты разносятся по коронарным сосудам, приводя к их закупорке. В результате возникает нестабильная стенокардия или инфаркт миокарда.
Антиагреганты блокируют биохимические реакции, приводящие к образованию тромбоцитарных агрегатов. Тем самым они предупреждают развитие нестабильной стенокардии и инфаркта миокарда.
Перечень
В современной кардиологии применяются следующие антиагреганты:
- Ацетилсалициловая кислота (Аспирин, Тромбо-асс, КардиАск, Плидол, Тромбопол);
- Дипиридамол (Курантил, Парседил, Тромбонил);
- Клопидогрел (Зилт, Плавикс);
- Тиклопидин (Аклотин, Тагрен, Тиклид, Тикло);
- Ламифибан;
- Тирофибан (Агростат);
- Эптифибатид (Интегрилин);
- Абциксимаб (РеоПро).
Существуют и готовые комбинации этих препаратов, например, Агренокс (дипиридамол + ацетилсалициловая кислота).
Ацетилсалициловая кислота
 Это вещество подавляет активность циклооксигеназы – фермента, усиливающего реакции синтеза тромбоксана. Последний является значимым фактором агрегации (склеивания) тромбоцитов.
Это вещество подавляет активность циклооксигеназы – фермента, усиливающего реакции синтеза тромбоксана. Последний является значимым фактором агрегации (склеивания) тромбоцитов.
Аспирин назначается для первичной профилактики инфаркта миокарда при стенокардии напряжения II – IV функциональных классов, а также для предупреждения повторного инфаркта после уже перенесенного заболевания. Он используется после операций на сердце и сосудах для профилактики тромбоэмболических осложнений. Эффект после приема возникает в течение 30 минут.
Назначается препарат в виде таблеток по 100 или 325 мг длительно.
Побочные эффекты включают тошноту, рвоту, боли в животе, иногда – язвенное поражение слизистой желудка. Если у пациента исходно имелась язвенная болезнь желудка, при использовании ацетилсалициловой кислоты вероятно развитие желудочного кровотечения. Длительный прием может сопровождаться головокружением, головной болью или другими нарушениями функции нервной системы. В редких случаях возникает угнетение системы кроветворения, кровоточивость, поражение почек и аллергические реакции.
Ацетилсалициловая кислота противопоказана при эрозиях и язвах желудочно-кишечного тракта, непереносимости нестероидных противовоспалительных средств, почечной или печеночной недостаточности, некоторых болезнях крови, гиповитаминозе К. Противопоказанием является беременность, лактация и возраст младше 15 лет.
С осторожностью необходимо назначать ацетилсалициловую кислоту при бронхиальной астме и других аллергических заболеваниях.
При использовании ацетилсалициловой кислоты в малых дозах побочные эффекты ее выражены незначительно. Еще более безопасно применение препарата в микрокристаллизованных формах («Колфарит»).
Дипиридамол
 Дипиридамол подавляет синтез тромбоксана А2, увеличивает содержание в тромбоцитах циклического аденозинмонофосфата, обладающего антиагрегантным эффектом. Одновременно он расширяет коронарные сосуды.
Дипиридамол подавляет синтез тромбоксана А2, увеличивает содержание в тромбоцитах циклического аденозинмонофосфата, обладающего антиагрегантным эффектом. Одновременно он расширяет коронарные сосуды.
Дипиридамол назначают преимущественно при заболеваниях сосудов головного мозга для профилактики инсульта. Он показан также после операций на сосудах. При ишемической болезни сердца препарат обычно не используется, так как при расширении коронарных сосудов развивается «феномен обкрадывания» — ухудшение кровоснабжения пораженных участков миокарда за счет улучшения кровотока в здоровых тканях сердца.
Препарат применяют длительно, натощак, суточную дозу делят на 3 – 4 приема.
Дипиридамол применяют и внутривенно, во время проведения стресс-эхокардиографии.
Побочные эффекты включают диспепсию, покраснение кожи лица, головную боль, аллергические реакции, мышечные боли, снижение артериального давления и учащение сердцебиения. Дипиридамол не вызывает образование язв в желудочно-кишечном тракте.
Препарат не используется при нестабильной стенокардии и остром инфаркте миокарда.
Тиклопидин
Тиклопидин, в отличие от ацетилсалициловой кислоты, не влияет на активность циклооксигеназы. Он блокирует активность тромбоцитарных рецепторов, отвечающих за связывание тромбоцитов с фибриногеном и фибрином, в результате чего значительно уменьшается интенсивность тромбообразования. Антиагрегантный эффект наступает позднее, чем после приема ацетилсалициловой кислоты, но он более выражен.
Препарат назначается для профилактики тромбозов при атеросклерозе сосудов нижних конечностей.  Его применяют для предупреждения инсультов у больных с цереброваскулярными заболеваниями. Кроме того, тиклопидин используется после операций на коронарных сосудах, а также при непереносимости или противопоказаниях к применению ацетилсалициловой кислоты.
Его применяют для предупреждения инсультов у больных с цереброваскулярными заболеваниями. Кроме того, тиклопидин используется после операций на коронарных сосудах, а также при непереносимости или противопоказаниях к применению ацетилсалициловой кислоты.
Препарат назначают внутрь во время еды два раза в день.
Побочные эффекты: диспепсия (нарушение пищеварения), аллергические реакции, головокружение, нарушение функции печени. В редких случаях возможно появление кровоточивости, лейкопении или агранулоцитоза. Во время приема лекарства необходимо регулярно контролировать функцию печени. Тиклопидин нельзя принимать вместе с антикоагулянтами.
Лекарство нельзя принимать во время беременности и лактации, болезнях печени, геморрагическом инсульте, высоком риске кровотечения при язвенной болезни желудка и 12-перстной кишки.
Клопидогрел
Препарат необратимо блокирует агрегацию тромбоцитов, предотвращая осложнения атеросклероза коронарных сосудов. Его назначают после перенесенного инфаркта миокарда, а также после операций на коронарных сосудах. Клопидогрел более эффективно, чем ацетилсалициловая кислота, предупреждает инфаркт миокарда, инсульт и внезапную коронарную смерть у больных с ишемической болезнью сердца.
Препарат назначается внутрь один раз в день независимо от приема пищи.
Противопоказания и побочные эффекты препарата те же, что у тиклопидина. Однако клопидогрел реже оказывает неблагоприятное воздействие на костный мозг с развитием лейкопении или агранулоцитоза. Препарат не назначают детям до 18 лет.
Блокаторы IIb/IIIa рецепторов тромбоцитов
 В настоящее время ведется поиск препаратов, эффективно и избирательно подавляющих агрегацию тромбоцитов. В клинике уже применяется ряд современных средств, блокирующих тромбоцитарные рецепторы – ламифибан, тирофибан, эптифибатид.
В настоящее время ведется поиск препаратов, эффективно и избирательно подавляющих агрегацию тромбоцитов. В клинике уже применяется ряд современных средств, блокирующих тромбоцитарные рецепторы – ламифибан, тирофибан, эптифибатид.
Эти препараты вводятся внутривенно при остром коронарном синдроме, а также во время чрезкожной транслюминальной коронарной ангиопластики.
Побочные эффекты включают развитие кровоточивости и тромбоцитопению.
Противопоказания: кровотечения, аневризмы сосудов и сердца, значительная артериальная гипертензия, тромбоцитопения, печеночная или почечная недостаточность, беременность и лактация.
Абциксимаб
Это современный антиагрегант, являющийся синтетическим антителом к тромбоцитарным IIb/IIIa рецепторам, отвечающим за их связывание с фибриногеном и другими адгезивными молекулами. Препарат вызывает выраженный антитромботический эффект.
Действие препарата при внутривенном введении наступает очень быстро, но длится недолго. Его используют в виде инфузии совместно с гепарином и ацетилсалициловой кислотой при остром коронарном синдроме и операциях на коронарных сосудах.
Противопоказания и побочные эффекты препарата те же, что и у блокаторов IIb/IIIa рецепторов тромбоцитов.
Антикоагулянты: основные препараты Осложнения, вызванные тромбозом сосудов – главная причина смерти при сердечно-сосудистых заболеваниях. Поэтому в современной кардиологии придается оче…
Источник davlenie.1giperton.ru