
В настоящее время все большее социальное значение отводится сердечно-сосудистой патологии, новообразованиям, эндокринным заболеваниям, которые являются частой причиной высокой смертности населения, случаев временной и длительной нетрудоспособности. В то же время уделяется меньше внимания хроническим заболеваниям мочеполовой системы, резко снижающим качество жизни больных. Доброкачественная гиперплазия предстательной железы (ДГПЖ) является одним из таких заболеваний [1; 2].
Наиболее распространенными методами оперативного лечения ДГПЖ при неэффективности консервативного ведения являются травматичная, связанная с высоким риском интра- и послеоперационных осложнений открытая аденомэктомия — 27,2% операций и трансуретральная резекция простаты (ТУРП) — 27,8%. ТУРП в настоящее время является «золотым стандартом» оперативного лечения ДГПЖ, однако она наиболее эффективна и показана при объёме предстательной железы (ПЖ) от 30 до 80 см3 [3; 4].
Несмотря на хорошую эффективность указанных вмешательств, не каждому больному возможно предложить такое лечение в силу различных обстоятельств. К ним можно отнести: возраст – что неразрывно связано с самим определением ДГПЖ, обусловленные указанным фактором сопутствующие заболевания, повышающие анестезиологический риск, нежелание самого больного ввиду риска характерных осложнений – таких как ретроградная эякуляция, недержание мочи, снижение эректильной функции.
Не так давно появились такие минимально инвазивные методы, как трансуретральная микроволновая терапия, интерстициальная лазерная термоабляция, трансуретральная игольчатая абляция, водо-индуцированная термотерапия и др. [5; 6]. Однако применение данных методов при большом объеме железы также ограниченно.
Одна из активно развивающихся высокотехнологических отраслей медицины – эндоваскулярная хирургия. Достоинствами эндоваскулярных вмешательств являются: минимальная инвазивность, низкий операционный риск, быстрое восстановление пациентов, отсутствие необходимости в проведении анестезиологического пособия, возможность проведения у пожилых людей и у пациентов с тяжелой соматической патологией.
Изначально эндоваскулярная эмболизация в урологии рассматривалась лишь как способ остановки жизнеугрожающих кровотечений из мочевого пузыря и предстательной железы [7].
У части пациентов после выполнения эмболизации в бассейне нижней мочепузырной артерии были отмечены редукция объема ПЖ и, как следствие, улучшение качества мочеиспускания, что натолкнуло исследователей на мысль о возможности применения данного метода в лечении больных ДГПЖ.
Уже в 2010 году португальские исследователи во главе с J.M. Pisco представили данные 4-летних наблюдений по результатам нового метода лечения доброкачественной гиперплазии простаты. Метод был технически успешным у 14 из 15 пациентов (93,3%) [8]. В этом же 2010 г. отечественные исследователи (Неймарк А.И., Карпенко А.А., Яковец Я.В.) представили данные по эмболизации артерий простаты у 40 больных с высоким риском оперативного вмешательства. Вмешательство позволило после операции на фоне снижения выраженности клинических проявлений уменьшить объем предстательной железы на 50%, объем аденоматозного узла — на 43%, исследования продолжаются и по сей день [9].
Другие независимые исследователи в 2012 году во главе с Carnevale F.C. опубликовали результаты лечения более 100 больных ДГПЖ с СНМП и объемом железы от 30 до 90 см3. Эффективность процедуры оценивалась как крайне высокая [10]. До настоящего момента ежегодно появляются новые результаты исследований со всего мира, свидетельствующие о высоком потенциале метода эмболизации простатических артерий (ЭПА).
Цель исследования
Оценить долгосрочные результаты лечения методом ЭПА больных ДГПЖ. Разработать алгоритм ведения различных групп пациентов после выполнения ЭПА.
Материал и методы
Начиная с 2004 по 2015 год на базе отделения рентгеноперационных методов диагностики и лечения Алтайской краевой клинической больницы у 70 пациентов проведена ЭПА. Возраст больных составил 69,7±7,3 года, объем предстательной железы 111,6±52,6 см3. Максимальный объем ПЖ — 296 см3. Индекс IPSS — 18,3±3,2, максимальная скорость мочеиспускания Qmax (maximum urinary flowrate) – 7,3±4,2 мл/с. Все пациенты были предупреждены о возможных осложнениях при проведении процедуры и о возможных альтернативных методах лечения. Подавляющее большинство пациентов имело различную сопутствующую патологию: сахарный диабет, патологию сердечно-сосудистой системы, избыточный вес, что в значительной степени увеличивало риск оперативного лечения общепринятыми методами. Перед процедурой проводилось анкетирование по международной системе суммарной оценки симптомов при заболеваниях простаты (IPSS), оценке качества жизни QoL. Объем простаты и узла определялся по данным трансректального ультразвукового исследования (ТРУЗИ) ПЖ. Перед оперативным вмешательством всем больным было проведено исследование крови на определение уровня простатспецифического антигена (ПСА), в сомнительных случаях произведена пункционная биопсия предстательной железы.
Для анализа качества мочеиспускания проводилась урофлоуметрия (УФМ).
Эффективность лечения оценивалась на 6, 12 и 24-й месяцы после процедуры.
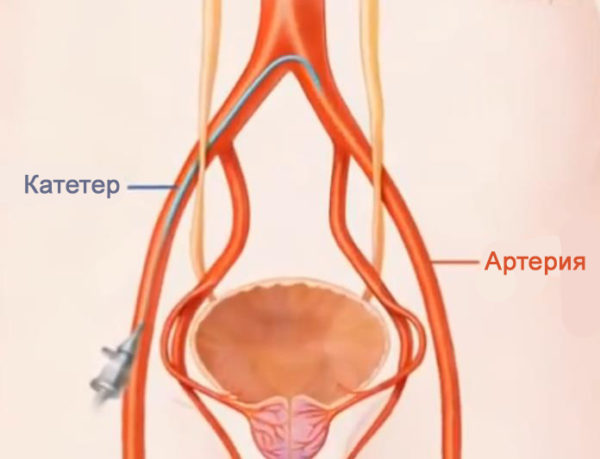
ЭПА проводилась под местной анестезией трансфеморальным либо чресплечевым доступом по методике Сельдингера. Под рентгеновским контролем выполнялась суперселективная катетеризация ветвей внутренней подвздошной артерии (ВПА). Затем выполнялась эмболизация сосудов, питающих ПЖ, путём применения микрокатетерной техники с введением микросфер EmboGold (BiosphereMedical, Франция), размером 100-300 или 300-500 мкм, до полной блокады кровотока (рис. 1).
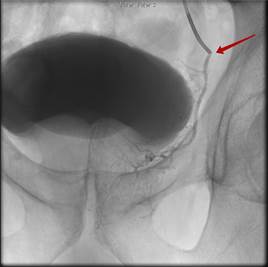
Рис. 1. Стрелкой указан дистальный конец катетера, контрастируется простатическая артерия слева
Диаметр микросфер выбирался в зависимости от диаметра артерий, питающих предстательную железу. Для катетеризации применялись катетеры конфигурации Roberts5F или Cobra5F, которые выполняли роль проводникового катетера. Через просвет проводникового катетера проводился микрокатетер на микропроводнике. После эмболизации артерий простаты с одной стороны, проводниковый катетер 5F устанавливался в контр- либо ипсилатеральную артерию, в зависимости от доступа, и процедура повторялась. В ряде случаев требовалась пункция обеих бедренных артерий с проведением проводникового катетера контрлатерально.
Для оценки типа распределения признаков использовали показатели эксцесса и асимметрии, характеризующие форму кривой распределения. Значения непрерывных величин представлены в виде M±m, где M – выборочное среднее арифметическое и m – стандартная ошибка среднего. В случаях нормального распределения, а также равенства выборочных дисперсий, для сравнения связанных выборок использовали парный t-критерий Стьюдента. В иных случаях использовали непараметрический T-критерий Вилкоксона. Равенство дисперсий оценивали по F-критерию Фишера. Уровень статистической значимости при проверке нулевой гипотезы принимали соответствующий Р
Источник science-education.ru
С возрастом у каждого представителя сильного пола сильно повышается риск аденомы (доброкачественной гиперплазии) простаты. На данный момент есть очень много методик и принципов терапии этой патологии.
Пока болезнь еще не сильно развилась, полезно медикаментозное лечение. Если же аденома достигла значительных размеров, требуется прибегнуть к хирургическому вмешательству.
Что скрывается за термином «эмболизация артерий простаты»?
Лекарственная терапия хоть и представляет собой наилучшую методику избавления от аденомы простаты, но примерно в каждом десятом случае она оказывается бессильна. Тогда делают операцию – проводят аденомэктомию, а также трансуретральную резекцию простаты. Эти способы дают прекрасные результаты, однако есть и противопоказания к ним в виде серьезных патологий некоторых органов. Например, сердца и щитовидной железы.
Благодаря разработке и началу использования ЭАП (эмболизации артерий простаты) данное обстоятельство оказалось исправлено. При ЭАП в сосуды органа внедряют вещества, чтобы те перекрывали там просветы.
При помощи ЭАП в простате перекрывают артерии, если та начинает разрастаться хотя бы до 60 кубических сантиметров. Еще методика применяется, если мочеиспускание сильно затруднено.
В самый первый раз ЭАП использовали в Бразилии в 2008 году. Тогда с его помощью успеха добивались в 91 случаях из 100. В 2009 году методику использовали и португальцы. На территории РФ она получила широкую популярность лишь совсем недавно благодаря Георгию Киму и других авторам, вместе опубликовавшим доклад об эффективности методики.
Ее используют для пациентов, для которых медикаментозная терапия не принесла положительных результатов, либо для тех людей, у которых простата достигла объема более 60 кубических сантиметров, а с мочеиспусканием появляются трудности.
Обычно это плановая процедура. Благодаря этому можно без излишней торопливости обговорить с врачами все, что необходимо, дополнительно обследуясь и готовясь к операции.
Интересно! Рентгенэндоваскулярная ЭАП представляет собой новейшую методику терапии ДГПЖ.
Традиционная терапия
В обычное хирургическое вмешательство входят эндоскопическая ТУР и открытая операция с разрезом в мочевом пузыре, которую делают, если простата сильно выросла. У подобных методик есть слабые стороны. Например:
- сильная травма, получаемая в процессе операции;
- большая вероятность опасностей из-за анестезии;
- возможные осложнения;
- падение либидо;
- множество противопоказаний.
Важно! Среди больных есть и те, при чьем лечении бесполезна медикаментозная методика, а хирургическое вмешательство навредит еще больше.
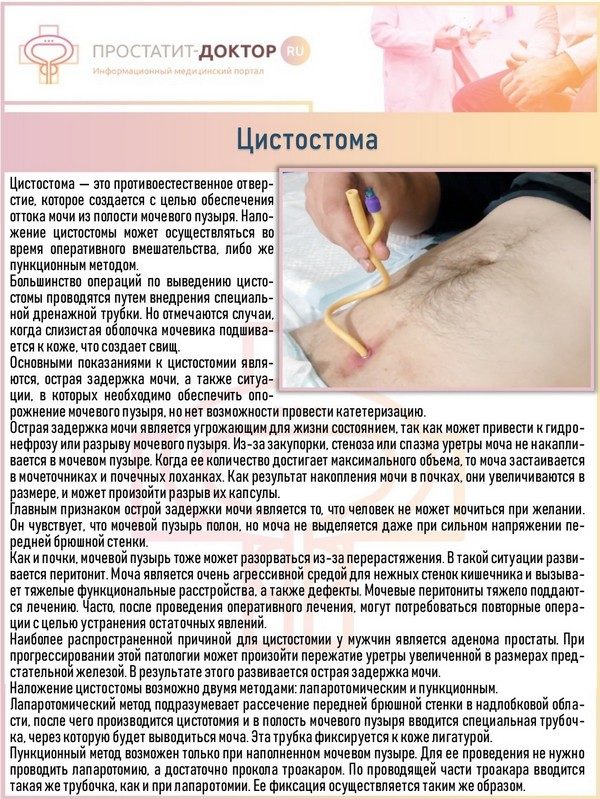
Тогда приходится «выкручиваться» альтернативной методикой — на всю жизнь установить пациенту в мочевой пузырь для отвода мочи цистостому — специальную дренирующую трубку. Больше эту патологию никак не вылечить. Привести при ней мочеиспускание в норму невозможно, как и сделать качество жизни выше.
Последствия
В большей части случаев первым симптомом аденомы простаты является проблема с опорожнением мочевого пузыря. То есть струя становится слабее, из-за чего процесс становится дольше, порой достигая пяти минут, причем в день такое случается десяток-полтора раз. Также зараз из организма редко выходит более 50 мл мочи. Больной бывает вынужден ходить в туалет и ночью по 5-6 раз. Через некоторый срок аденома прогрессирует еще больше, позывы становятся еще чаще, и мужчина не может надолго выйти из помещения, где есть туалет, нормально посмотреть желаемый фильм, отправиться отдохнуть хотя бы день-другой.

На фоне обострения хронического простатита, весьма распространенного у активно живущих мужчин, аденома и вовсе становится кошмарной болезнью. В таком случае наблюдаются симптомы не только аденомы, но и обострения простатита.
Более того, аденома портит эректильную функцию. Подобное превращает жизнь любого представителя сильного пола в ад. Семейное счастье тоже может пострадать. Все это создает огромный дискомфорт, деморализуя и психологически угнетая больного.
Предназначение ЭАП
Этой методикой лечат только симптомную аденому простаты. Врачи перед использованием ЭАП обязаны убедиться, что симптомы возникли именно от нее, а не какого-либо другого заболевания простаты, не лечимого с помощью ЭАП.
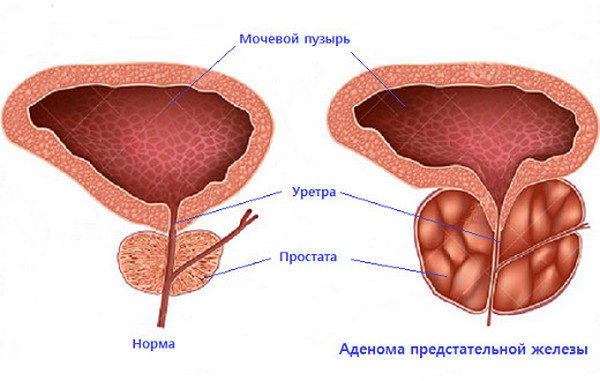
Показания
Вот случаи при аденоме простаты, когда ЭАП помогает больше всего:
- простата, достигшая в объеме больше 80 кубических сантиметров;
- серьезные патологии сердца и сосудов, к которым относятся, например, инфаркт миокарда, тяжелый сахарный диабет, проблемы со свертываемостью крови, а также почечные патологии;
- вены простаты варикозно расширены, из них течет кровь, и все это не лечится традиционной терапией;
- больной очень хочет избавиться от установленной цистостомы.

Противопоказания
У ЭАП существуют и противопоказания. Вот главные из них:
- неправильное развитие подвздошных сосудов;
- флотирующие тромбы в бассейне вен ног.
Кто именно решает, нужно ли сделать ЭАП?
Стоит ли прибегнуть к ЭАП, решает врачебный консилиум. Перед использованием данной методики без ее обсуждения двумя врачами никак не обойтись: в процессе терапии участвуют уролог и эндоваскулярный хирург, а это представители разных направлений медицины. Вместе с тем решающее слово остается за пациентом. Так что он должен выяснить у врачей всю интересующую его информацию, если хочет принять правильное решение.
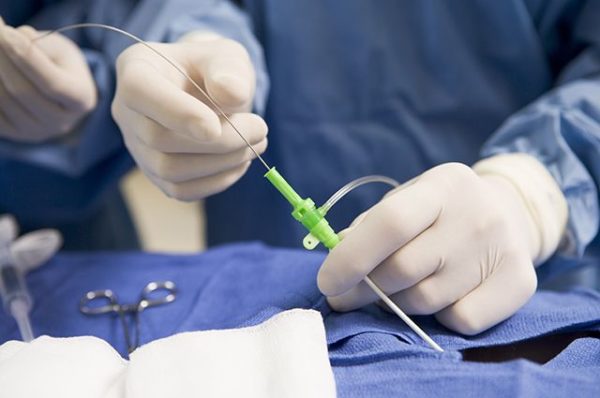
Для данной процедуры предназначены специальные рентгеноперационные, оборудованные аппаратом для ангиографии. Он нужен для того, чтобы контролировать ЭАП при помощи рентгенотелевидения. Именно в этих условиях выполняется каждая эндоваскулярная процедура.
Подготовка
ЭАП обычно делают в тот же день, когда госпитализировали пациента. За границей в порядке вещей выписать пациента спустя шесть часов после процедуры. Но правильнее для пациента будет задержаться в клинике на ночь.
Последний прием пищи перед ЭАП должен быть не ранее, чем за 4 часа до нее, и утром завтрак должен быть небольшим. Пить допускается так же, как обычно. А перед тем, как ложиться в больницу, требуется побрить пах и бедра по обе стороны от паховой складки.

Перед самой процедурой больному делают укол с успокоительными и анестезирующими средствами — премедикацию. Еще ему устанавливают катетер Фолея. Тот требуется как при процедуре, так и 4-6 часов после ее окончания. Лучше всего, когда используются современные катетеры, — они безопаснее и имеют очень малый диаметр.
Важно! В случае аллергий на препараты пациент должен сообщить о них врачам.
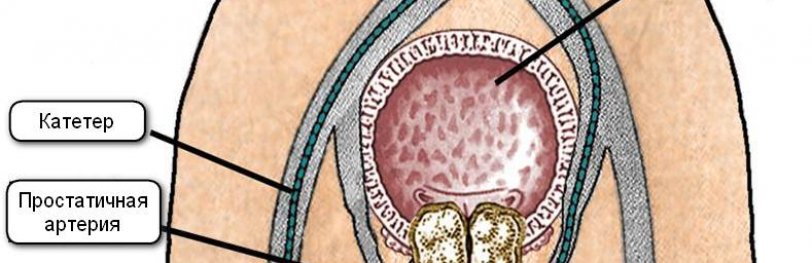
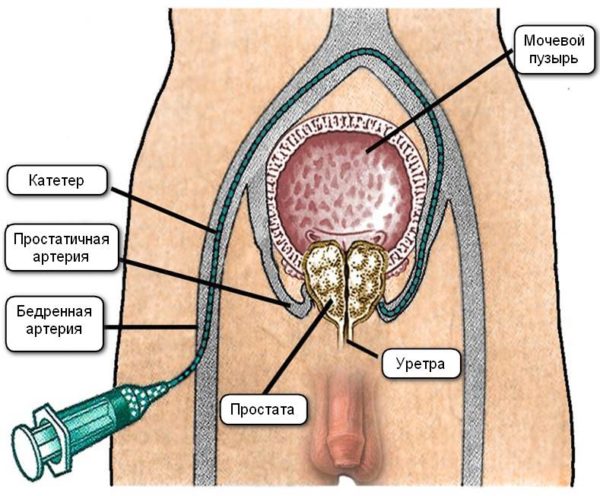
Каким образом проводят ЭАП?
Это малоинвазивная процедура. Ее сутью является закупоривание сосудов артерий в предстательной железе. Это заставляет ее уменьшиться в размерах.
ЭАП проводят эндоваскулярные хирурги. Здесь нужен достаточный опыт манипуляций на очень тонких, часто меньше миллиметра, сосудах, а также высокий навык в использовании рентгенангиографической установки для контроля собственных действий.
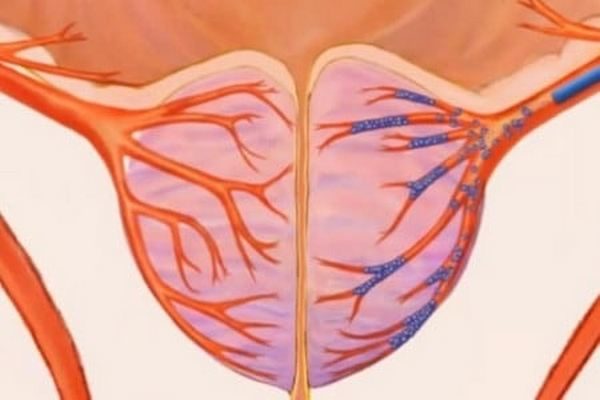
Стоит знать! ЭАП – малоинвазивная процедура, и для ее осуществления не нужно вводить пациента в общий наркоз. Достаточно использовать местную анестезию там, где будет проводиться пункция артерии.
Хирург делает прокол на правом бедре на сантиметр-другой ниже паховой складки. Все, что почувствует пациент при операции, это появляющееся иногда ощущение тепла в паху, ягодицах. Это чувство появляется из-за контрастного вещества, вводимого хирургом по катетеру.
Эндоваскулярный хирург должен выявить источники кровоснабжения простаты, в которые после этого ввести микрокатетер диаметром 0,6-0,8 мм. Убедившись, что катетер стоит устойчиво и в нужном месте, врач через него вводит в артерию эмболизационный препарат — частицы медицинского пластика.
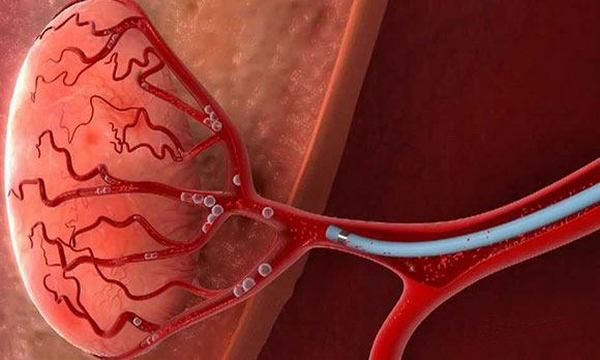
Потом результат проверяют контрастированием, позволяющим убедиться в надежности закупоривания всех простатических артерий.
Эмболизацию обязательно проводят справа и слева, однако прокалывать левую ногу обычно незачем: нынешние катетеры устроены так, что с их помощью можно катетеризовать обе стороны, используя общий для них доступ.
Видео — Врач о процедуре ЭАП
Результативность
Сейчас есть результаты двух серьезных исследований. Из них можно сделать вывод, что ЭАП представляет собой очень эффективную методику закупоривания простатических артерий для терапии аденомы простаты. Почти у всех пациентов за первый же месяц сильно уменьшается простата и улучшается мочеиспускание.

Почти у каждого третьего пациента, прошедшего ЭАП, улучшения заметны в первую же неделю после операции. Далее простата уменьшается, и состояние мочеполовой системы полностью восстанавливается не более, чем за год.
Для ЭАП требуются:
- высокие технологии;
- специальная операционная;
- очень точные приборы;
- высочайший профессионализм опытных врачей;
- новейшие эндоваскулярные методы.
Таблица. Результаты лечения 52 пациентов с аденомой простаты с помощью ЭАП.
| Показатели\сроки | Через 3 мес. | Через 6 мес. | Через 12 мес. | Через 24 мес. |
|---|---|---|---|---|
| Объем остаточной мочи(мл) | 158,2±0,028 | 143,0±0,0023 | 25,3±0,0020 | 26,3±0,0020 |
| Баллы по шкале IPSS | 6,2±0,051 | 4,0+0,014 | 3,6+0,011 | 3,9+0,011 |
| ПСА (общий/ свободный) (нг/мл) | 1,3±/0,03± 0,0036 | 1,08± /0,027 ± 0,0015 | 1,06± /0,022± 0,0015 | 1,09±/0,027 ± 0,0017 |
| Объем предстательной железы (см) | 83,4±8,3 | 54,29 ±5,37 | 52,07+5,37 | 53,07+5,38 |
| Объем узла (см 3 ) | 52,9±5,17 | 33,26±6,67 | 32,16±5,43 | 33,18±4,83 |

Данные показатели говорят о том, что у пациентов уже спустя 3-6 месяцев работа предстательной железы и мочеполовой системы в целом нормализуется, а спустя год-два и вовсе не остается следа от каких-либо патологий, связанных с этой областью.
Вызывает ли боль процесс ЭАП?
При данной процедуре не бывает боли. Из неприятных ощущений пациент может почувствовать лишь первый укол местного обезболивающего. А вот после ЭАП около 50% пациентов отмечают внизу живота и в области уретры тянущую боль либо резь. Этот дискомфорт обычно проходит за несколько часов, а быстро убрать его можно при помощи нестероидных противовоспалительных средств.
Вероятность рисков
Данная процедура — сравнительно новая методика. Но уже известно, что она очень безопасна. Из всех возможных осложнений при ЭАП чаще всего встречается гематома там, где была проведена артериальная пункция. И то этот риск, в принципе, можно и не считать. Мало того, что это осложнение развивается только у 5% пациентов, оно еще и проходит само дней за пятнадцать.
Поначалу, на заре разработки ЭАП, у пациентов изредка ненадолго нарушалось мочеиспускание, что выправлялось за день-другой при помощи катетеризации мочевого пузыря.
Благодаря нынешним технологиям данная методика сводит даже такие риски к минимуму. И потому пациенты обычно выписываются уже наутро.
Положительные стороны данной методики:
- почти полное отсутствие боли при реабилитации;
- быстрое восстановление способности к прежнему образу жизни;
- практически полное отсутствие риска каких-либо осложнений;
- госпитализация, равная всего суткам, причем в других странах процедура обычно и вовсе проходит на дому;
- отсутствие необходимости перевязок, обезболивания, интенсивного лечения, посторонней помощи.

Предварительные процедуры
Чтобы планово лечь в клинику на ЭАП, нужно сдать определенные анализы, а также пройти обследования. К ним относятся:
- общий анализ крови — не ранее, чем за две недели до ЭАП;
- биохимический анализ крови – при этом должны быть указаны уровни мочевины, АЛТ, АСТ, а также билирубина — не ранее, чем на две недели до операции;
- коагулограмма с указанием МНО, ПТИ, АПТВ – не ранее, чем за две недели до операции;
- анализы на RW, ВИЧ, пробы на гепатит В и С, не ранее, чем за 90 суток до операции;
- ЭКГ в 12 отведениях;
- флюорография — не ранее, чем за год до операции;
- анализ крови на ПСА. Если уровень повышен, то также консультация онкоуролога и данные биопсии;
- УЗИ простаты.

Отзывы
Ниже, для наглядности, приведены отзывы мужчин, переживших ЭАП.
«Постараюсь пересказать все вкратце. Сильно волновался после общения с коллегами, пережившими ТУР. Сам операцию пережил намного легче, чем опасался. Процедура оказалась быстрая, и от нее не осталось даже воспоминаний, кроме собственно здоровья. Десяти суток хватило, чтобы мне перестало требоваться вставать посреди ночи. Процесс опорожнения мочевого пузыря усилился и стал быстрым. Либидо тоже улучшилось, оно с 35 лет не было таким сильным».
«Пара первых недель была такая же, как у всех остальных. Вставания по ночам стали реже, а боли при мочеиспускании как не бывало. Моча выходит без усилий с моей стороны. Появилась возможность спокойно побыть у себя в кабинете. А через пару недель и вовсе произошло нечто немыслимое: у меня снова появилась эрекция по утрам, чего не случалось лет шесть. И вот, что мне в голову пришло: хоть я и старик, даже внуки есть, но, может быть, стоит вспомнить молодость?»

» У меня аденома развилась чуть больше, чем за год. Возможно, я ее просто не замечал, вот и не посещал докторов с достаточной регулярностью. Придя на УЗИ, выяснил, что простата уже достигла пары сотен миллилитров. У меня больное сердце, так что ТУР делать отказались. Как и лазеротерапию. Ни в одном медцентре, даже заграничном, мне не могли ничем помочь. То были мучительные полгода: каждую ночь раз десять ходил в туалет, а едва выйдя из дому, сразу хотел писать. И не выйти с близкими мне людьми. А как сделал ЭАП — так все как рукой сняло буквально за пару недель! Болей как не бывало. Ночные вставания ушли в прошлое. А месяца хватило, чтобы практически забыть о процедуре и аденоме простаты».
Реабилитация
После ЭАП аденома уменьшается на 50-80%. Простата — на 40-50%. Данные показатели позволяют без больших затрат времени вернуть процесс опорожнения мочевого пузыря в норму.
Важно! Процедура приносит пользу спустя буквально считанные дни. Частота и длительность походов в туалет становятся намного меньше, уходят в прошлое боли в уретре, а также остальные признаки аденомы простаты.

Для предотвращения повторного возникновения заболевания пациент должен следовать определенным рекомендациям:
- слежение за уровнем ПСА, регулярные визиты к урологу для осмотров;
- правильное питание — избегание жирной и насыщенной углеводами пищи;
- избегание употребления спиртного, в особенности пива, в котором очень много фитоэстрогенов;
- отказ от табакокурения;
- по возможности избегание приема медикаментов, основанных на гормонах, поскольку изменения в гормональном фоне могут спровоцировать рецидив аденомы простаты;
- ведение активного образа жизни, что особо важно при сидячей работе. Следует регулярно прогуливаться на свежем воздухе, плавать, а также бегать трусцой.
Важно! Стоит также помнить, что ингибиторы 5-альфа-редуктазы, а также альфа-1-адреноблокаторы вредны для потенции. Также они понижают качество спермы.
Для профилактики рекомендуется применять биодобавки. Это безопасные средства, которые можно использовать и после операции. Наилучшая в данном случае из них — урологический пластырь ZB Prostatic Navel Plasters, производимый в Китае.
Чтобы не ошибиться, выбирая клинику, следует обращать внимание на многое:
- цена диагностики (сдача всех анализов, обследования, консультация);
- цена операции;
- отзывы пациентов о больнице и специалистах.
Стоимость такой операции в российских клиниках варьируется от 50 до 150 тысяч рублей. В нее включены расходы на лекарства, нахождение в больнице и непосредственно сама эмболизация.
Заключение
Итак, ЭАП представляет собой самую лучшую по всем показателям методику терапии доброкачественной гиперплазии простаты. А то, насколько она хороша, показывают результаты масштабных исследований, проведенных в различных странах.
Видео — Проведение процедуры
Источник prostatit-doc.ru
В зрелом возрасте практически каждый мужчина сталкивается с различными урологическими заболеваниями и патологиями предстательной железы. Около половины представителей сильного пола в возрасте старше 50 лет обращаются к врачу-урологу с жалобами, характерными для аденомы простаты – доброкачественной опухоли предстательной железы. Многие из них даже не представляют всю серьезность этой патологии, ведь аденома простаты с возрастом может не только прогрессировать и увеличиваться в размерах, но и принимать злокачественный характер.
Медикаментозное лечение этого недуга часто не приносит желаемого эффекта и лишь на некоторое время приостанавливает развитие аденомы предстательной железы. Поэтому в данном случае врачи настоятельно рекомендуют больным использовать более результативные методы терапии, которые подразумевают хирургическое вмешательство. В настоящее время, благодаря развитию медицинской науки и техники, вместо традиционных полостных операций все чаще используют более современные – малоинвазивные методики лечения. И эмболизация аденомы простаты является прекрасным примером инновационных методов терапии данного заболевания.
Почему лечение аденомы предстательной железы традиционными способами малоэффективно?

На сегодняшний день существует великое множество различных методов лечения доброкачественной гиперплазии предстательной железы. В том случае, когда болезнь диагностировали на раннем этапе ее развития, пациенту могут назначить прием определенных лекарственных препаратов. Но при серьезном увеличении аденомы простаты такая терапия не эффективна. В подобной ситуации больному необходимо срочное хирургическое вмешательство.
Трансуретральная резекция предстательной железы и простатэктомия являются стандартными методиками лечения данной патологии. Проведение подобных операций зависит от состояния здоровья больного и размеров простаты. Следует отметить, что такие методы лечения аденомы предстательной железы имеют не только высокую эффективность, но и некоторые недостатки, а именно:
- нарушается сексуальная функция организма;
- возрастает риск развития серьезных осложнений;
- оперативное вмешательство приводит к тяжелой травматизации пациента;
- использование анестезии может привести к возникновению серьезных последствий для организма;
- существует множество других противопоказаний.
Понятно, что большинство пациентов просто вынуждены искать более рациональные методы лечения заболевания в том случае, когда медикаментозная терапия не помогает, а традиционная хирургическая операция приводит к развитию большого количества осложнений. Ситуация может быть еще сложнее, если аденома простаты сопровождается ярко выраженной симптоматикой или сопутствующими заболеваниями – сахарным диабетом, нарушением гемостаза, патологиями сердечно-сосудистой системы.
Состояние больного в таком случае можно улучшить, установив специальную трубку-дренаж, с помощью которой моча будет выводиться из мочевого пузыря. Данное мероприятие проводится с целью нормализации процесса мочеиспускания и повышения качества жизни пациента, но основную проблему оно не решает. Именно по этой причине в настоящее время ученые всего мира занимаются разработкой альтернативных методов лечения аденомы простаты.
Традиционные методы лечения аденомы предстательной железы
Общепринятые способы терапии данного заболевания включают:
- Медикаментозное лечение.
- Хирургическое вмешательство.
Медикаментозное лечение
Целью данной методики является замедление роста тканевых структур предстательной железы, уменьшение ее объема и нормализация процесса мочеиспускания. Для этого применяют следующие лекарственные средства:
- препараты на основе растительного сырья;
- ингибиторы 5-альфа-редуктазы – они воздействуют на гормональный фон организма мужчины и уменьшают разрастание тканей простаты;
- альфа-блокаторы – влияют на тонус мышечного аппарата мочеиспускательного канала и простаты, вследствие чего существенно облегчают мочеиспускание.
Хирургическое вмешательство — подразумевает лечение аденомы простаты хирургическим путем. Этот метод используется только на поздней стадии развития доброкачественной гиперплазии предстательной железы, и включает два основных вида операционных вмешательств – трансуретральную резекцию и простатэктомию.
Трансуретральная резекция аденомы простаты – предполагает удаление тканей предстательной железы с помощью специального медицинского инструмента – резектоскопа, который вводится в мочеиспускательный канал больного. Данную операцию можно отнести к эндоскопическому типу, поэтому риск появления осложнений в этом случае намного меньше, чем при «открытом» хирургическом вмешательстве.
Простатэктомия – это удаление тканей простаты «открытым» методом. Такой способ лечения данного заболевания отличается от других развитием большого количества осложнений и довольно длительным реабилитационным периодом.
Как изменился подход к лечению аденомы простаты в наши дни?
Эмболизация артерий простаты – эта методика лечения аденомы предстательной железы хоть и появилась не так давно, но уже активно применяется в более развитых странах мира. Ее часто используют в том случае, когда медикаментозная терапия не дает желаемого результата, заболевание имеет ярко выраженную симптоматику, а объем пораженного органа превышает 60 см 3 .
Данное вмешательство является плановой процедурой, позволяющей пациенту обратить внимание на некоторые нюансы техники ее проведения, пройти соответствующую подготовку к операции, проконсультироваться по этому поводу с эндоваскулярным хирургом и урологом. И хоть эмболизация аденомы простаты, в сущности, является сравнительно новой методикой лечения данной патологии – она уже прекрасно зарекомендовала себя на практике не только за рубежом, но и в нашей стране.
Кто выполняет процедуру эмболизации аденомы простаты?
В проведении данной операции участвует эндоваскулярный хирург и уролог. Для принятия решения о выполнении эмболизации артерий предстательной железы созывается консилиум врачей. Специалисты обсуждают необходимость такого вмешательства в индивидуальном порядке для каждого больного, направленного на эмболизацию. Коллегиальное обсуждение проводится в обязательном порядке, ведь лечением пациента в данной ситуации занимаются два врача разных специализаций. Также при принятии данного решения, специалисты должны учитывать мнение самого больного, его пожелания и предпочтения. Вот почему так важно узнать у врачей всю интересующую вас информацию о проведении такой операции – чтобы принятое вами решение было взвешенным, независимым и осознанным.
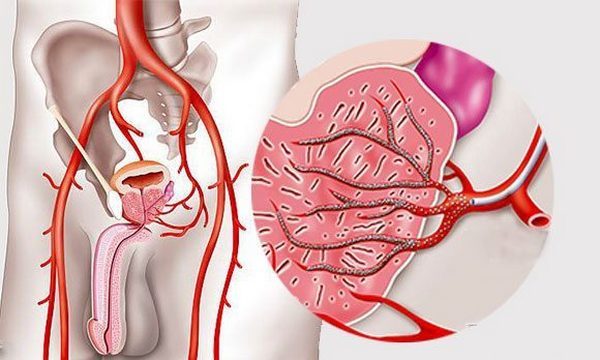
Эмболизация артерий простаты – что это за процедура?

Данная операция, по сути, является малоинвазивным хирургическим вмешательством в работу железы. Цель такой методики лечения – блокировка или закупорка (эмболизация) артериальных сосудов, снабжающих аденому простаты кровью. Эмболизация артерий предстательной железы позволяет врачам добиться уменьшения размеров данного органа. Чтобы повысить эффективность процедуры, ее следует проводить в специально оборудованном помещении, которое называется рентгеноперационная. В ней располагается ангиографический комплекс – это перечень аппаратов, позволяющих эндоваскулярному хирургу получать точное изображение мельчайших сосудов больного.
Операционное вмешательство осуществляет именно хирург, но никак не уролог. Это вызвано тем, что специалисту приходится работать с мельчайшими сосудами (диаметром менее 1 мм) и координировать свои движения при работе с рентгенографической аппаратурой.
Подготовка пациента к процедуре эмболизации артерий
Проведение данной операции требует тщательного диагностического обследования больного. В обязательном порядке мужчине назначается сдача общих клинических анализов (крови, кала, мочи, крови на сахар), исследование состояния сердечно-сосудистой системы (УЗИ сосудов нижних конечностей, ЭКГ), а также ректальное пальцевое обследование предстательной железы и УЗИ простаты. При подозрении на злокачественное заболевание данного органа, пациенту измеряют уровень простатического агента (ПСА) и выполняют биопсию тканей предстательной железы. Больной обязательно сдает пробу на чувствительность организма к анестезирующим препаратам.
Накануне операционного вмешательства вечером, и утром в день его проведения, пациенту запрещают употреблять какую-либо пищу кроме воды, которую разрешается принимать в любом количестве. Перед выполнением данной процедуры больному очищают кишечник с помощью клизмы, бреют паховую область и переднюю часть бедер.
Эмболизация аденомы простаты требует назначения премедикации:
- Антибактериальные препараты – используются для профилактики различных осложнений инфекционного характера.
- Седативные лекарства – применяются с целью снижения нервного перенапряжения и стрессовых ощущений у больного непосредственно перед эмболизацией артерий.
- Симптоматическая терапия – выполняется в случае появления каких-либо нарушений в ходе операции.
Также непосредственно до проведения эмболизации артерий предстательной железы, пациенту устанавливают гибкий мочевой катетер, для обеспечения оттока мочи из мочевого пузыря во время хирургического вмешательства. Мужчину укладывают на спину, после чего надевают на него специальные аппараты, которые позволяют врачу контролировать жизненные показатели больного во время операции. Пациента вводят в наркоз и обезболивают необходимую область местными анестетиками. Если же эмболизация артерий простаты выполняется в более пожилом возрасте, мужчине устанавливают специальную систему для подачи кислорода.
Как проводится оперативное вмешательство?

Эмболизация артерий простаты выполняется через небольшое отверстие, которое делает врач в паховой области. Специальный катетер вводят в крупный артериальный сосуд, после чего его направляют в более мелкие артерии предстательной железы. Когда катетер находится в артериальном сосуде, питающем аденому, хирург закупоривает артерию с помощью эмболов – крошечных частиц, которые вводятся через катетер. Именно эмболы создают препятствие, которое нарушает нормальный кровоток пораженного органа. После этого эмболизацию артерий предстательной железы повторяют и с другой стороны. Таким образом, кровоснабжение данного органа блокируется сразу с обеих сторон. Процедура эмболизации обычно занимает 1-4 часа, длительность этой операции зависит от размеров пораженного органа.
Вследствие оперативного хирургического вмешательства происходит существенное уменьшение притока крови к железе с обеих сторон, а участки простаты, в которые попали эмболы, отмирают и некротизируются. Так как полностью препятствовать притоку крови в этот орган невозможно, предстательная железа не погибает полностью. Некроз некоторых ее участков приводит к постепенному размягчению простаты, вследствие чего уменьшается ее давление на мочевыводящую систему больного и процесс мочеиспускания нормализуется.
По истечении некоторого времени (3-4 месяца), отмершая ткань простаты заменяется соединительной или рубцовой. Через 6 месяцев размер железы значительно снижается – в среднем на 20-40%, что в свою очередь способствует улучшению качества и уменьшению количества мочеиспусканий.
Эмболизация артерий простаты сравнительно легко переносится больными. В проведении общей анестезии в данном случае нет необходимости, ведь сама операция практически безболезненная. Ощущение дискомфорта после такого хирургического вмешательства пациенты связывают, прежде всего, с тем, что им приходится лежать на спине на протяжении всего времени выполнения данной процедуры.
Результаты операции

Больного выписывают через 3-4 часа после завершения хирургического вмешательства. На протяжении 10 дней пациент проходит антибактериальную и противовоспалительную терапию, которая снижает риск развития послеоперационных осложнений. В первые сутки после выполнения данной процедуры, мужчина может ощущать легкий дискомфорт и небольшое давление в области паха. В случае острой задержки мочеиспускания, катетер из мочевого канала больного удаляют спустя 24-48 часов после операции. На протяжении 3-4 часов врачи оставляют пациента в амбулаторном отделении больницы, для того, чтобы удостоверится в нормализации процесса мочеиспускания при отсутствии катетера.
Эмболизация артерий простаты считается успешной в том случае, когда достигается блокировка кровоснабжения хотя бы одной артерии данного органа. Такой результат наблюдается довольно часто – практически в 95% всех случаев.
Эффективность такого лечения и улучшение состояния больного достигается в течение 2-3 суток после операции. Пациенту назначается проведение ультразвукового и клинического обследования по истечении 1-3-6 месяцев после процедуры эмболизации. Только в 10% случаев симптомы заболевания возвращаются вновь, и больному назначается повторное операционное вмешательство.
Возможные осложнения
Эмболизация артерий простаты – сравнительно безопасная методика лечения аденомы предстательной железы. Данная операция имеет не только высокую эффективность, но и наименьшее число осложнений. К возможным последствиям, возникающим после такого вмешательства можно отнести:
- гематурию (наличие крови в моче);
- гемоспермию (кровь в семенной жидкости);
- гематому в области прокола – пункции.
Такие осложнения нечасто появляются после операции и практически всегда исчезают в течение определенного периода времени. Никогда данная процедура не вызывала развитие таких серьезных последствий как кровотечение, сексуальная дисфункция, нарушение процесса мочеиспускания. Поэтому на данный момент эмболизация артерий простаты по праву является одним из самых популярных и эффективных методов лечения доброкачественной гиперплазии предстательной железы.
Источник prourologia.ru



