Как уже было отмечено, рак простаты – одно из наиболее частых злокачественных заболеваний среди мужчин в пожилом возрасте (к примеру, в США оно встречается у каждого шестого мужчины). Итак, чем Вы старше, тем выше риск развития рака простаты. Это, кстати, справедливо для большинства злокачественных заболеваний (например, рак молочной железы у женщин). Хотя рак простаты диагностируется лишь у 1 из 10000 мужчин в возрасте моложе 40 лет, среди лиц 40 – 59 лет это заболевание встречается уже у каждого из 38 мужчин, а к 60 – 69 годам – у каждого из 15 мужчин. Фактически же, более 60 % мужчин, страдающих раком простаты. старше 65 лет.
Для того, чтобы понять, с чем же связано повышение риска развития рака простаты, важно знать, какие факторы не связаны с повышением этого риска, то есть знать «нерисковые» факторы.
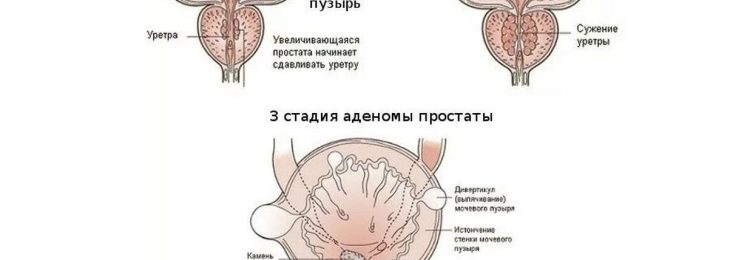
Наиболее частым из таких «факторов» являются доброкачественные заболевания простаты. Хотя аденома простаты и простатит могут вызывать схожие симптомы с раком простаты, доказательств того, что эти состояния повышают риск развития рака, нет.
Аденома простаты является нераковым заболеванием. Оно связано с доброкачественным разрастанием фибромышечной ткани простаты (что отличает его от рака, когда происходит разрастание эпителиальной ткани органа). При этом разрастающиеся ткани сдавливают мочеиспускательный канал, вернее ту его часть, которая проходит через толщу простаты. В результате возникает затруднение при мочеиспускании, иногда боли.
Простатит – это воспалительное заболевание простаты, при котором основную роль играет инфекция, а также нарушение кровообращения в простате (в виде застоя крови в ней). Основными проявлениями простатита являются боли при мочеиспускании, а также его затруднение, лихорадка, жжение при мочеиспускании. Исследователи доказали, что наличие простатита (как острого, так и хронического) не связано с повышенным риском рака простаты.
Существует мнение, что повышенная сексуальная активность или частая эякуляция связана с повышением риска развития рака простаты. Однако это вовсе не так. Фактически же, доказано, что повышенная сексуальная активность как раз таки снижает риск развития рака простаты.
Высокий уровень кальция и риск рака простаты
Согласно новым данным, у мужчин, ежесуточный рацион которых содержит более 2000 мг кальция, отмечается более высокий риск развития рака простаты.
Как отмечает доктор Панагиота Н. Митоу из Национального института рака, есть предположение, что употребление в пищу большого количества молочных продуктов, а вместе с ними и кальция способно повышать риск рака простаты. В дальнейшем исследовании ученые применили данные исследования токоферола и бета-каротина. В этом исследовании был проведен анализ 29133 курящих мужчин из Финляндии в возрасте 50-69 лет, где они заполняли вопросники касательно диеты.
За 17 лет контрольного периода было выявлено 1267 случаев рака простаты, как отмечают исследователи, им удалось найти тесную взаимосвязь между содержанием кальция в рационе и высоким риском рака простаты. В итоге они пришли к выводу, что при содержании кальция в ежедневном рационе до 2000 мг, риск рака простаты возрастает на 63 %.
Кроме того, такая же положительная взаимосвязь была обнаружена между раком простаты и количеством употребляемых молочных продуктов, но после устранения кальция она исчезала.
Профилактика риска рака простаты
Конечной целью профилактики риска рака простаты является предотвращение развития этого заболевания. К сожалению, несмотря на прогресс в медицине за последние 15 лет, данная цель пока что еще не достигнута. Ученые определили как генетические факторы риска, так и факторы окружающей среды, влияющие на риск рака простаты. Однако, несмотря на это данные факторы еще не имеют столь ценного значения в профилактике риска рака простаты.
Однако ученым удалось получить успехи в разработке препаратов, способствующих профилактике рака простаты. Исследования таких препаратов, как финастерид и дутастерид, которые применяются в лечении аденомы простаты, показали, что они могут в какой-то степени снижать риск развития рака простаты. В настоящее время эти исследования еще продолжаются.
В то же время, определенной степени снижения риска рака простаты можно достичь путем соблюдения определенной диеты и изменения образа жизни.
Источник therapycancer.ru
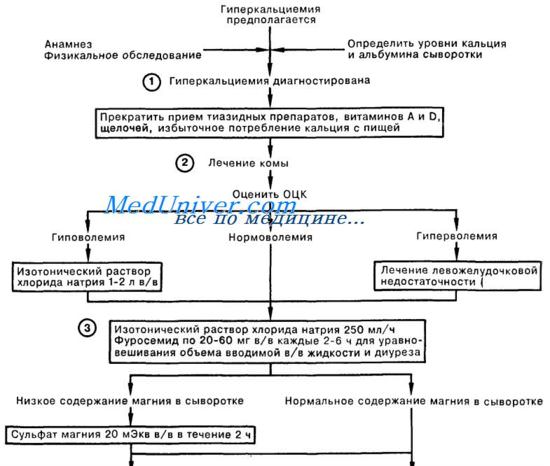
Повышенный уровень кальция в плазме часто сопровождает рак. В госпитале к самым общим зловредным причинам гиперкальциемии относится рак бронхов, молочной железы и почек вместе с множественной миеломой. Угрожающая жизни гиперкальциемия обычно возникает из-за рака. Небольшие отклонения в концентрации кальция в плазме (до 2,8 ммоль/л) обычно не ассоциируются с какими-либо симптомами.
Как только концентрация кальция в плазме увеличивается, у пациентов появляются потеря аппетита, тошнота, абдоминальная боль, запор и усталость. Могут возникнуть мышечная слабость, полиурия и полидипсия. Иногда с увеличивающейся гиперкальциемией происходит серьезная дегидратация, потеря сознания и в конечном итоге кома.
Костные метастазы — наиболее частые причины гиперкальциемии при раке. Большинство пациентов с серьезной гиперкальциемией имеют метастазы, доказуемые при радиографии или при сканировании кости. Аспирация костного мозга может показать наличие опухоли.
Даже если метастазы не обнаруживаются при анализе, они обычно быстро становятся видимыми. Метастазы в кости стимулируют активность остеобластов локальным выделением белка, родственного паратиреоидному гормону (РТНгР).
К маркерам костной резорбции относятся трансформирующий ростовой фактор (TGF-a, TGF-P), эпидермальный ростовой фактор и IL-1 (а- и b-формы). Эти факторы действуют не только локально, вызывая костную резорбцию, но также могут в случае рака груди вызывать дальнейшее высвобождение РТНгР из опухолевых клеток.
Кроме прямого лизиса кости метастазами рак может вызывать гиперкальциемию удаленно, гуморальными механизмами — синдром гуморальной паранеопластической гиперкальциемии (ННМ). Синдром происходит в основном из-за циркуляции РТНгР, высвобождающегося из клеток опухоли, но другие цитокины тоже могут частично влиять, особенно при лимфоме и миеломе. Этот белок обладает близкой гомологией с РТН в первых 13 аминокислотах, но различается в остальных.
Скорее всего, альтернативные сплайс-варианты mRNA приводят к двум или более различным белкам. В большей части сквамозных карцином экспрессируется этот белок (есть у пациента гиперкальциемия или нет). С увеличением костной реабсорбции кальция его метаболические эффекты схожи с РТН.
Гиперкальциемия при раке может быть медицинским неотложным состоянием, особенно у пожилых и у пациентов с ми-еломой. Возросший уровень кальция в плазме может сопровождаться уремией, которая из-за потери воды и солей в результате действия кальция на дистальные почечные канальцы приводит к отсутствию реакции на антидиуретический гормон. Гиперкальциемию может также сопровождать гипокалиемия, развивающаяся частично из-за почечной потери калия.
У пожилых пациентов и пациентов с ухудшенной почечной функцией, не способных сопротивляться эффектам возросшей концентрации кальция в плазме, может быстро развиться угрожающая жизни почечная недостаточность. Такая ситуация особенно характерна при миеломе, поскольку присутствуют другие причины почечной недостаточности.
При серьезной гиперкациемии начальным лечением назначается замещение солей и воды с использованием изотонического раствора соли. В первые 24 ч потребуется 4—8 л. Этого бывает достаточно для снижения уровня кальция до нормального. За пожилыми пациентами надо внимательно следить, чтобы не перегрузить их жидкостями.
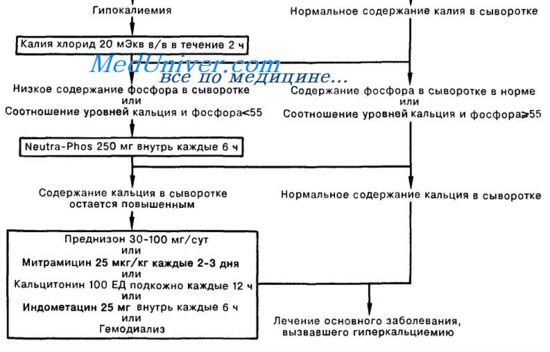
Если концентрация кальция в плазме не начинает спадать в течение 24 ч, дается перорально преднизолон (30-60 мг/день) или внутривенно гидрокортизон (50-100 мг каждые 6 ч), которые часто снижают кальций, но не у всех пациентов. Фруземид вызывает кальциурию, он должен приниматься осторожно с заменой объема во избежание дальнейшей потери воды и солей.
Бисфосфонаты уменьшают концентрацию кальция в сыворотке ингибированием костной резорбции и эффективны против гиперкальциемии, вызванной метастазами или PTHrp. Памидронат эффективен у 90% пациентов. Довольно часто его дают каждые два часа инфузионно в дозе 60-90 мг. Прием можно повторять каждые 2-3 недели. Бисфосфонаты вызывают жар и раздражение кожи, предпочтительно использовать их после регидратации, так как может произойти временное ухудшение работы почек.
Этидронат выглядит довольно менее эффективным — он обычно дается в виде трех вливаний по 7,5 мг/кг. Клодронат в дозе пяти вливаний по 300 мг ежедневно возвращает кальций к нормальному уровню в 90% случаев. Можно принимать клодронат перорально (1600 мг/день), но он вызывает желудочно-кишечные расстройства.
Митрамицин практически повсеместно был заменен бисфосфонатами. Обычная доза составляет 15-25 мг/день, разовая инфузия как правило вызывает падение кальция в плазме после 24-48 ч. Случается, что необходимо использовать митрамицин два или три последующих дня. Это приводит к риску развития тромбоцитопении.
Внутривенная или пероральная фосфатная терапия нечасто бывает необходима для контроля уровня кальция в плазме, но фосфатные вливания (обычно при уровне кальция в сыворотке 4 ммоль/л и больше) могут быть полезны для пациентов с камнями в почках.
Кальцитонин вызывает более быстрое падение уровня кальция в плазме, но его эффект непостоянный и использование ограничено пациентами с серьезной острой гиперкальциемией. Обычная доза составляет 2-4 МЕ/кг лососевого кальцитонина подкожно каждые 12 ч, или 1-2 МЕ/кг внутривенными вливаниями каждые 6 ч.
Хотя обычно не сложно установить диагноз того, что вызывает паранеопластическую гиперкальциемию, диагностические проблемы могут произойти, когда гиперпаратироидизм является альтернативным диагнозом у раковых больных, не обладающих признаками диссеминации рака.
Супрессивный тест с дексаметазоном не уменьшит уровня кальция в плазме при гиперпаратироидизме, но 75% раковых больных показывают его падение после 10 дней приема гидрокортизона. Если все еще имеются серьезные сомнения, следует помнить, повышение паратгормона в плазме найдено у 80% больных с первичным гиперпаратироидизмом, но не у пациентов с раком.
Источник meduniver.com
Диета при раке предстательно железы 2 и 3 степени

Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день.
Рак простаты, еще называют рак предстательной железы, представляет собой опухоль злокачественного характера. В основном она развивается у пациентов в возрасте от 45 лет и старше. Чтобы избежать такого заболевание рекомендуется регулярно проходить профилактические обследования. В большинстве случаев онкология развивается не слишком быстро. При данном отклонении и патологии рекомендуется придерживаться правильного питания и диеты, которая неоднородна. Сама диета может корректироваться в зависимости от стадии.
Питание при раке простаты
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При онкологии необходимо уделять особое внимание питанию, от которого будет зависеть общее самочувствие пациента.
Диета при раке предстательной железы любой стадии и степени сложности рекомендует включить в свой рацион такие продукты питания:
- Молочные продукты, если у пациента не наблюдается расстройство желудка и кишечника.
- Творог домашнего приготовления.
- Мясо и рыба, желательно нежирных сортов, приготовленное на пару или вареное.
- Фрукты, овощи, зелень.
- Яйца, если нет противопоказаний.

Если у пациента наблюдается диарея, то рекомендуется пить отвары из черемухи, дубовой коры, сок граната или отвар из гранатовых корок. Для закрепления желудка нужно есть постную рисовую кашу, а для снижения тошноты принимать капли мяты. Из-за нарушенных вкусовых качеств в питание должны присутствовать супы и жидкие каши, приготовленные или перемыленные в кашеобразное состояние.
Желательно чтобы диета включала зародыши растений – кукурузы, пшеницы и овса.
Меню пациента больного с раком простаты любой степени и стадии, должно содержать такие продукты необходимые для поддержания нормального состояния:
- Крупа гречневая.
- Фрукты и овощи, спелые ягоды.
- Морепродукты, рыбные продукты и из постного мяса.
- Печень говяжья.
- Ржаной хлеб, а также из цельных злаков.
Также во время диеты необходимо придерживаться следующих необходимых правил:

- В ежедневном рационе должна присутствовать морская рыба, желательно холодноводная. Приготовление должно осуществляться либо на пару, либо в духовке. Также можно приготовить на гриле, но не пережаривать или сварить.
- Нельзя есть животные жиры. Желательно полностью исключить или свести к минимуму красное мясо.
- Больному с раком простаты не рекомендуется употреблять печеные и жареные продукты, а также продукты, в основу которых заложен маргарин.
- Питание в большей степени должно состоять из фруктов, ягод и овощей. Диета при раке предстательной железы должна включать орехи, красные и зеленые фрукты, которые содержат мощные противораковые элементы.
- При онкологии рекомендуется увеличить потребление продуктов, которые богаты на витамин С.
- Нельзя есть продукты, которые содержат цинк.
- Ежедневно принимать комплекс витаминов и фолиевую кислоту.
- Необходимо исключить продукты, которые содержат большое количество кальция.
- Рекомендуется ежедневно есть капусту.
- Употреблять вино, сок из красного винограда.
- Исключить из рациона соленья.
- Регулярно пить зеленый чай.
- Во время приготовления использовать только масло оливок, исключить мало льна.
- Есть больше помидоров.
- Ежедневно принимать селен и витамин Е. Дозировка корректируется специалистом.
0 из 7 заданий окончено
Диета при раке предстательной железы при воздействии лучевой терапии, химиотерапии, гормонотерапии
Обязательно пациент сдает анализы мочи и крови и находится под наблюдением врача.
В период лучевой терапии питание больного с раком простаты должно исключать такие продукты:

- Продукты с большим содержанием белка.
- Булочные и хлебобулочные изделия.
- Консервацию и соленья.
- Острое, соленое, жирное.
- Острые, кислые овощи и зелень.
- Грибы.
- Жирные мясные и рыбные продукты.
- Алкогольные напитки.
- Сахар.
В это время рекомендуется повысить в своем рационе употребление:
- Минеральная вода, по рекомендации врача.
- Соки, нераздражающие мочеполовую систему.
- Цельнозерновые крупы.
- Чаи на основе трав.
Что касается правильного и ограниченного питания при онкологии предстательной железы в период гормонотерапии, рекомендуется специалистами исключить или свести к минимуму жареные, соленые и острые продукты питания.

Если у пациента в анализах присутствует завышенный показатель уровення кальция, то диета исключает такие продукты: свеклу, желтки яиц, творог и сыр. Во все остальное время диета такая же, как при любых видах и степени онкологии.
Диета при раке простаты во время химиотерапии основывается на тщательном подборе продуктов. В этот период пациент может чувствовать отвращение к продуктам питания, тошноту, рвоту, наблюдается расстройство желудка и кишечника. Нарушается восприятие вкусов и ароматов.
При раке простаты в этот промежуток времени лечения рекомендуется пациенту пить кислые напитки, есть закуски несильно жирные, мед, фрукты и молочные коктейли.
Больному необходимо употреблять больше белковых продуктов и пить как можно больше жидкости, желательно морсы и соки.

Правильное питание при раке простаты 3 степени играет большую роль. Правильная диета способствует повышению сил у пациента, вдобавок ускоряет процесс выздоровления.
Также стоит понимать, что пациент, который не желает столкнуться с такой проблемой или с другим заболеванием, должен всегда придерживаться диет и уделять должное внимание своему рациону, который должен быть сбалансированным и содержать все необходимые витамины, микроэлементы и минералы.
Обязательно перед тем, как начать правильно питаться, необходимо проконсультироваться со специалистом. Если состояние ухудшилось, не стоит самостоятельно корректировать питание, а нужно обратиться к врачу, который подкорректирует диету под вас.
0 из 13 заданий окончено
Лучевую терапию называют радиотерапией. Ее целью в данном случае является уничтожение раковых (поврежденных) клеток посредством воздействия мощных рентгеновских лучей. Врачи при этом стремятся сохранить и здоровые ткани. Полный терапевтический курс длится порядка семи недель. В целом проводят от двадцати до сорока сессий. Количество проводимых процедур зависит от состояния пациента. Длительность сессии — до пяти минут. Линейный ускоритель, то есть аппарат, используемый для облучения простаты, концентрирует рентгеновские лучи, направляет их на простату, разрушая патогенные клетки и прекращая их деление. Причем раковые клетки больше подвергаются радиационному воздействию. Это дает возможность сохранить некоторые здоровые ткани.
В отделе радиологии расположено специальное оборудование, а также программное обеспечение для трехмерного моделирования простаты, ее точной локализации, размера, формы. Это позволяет при радиоактивном облучении затронуть минимум здоровых тканей. При облучении пациента размещают на специальном столе. Линейный ускоритель двигается вокруг него, оказывая воздействие непосредственно на простату. Такой подход дает возможность прекратить рост опухоли, смягчить болевые ощущения при раковом заболевании.
Значения ПСА при раке простаты и после лечения
Значения ПСА при раке простаты серьезно отличаются от нормы. Регулярно проводимый тест на уровень ПСА дает возможность вовремя заметить заболевание, которое на ранних стадиях часто протекает бессимптомно.
Значения ПСА при диагностике рака предстательной железы
Простатический специфический антиген – это белок, который производят клетки предстательной железы. Причем производится он как нормальными, так и опухолевыми клетками. В основном этот вид антигенов содержится в сперме и секрете, который выделяет предстательная железа, но небольшое его количество попадает и в кровь.
Простатоспецифический антиген в крови находится в трех видах, один из них называется свободным, два других – связанными. Анализ крови показывает уровень свободного и общего ПСА (под общим понимается значение свободного и связанного вместе). О риске рака простаты сигнализирует значение общего ПСА выше 10 нг/мл либо ситуация, когда отношение свободного к общему составляет менее 15%.
Уровень ПСА в сыворотке крови измеряется в количестве нанограммов на 1 миллилитр (нг/мл).
Нормальные показатели ПСА по возрастным группам:
- 40-49 лет – 2,5 нг/мл;
- 50-59 лет – 3,5 нг/мл;
- 60-69 лет – 4,5 нг/мл;
- более 70 лет – 6,5 нг/мл.
С возрастом уровень ПСА повышается, т. к. предстательная железа увеличивается в объеме. Поэтому при диагностике используют еще и соотношение уровня ПСА к объему простаты – норма для этого показателя находится в границах до 0,15 нг/мл/см³. Низкий уровень ПСА у мужчин в возрасте старше 55 лет – это хороший признак, который говорит об отсутствии злокачественной опухоли.
Другим важным значением считается скорость изменения ПСА в течение времени. На развитие ракового процесса указывает повышение уровня антигена более чем на 0,75 нг/мл/год. Этот показатель позволяет отличить злокачественную опухоль от доброкачественной аденомы простаты, при которой скорость роста ПСА намного медленнее.
Очень высокие уровни значений ПСА (50-100 нг/мл) почти со 100% достоверностью свидетельствуют о наличии опухоли и метастазов.
Нельзя поставить диагноз рак, основываясь только на результате анализа крови, т. к. ПСА повышается и при доброкачественных опухолях, а также после некоторых процедур (массаж простаты, УЗИ или биопсия простаты и др.) При высоких значениях антигена пациента направляют на дополнительные исследования, такие как пальпация простаты, МРТ, биопсия, УЗИ, рентген, анализ мочи на опухолевые маркеры. Окончательный диагноз может поставить только врач-онколог. Как показывает статистика, только у 30% мужчин с повышенным содержанием антигена обнаруживается злокачественный раковый процесс.
Значения ПСА при различных стадиях рака предстательной железы
Стадии рака простаты и уровень ПСА имеют довольно четкую связь между собой, вот почему анализ на этот маркер так важен. По современной классификации Джюит-Уайтмор, стадии рака простаты делятся на 4 группы: А, В, С и D.
Первая стадия (А) – начальная, при ней заболевание не имеет выраженных симптомов. Уровень ПСА при раке предстательной железы на этой стадии составляет 10 нг/мл и меньше.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вторая стадия (В) характеризуется уровнем содержания в крови простатспецифического антигена от 10 до 20 нг/мл. В этом случае опухоль можно обнаружить при помощи ультразвукового исследования.
При третьей стадии (С) опухоль прорастает за пределы простаты. Показатели ПСА в таких случаях могут быть больше 20 нг/мл.
На четвертой стадии (D) выявляются метастазы в лимфоузлах или других внутренних органах (печени, костях). Показатель ПСА при раке простаты 4 стадии может колебаться от 20 нг/мл до 50 нг/мл, а в отдельных случаях может превышать 100 нг/мл.
Зная эти цифры, можно ответить на вопрос о том, какое ПСА при раке простаты указывает на неблагоприятный исход. При значениях, характерных для 4 стадии, прогноз неблагоприятен. И наоборот, при значениях до 20 нг/мл вероятность успешного излечения весьма велика.
Методы лечения рака предстательной железы
Методы лечения рака предстательной железы зависят от стадии заболевания, локализации опухоли и наличия или отсутствия метастазов.
При 1 и 2 стадии болезни, когда опухоль сосредоточена в простате и нет метастазов, прогноз для пациента благоприятен. В 90% случаев удается добиться полного излечения.
Основные методы лечения, применяемые на первых стадиях, это:
- хирургическое удаление простаты (простатэктомия);
- метод лучевой терапии рака простаты;
- воздействие на опухоль ультразвуком высокой интенсивности.
Для пациентов пожилого возраста предпочтительнее лучевая терапия. Молодым мужчинам обычно делают простатэктомию. У больных старше 60 лет рак на первой стадии просто наблюдают, т.к. по статистике он не является основной причиной смертности в этой возрастной группе.
Но наука не стоит на месте. Из инновационных способов лечения можно отметить недавно разработанный учеными метод удаления опухоли с помощью глубоководных бактерий, активизирующихся при попадании на них лазерных лучей. А также разработанный израильскими врачами препарат TOOKAD. Он вводится в опухоль и затем под воздействием лазера разрушает сосуды, которые ее питают. Эти методы позволяют удалить опухоль быстро и безболезненно, но они могут применяться только на ранних стадиях.
В процессе лечения необходимо отслеживать уровень простатспецифического антигена, чтобы удостовериться в эффективности выбранного метода. Например, ПСА после операции должен резко понизиться. Норма ПСА после удаления рака простаты – 0,2 нг/мл и ниже. Если вместо операции была проведена лучевая терапия, то его показатели могут снижаться медленнее. Хорошим значением ПСА после лучевой терапии считается уровень в 1 нг/мл и ниже. Если после лечения уровень ПСА увеличивается, значит, заболевание возвращается.
Для 3 и 4 стадий применяются следующие методы терапии:
- лучевая терапия в сочетании с гормональными препаратами;
- медикаментозная (обратимая) кастрация;
- хирургическая (необратимая) кастрация.
Полного излечения на поздних стадиях добиться, как правило, невозможно. Но с помощью терапии можно продлить жизнь пациента. Гормональная терапия позволяет замедлить рост опухоли и прогрессирование метастатического процесса, снижает риск развития осложнений и облегчает общее состояние больного.
Как снизить уровень простатического специфического антигена
Вопрос о том, как снизить ПСА при раке простаты, имеет простой ответ: если человек уже болен раком, уровень антигена снижается только при правильно выбранном лечении.
Если же диагноз рак не подтвердился, имеет смысл заняться профилактикой.
В качестве профилактических мер можно выбрать следующие:
- Диета. Необходимо снизить употребление животных жиров и увеличить в ежедневном рационе долю овощей и фруктов, содержащих витамин Е (салат, петрушка, орехи, семечки, капуста, зеленая фасоль) и бета-каротин (морковь, облепиха, щавель, шпинат, шиповник). Необходимо исключить алкоголь и курение. Лучшими напитками для профилактики рака признаны зеленый чай и гранатовый сок, в них содержится много антиоксидантов. Особое значение в антираковой диете ученые отводят томатам. Исследования показали, что содержащийся в томатах ликопин способен снижать риск заболевания раком простаты почти в 2 раза.
- Физическая активность. Американские ученые заметили связь между тяжелым физическим трудом и низким уровнем заболевания раком предстательной железы. Поэтому адекватные физические нагрузки тоже являются необходимой частью профилактики.
- Медицинские препараты. Регулярный прием аспирина в течение длительного времени может снижать ПСА в среднем на 10%. Хорошо себя зарекомендовал в профилактике рака гормональный противоопухолевый препарат Финастерид.
При выборе в качестве профилактики лекарственных средств необходимо посоветоваться с врачом, т.к. побочные эффекты от приема могут превышать пользу.
Источник eda.infoprostatit.ru