Симптомы и лечение Клебсиеллы пневмония

Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день.
Условно-патогенная микрофлора организма может находиться в симбиозе с человеком в течение всей жизни. Но под влиянием провоцирующих факторов способна вызывать инфекционные заболевания. Клебсиелла пневмония или палочка Фриндлера чаще всего попадает в организм еще в младенческом возрасте от матери или медицинского персонала роддома. При нормальном состоянии иммунитета она не принесет вреда. Но в определенных условиях может стать причиной серьезных заболеваний, среди которых не только пневмония.
Что это такое?
Klebsiella pneumoniae – грамотрицательная бактерия, которая может входить в нормальную микрофлору дыхательных органов, кишечника, кожных покровов. При рассмотрении под микроскопом она выглядит как палочка с округленными краями. Бактерии неподвижны, встречаются одиночно, попарно и скоплениями.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Впервые микроорганизм был обнаружен у больного пневмонией, отсюда и название бактерии. Однако она способна вызывать воспаления не только органов дыхания, но и желудочно-кишечного тракта и мочеполовой системы. Нередко Клебсиелла пневмония обнаруживается в мазке из цервикального канала у женщин – это может быть нормой.
Когда бактерия становится патогенной?
Уже на пятый-шестой день жизни человека, Klebsiella pneumoniae селится в микрофлоре органов пищеварения и ротовой полости. Норма содержания бактерий – у детей до 10 в 5 степени, у взрослых допустимое значение, как правило, ниже. Если показатель мазка из зева или анализа кала достигает klebsiella pneumoniae 10 в 6 степени и более, то микроорганизм считается патогенным.
Спровоцировать такое активное размножение бактерий могут различные факторы:
- Сниженный иммунитет (особенно характерно для новорожденных и пожилых).
- Сахарный диабет.
- Авитаминоз.
- Систематический прием алкоголя.
- Дистрофия.
- Состояния после пересадки органов.
- Нарушение нормальной микрофлоры в результате приема антибиотиков, к которым клебсиелла нечувствительна.
Увеличение количества возбудителей сопровождается обильным выделением токсичных веществ, которые и становятся причиной воспалений.

Основной путь передачи бактерий – воздушно-капельный. Но клебсиелла пневмония длительное время живет в почве, поэтому нельзя исключать возможность попадания ее в организм с грязных рук и плохо обработанной пищи.
Развитие заболеваний может быть связано как с разрастанием собственной патогенной микрофлоры, так и с проникновением новых бактерий извне.
Микроорганизм способен мутировать и становиться причиной внутрибольничной инфекции. Лечить заболевание в такой форме намного сложнее, потому что эти бактерии зачастую не восприимчивы к распространенным антибиотикам.
Какие заболевания вызывает?
Локализация и размножение бактерии в отдельных органах и системах может провоцировать разные заболевания с характерной симптоматикой. Чаще всего клебсиелла пневмонии вызывает воспаление легких, но может поражать носоглотку, ЖКТ и мочеполовую систему.
В легких
Размножение бактерии в нижних дыхательных путях способствует развитию клебсиеллезной пневмонии. Это довольно редкий вид заболевания. Из всех случаев пневмонии, вызванной klebsiella pneumoniae, составляет лишь 3%.

Клебсиеллезная пневмония развивается стремительно, за короткий промежуток времени в легких может образоваться несколько очагов воспаления. В связи со сложностью лечения, обусловленного устойчивостью бактерии ко многим антибиотикам, смертность от этого вида пневмонии достигает 30%.
Инкубационный период может варьироваться от нескольких часов до нескольких недель. Симптомы возникают резко и имеют выраженный характер.
Признаки клебсиеллезной пневмонии (хламидийная пневмония симптомы имеет аналогичные):
- Головные боли.
- Озноб.
- Повышение температуры тела.
- Болевые ощущения в области легких и горла.
- Интоксикация, которая выражается апатией, сонливостью, тошнотой, рвотой.
- Хрипы в легких при дыхании.
- Кашель, одышка.
- Отхождение мокроты с гнилостным запахом и прожилками крови.
На первых этапах заболевание выражается как ОРЗ, серьезные симптомы присоединяются, когда пневмония уже набрала силу. В запущенных случаях возникает некроз легочных тканей и распространение воспаления на другие органы. Набор признаков идентичен пневмонии, которую вызывает хламидия и другие микроорганизмы, поэтому поставить точный диагноз можно только после клинических исследований.
В верхних дыхательных путях
При распространении бактерии в носоглотке и верхних дыхательных путях, симптомы менее разнообразны, чем при пневмонии. Развитие также острое, инкубационный период – несколько дней или часов. Признаки поражения:
- Заложенность носового прохода и пазух.
- Выделения из носа (гнойные с неприятным запахом).
- Атрофия слизистых.
- Высыпания на слизистых оболочках горла, вызванные образованием гранулем.
- Кашель со слизистым отделяемым.
- Боль в горле.

Отсутствие своевременного лечения приводит к распространению воспаления в область легких и развитию хронических заболеваний носоглотки.
В желудочно-кишечном тракте
Размножение бактерии в органах пищеварения часто связано с приемом антибиотиков, уничтожающих нормальную микрофлору. При превышении допустимого значения в кале клебсиеллы пневмонии до 10 в 6 степени, возникают гастрит, дисбактериоз, гастродуоденит. Развитие острое. Возможные симптомы:
- Тошнота, рвота.
- Болевые ощущения в области брюшной полости.
- Повышение температуры тела.
- Слабость.
- Жидкий стул.
- Кровяные и слизистые вкрапления в кале.
Часто состояние быстро приходит в норму, но в некоторых случаях возможно занесение инфекции в легкие и носоглотку с рвотными массами.
В мочевыводящих путях
В норме бактерия клебсиелла пневмония не обнаруживается в моче. Если она найдена в ходе анализов, то она патогенная. Из всех случаев инфекционных заболеваний мочевыводящих путей в 6–9% они вызваны этим микроорганизмом.

- Нарушение функции мочеиспускания.
- Ощущение боли и тяжести в области поясницы, отдающие в бок.
- Повышение температуры.
Отсутствие лечения приводит к развитию пиелонефрита, цистита, простатита и других заболеваний мочеполовой системы.
Лечение
Прием препаратов назначает лечащий врач с учетом локализации очагов, наличия осложнений и возраста пациента. Выбор тактики лечения происходит после сбора анамнеза и взятия анализов:
- Мазка из зева и носа.
- Общего анализа крови.
- Рентгена легких.
- Исследования кала и мочи.
Основной лечебный эффект у взрослых достигается приемом антибиотиков, к которым чувствительна клебсиелла пневмонии – это самый эффективный метод борьбы с заболеванием, несмотря на то, что с выбором препарата иногда возникают сложности.

У детей методы лечения более щадящие: прием бактериофагов и пробиотиков, которые избирательно уничтожают klebsiella pneumoniae, но вместе с тем менее эффективны.
В дополнение к основному лечению назначают препараты:
- выводящие токсины;
- отхаркивающие;
- иммуномодулирующие.
При своевременном обращении к специалисту прогноз благоприятный, в запущенных случаях возможно развитие осложнений и рецидивы. Сложнее всего справиться с воспалением легких. Клебсиеллезная также как и хламидийная пневмония, лечения требует длительного и в условиях стационара.
Клебсиелла пневмония – часть нормальной микрофлоры человека, но при некоторых условиях она может привести к развитию серьезных патологий, в том числе летальному исходу. В случае разрастания бактерий до значений, превышающих норму, необходимо предпринять незамедлительное лечение.
Источник organizm.lechenie-parazitov.ru
Хронический простатит (ХП) принадлежит к числу самых распространенных урологических заболеваний. По данным Н. А. Лопаткина (1998), в России на долю ХП приходится до 35% всех обращений к врачу по поводу
Хронический простатит (ХП) принадлежит к числу самых распространенных урологических заболеваний. По данным Н. А. Лопаткина (1998), в России на долю ХП приходится до 35% всех обращений к врачу по поводу урологических проблем среди мужчин в возрасте от 20 до 50 лет. Для получения данных о частоте встречаемости симптомов простатита с оценкой распространенности дизурии, дискомфорта в промежности и в области полового члена было проведено международное (Англия, Франция, Голландия, Корея) эпидемиологическое исследование Urepik. Анализ, проводившийся на основании шкалы симптомов Nickel и Sorensen (1996), дал возможность выявить признаки простатита у 4800 мужчин в возрасте от 40 до 79 лет. У 35% мужчин за последний год наблюдался как минимум один из симптомов простатита, и для 8% мужчин это представляло, по меньшей мере, неудобство [1].

На долю хронического бактериального простатита (ХБП) приходится 5–15% случаев заболевания [6]. Наиболее распространенными, по мнению большинства исследователей, этиологическими агентами ХБП являются такие грамотрицательные бактерии семейства Enterobacteriaceae, как Escherichia coli, которые обнаруживаются в 65–80% случаев инфекций. Различные виды Serratia, Klebsiella, Enterobacter, Acinetobacter выявляются у 10–15% больных. Большинство исследователей полагают, что на долю таких грамположительных бактерий, как Enterococcus faecalis, приходится от 5 до 10% случаев подтвержденных инфекций простаты [5].
В настоящее время обсуждается роль грамположительных бактерий — коагулазо-негативных стафилококков и стрептококков в развитии ХБП [5, 6, 7]. По нашим данным (Е. Б. Мазо и соавт., 2003, 2004) [1], основанным на результатах микробиологического исследования, которое проводилось в виде четырехстаканного теста Meares–Stamey у 70 больных с ХБП с 2002 г., именно коагулазо-негативные стафилококки играют ведущую роль (66%), если говорить об этиологии ХБП. Между тем на долю грамотрицательных патогенов приходится 19% случаев ХБП, а 15% составляют больные с Enterococcus faecalis. Аналогичными данными располагают М. Ф. Трапезникова и соавторы (2004), суммировавшие результаты идентификации 662 штаммов микроорганизмов у 264 больных ХБП, за которыми велось наблюдение в течение последних 13 лет. При этом выявлена ведущая роль грамположительных кокков в этиологии ХБП: за последние 3 года частота распространения коагулазо-негативных стафилококков составила 87,5% [3]. В то же время удельный вес грамотрицательных палочек — «общепризнанных» возбудителей ХБП — за предыдущие 7 лет неуклонно снижался (с 13,3 до 4,2%). С. Н. Калинина, В. П. Александров, О. Л. Тиктинский (2003) при обследовании 174 больных ХБП также выявили преобладание (82%) грамположительной флоры. Инфекция простаты может быть следствием бактериальной колонизации мочеиспускательного канала. Нормальная флора мочеиспускательного канала у мужчин состоит главным образом из дифтероидов и грамположительных кокков. Сексуальная активность может способствовать колонизации мочеиспускательного канала потенциальными уропатогенами. Blacklock (1974) и Stamey (1980) отметили, что секрет простаты у некоторых мужчин с ХБП содержал те же уропатогены, которые присутствовали в вагинальной флоре их сексуальных партнерш. Бактериальная колонизация может также вызвать персистенцию бактерий в простате. Отличительной чертой этого состояния является персистенция бактерий внутри простаты, несмотря на лечение антибиотиками, что связано с хроническим воспалением и склонностью к обострению инфекции мочевыводящего тракта тем же самым патогеном.
К предрасполагающим факторам развития ХБП относятся: уретропростатический рефлюкс; фимоз; анально-генитальные сношения без предохранения; инфекции мочевых путей; острый эпидидимит; постоянные уретральные катетеры и проведение трансуретральных операций у мужчин с инфицированной мочой без предшествующей антимикробной терапии [1]. У пациентов с ХП может быть выявлено нарушение секреторной функции простаты, характеризующееся изменением состава секрета, т. е. снижением уровней фруктозы, лимонной кислоты, кислой фосфатазы, катионов цинка, магния и кальция; цинксодержащего антибактериального фактора простаты. При этом увеличиваются такие показатели, как рН, отношения изоферментов лактатдегидрогеназы-5 к лактатдегидрогеназе-1, белков воспаления — церулоплазмина и компонента комплемента С3. Эти изменения в секреторной функции простаты также обусловливают неблагоприятное воздействие на антибактериальную природу секрета простаты. Уменьшение действия антибактериального фактора простаты способно снижать врожденную противобактериальную активность секрета, тогда как щелочной показатель рН может препятствовать диффузии в ткань и в секрет простаты основных антимикробных препаратов.
Симптомами ХП являются боли в тазовой области, расстройства мочеиспускания и эякуляции (см. табл. 1).
| Таблица 1 Симптомы хронического простатита | ||
| Локализация боли в тазовой области | Расстройство мочеиспускания | Расстройство эякуляции |
| В промежности В половом члене В яичках В паховой области Над лоном В прямой кишке В крестце | Учащенное мочеиспускание Неполное опорожнение мочевого пузыря Слабая или прерывистая струя мочи Боль или ее усиление во время мочеиспускания | Боли во время или после эякуляции Гемоспермия |
Ведущее место в лабораторной диагностике ХБП принадлежит микробиологическому исследованию — четырехстаканному локализационному тесту, предложенному в 1968 г. Meares и Stamey [8]. Он состоит в получении, после тщательного туалета наружных половых органов (во избежание контаминации поверхностными бактериями), первой (10 мл) и второй (средней) порций мочи для бактериологического исследования, массажа предстательной железы (ПЖ) со взятием секрета для микроскопии и посева, а также третьей порции мочи (после взятия секрета) для посева (рис. 1). Количественные посевы первой и второй порций мочи выявляют бактерии в уретре и мочевом пузыре, в то время как при посевах секрета простаты и порции мочи после взятия секрета (третьей порции мочи) выявляют флору простаты. ХБП характеризуется воспалительной реакцией в секрете (при микроскопии определяется более 10 лейкоцитов в поле зрения при большом увеличении). После инкубации посевов подсчитывают количество колониеобразующих единиц (КОЕ).
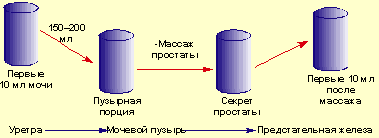 |
| Рисунок 1. Четырехстаканный локализационный тест Meares–Stamey |
Бактериологическое подтверждение ХБП мы проводим на основании, по крайней мере, одного из следующих критериев, предложенных K. G. Naber (2003):
- третья порция мочи или образец секрета простаты содержат бактерии одного штамма в титре 103 КОЕ/мл и более при условии стерильной второй порции мочи;
- третья порция мочи или образец секрета простаты содержат количество бактерий, десятикратно превышающее количество бактерий (КОЕ/мл) второй порции мочи;
- третья порция мочи или образец секрета простаты содержат более 103 КОЕ/мл истинных уропатогенных бактерий, отличных от других бактерий во второй порции мочи.
Характерное для ХБП содержание патогенов в образцах примерно следующее:
первая порция мочи 3 КОЕ/мл;
вторая порция мочи 3 КОЕ/мл;
секрет простаты ≥ 10 4 КОЕ/мл;
третья порция мочи ≥ 10 3 КОЕ/мл.
Четкое соблюдение правил микробиологической диагностики и вышеуказанных критериев интерпретации результатов локализационного теста Meares — Stamey на большом количестве наблюдений позволят более точно определить частоту встречаемости истинных патогенов ХБП.
Антимикробная терапия. После идентификации этиологического агента и определения антибиотикорезистентности возникает необходимость назначения больному с ХБП антимикробной терапии. К факторам, оказывающим влияние на выбор антимикробного препарата для лечения ХБП, относятся: чувствительность идентифицированного микроорганизма к антибиотику, его способность в достаточной концентрации проникать через гематопростатический барьер и накапливаться в ткани и секрете простаты, сперме, а также способность препарата преодолевать экстрацеллюлярную полисахаридную оболочку, формируемую микроколониями бактерий, и хорошая переносимость при длительном пероральном приеме. Идеальный антибактериальный препарат для лечения ХБП должен быть жирорастворимым, слабощелочным, с коэффициентом диссоциации, способствующим максимальной концентрации препарата в простате [2]. Антимикробные средства из группы фторхинолонов на сегодняшний день отвечают вышеперечисленным требованиям и являются препаратами выбора для лечения ХБП. Особенностью антибактериального действия фторхинолонов является наличие двух мишеней действия в бактериальной клетке, каковыми являются ферменты (топоизомеразы II типа), ответственные за изменения пространственной конфигурации бактериальной ДНК: ДНК-гираза и топоизомераза IV. ДНК-гираза осуществляет суперспирализацию бактериальной ДНК, а топоизомераза IV — разделение дочерних хромосом в процессе репликации. Ключевым моментом в действии фторхинолонов является образование трехкомпонентного комплекса (бактериальная ДНК–фермент–фторхинолон). Указанный комплекс предотвращает репликацию бактериальной ДНК. Благодаря тому, что топоизомеразы обладают расщепляющей активностью, происходит разрушение молекулы ДНК (С. В. Сидоренко, 2002).
 |
| Рисунок 2. Классификация фторхинолонов (по K.G. Naber,1998) |
В настоящее время в практическое здравоохранение внедрены новые антимикробные препараты из группы фторхинолонов III и IV поколений, которые проявляют активность в отношении как грамотрицательных и грамположительных бактерий, так и атипичных внутриклеточных микроорганизмов, а также обладают способностью воздействовать на бактерии в биологических пленках (см. рис. 2). Антимикробная активность in vitro фторхинолонов III поколения — спарфлоксацина и левофлоксацина, а также фторхинолона IV поколения — моксифлоксацина наглядно представлена в таблице 2.
| Таблица 2 Антимикробная активность in vitro спарфлоксацина, левофлоксацина и моксифлоксацина (МПК90, мкг/мл) [4] | |||
| Микроорганизмы | Спарфлоксацин | Левофлоксацин | Моксифлоксацин |
| Acinetobacter spp. | 0,25 | 16 | 0,5 |
| Citrobacter freundii | 0,25 | 0,5 | 0,5 |
| Enterobacter cloacae | 0,5 | 0,5 | 0,5 |
| Escherichia coli | 0,12 | 0,12 | 0,5 |
| Klebsiella pneumoniae | 0,25 | 0,25 | 0,5 |
| Proteus mirabilis | 0,5 | 0,25 | 0,12 |
| Pseudomonas aeruginosa | 8 | 4 | 16 |
| Staphylococcus epidermidis | 1 | 1 | 2 |
| Staphylococcus saprophyticus | 0,25 | — | 0,5 |
| Enterococcus faecalis | 2 | 16 | 4 |
В 2004 г. мы сравнили чувствительность 25 различных штаммов коагулазо-негативных стафилококков — наиболее распространенных, по нашим данным (Е. Б. Мазо и соавт., 2003, 2004), этиологических агентов ХБП — к левофлоксацину, спарфлоксацину и моксифлоксацину. Бактериологическое исследование проводили классическим методом: выполняли посев мочи и секрета простаты на питательные среды с выделением чистой культуры и идентификацией выделенных штаммов при помощи полуавтоматического микробиологического анализатора Sceptor (Becton Dickinson, USA). Чувствительность выделенных микроорганизмов к левофлоксацину, спарфлоксацину и моксифлоксацину определяли дискодиффузионным методом на среде Мюллера–Хинтона. Результаты оценивали по значениям диаметров зон задержки роста. Всего было изучено 25 штаммов коагулазо-негативных стафилококков (21 — Staphylococcus haemolyticus, 3 — Staphylococcus epidermidis, 1 — Staphylococcus warnerii), выделенных в диагностическом титре из секрета простаты и мочи у больных ХБП при четырехстаканном тесте Meares–Stamey. Проведенный нами анализ чувствительности коагулазо-негативных стафилококков к фторхинолонам III и IV поколений показал наиболее высокую чувствительность этих бактерий к моксифлоксацину — у 24 (96%) штаммов. К левофлоксацину оказались чувствительны 21 (84%), а к спарфлоксацину 20 (80%) штаммов коагулазо-негативных стафилококков. Пять резистентных к спарфлоксацину штаммов были выделены нами у больных после длительной антимикробной терапии этим препаратом. Был выделен также штамм гемолитического стафилококка, резистентный ко всем фторхинолонам III и IV поколений у больного, ранее принимавшего в течение 6 нед моксифлоксацин. Проведенное исследование продемонстрировало высокую чувствительность коагулазо-негативных стафилококков, выделенных от больных ХБП, к фторхинолонам III и IV поколений. Чувствительность исследованных бактерий к моксифлоксацину оказалась наиболее высокой, в то время как к левофлоксацину и спарфлоксацину была практически одинаково ниже. Таким образом, длительная антимикробная терапия моксифлоксацином может привести к селекции устойчивых штаммов и развитию перекрестной резистентности к фторхинолонам III и IV поколений.
На сегодняшний день проведено ограниченное количество клинических исследований применения фторхинолонов в лечении ХБП. Результаты таких исследований, с периодом наблюдения не менее 6 мес, представлены в таблице 3.
Как видно из данных, приведенных в таблице 3, несмотря на существенные различия в количестве больных, принимавших участие в исследованиях, бактериальная эрадикация при различной длительности терапии фторхинолонами, наблюдалась более чем у 60% пациентов. Проведение подобных исследований в будущем, с соблюдением стандартов микробиологической диагностики, позволит выработать единый подход к рациональной антимикробной терапии ХБП.
Согласно актуальным на сегодняшний день рекомендациям Европейской ассоциации урологов по лечению инфекций мочевыводящих путей и инфекций репродуктивной системы у мужчин, принятым в 2001 г., длительность антимикробной терапии ХБП фторхинолонами или триметопримом должна составлять 2 нед (после установления предварительного диагноза). После повторного обследования больного антимикробную терапию рекомендуют продолжать суммарно в течение 4–6 нед только при положительном результате микробиологического исследования секрета простаты, взятого до начала лечения, или в случае, если у больного улучшилось состояние после приема антимикробных препаратов [2].
Антимикробные препараты, используемые для лечения ХБП, а также способы их применения приведены в таблице 4.
| Таблица 4 Способы применения антимикробных препаратов для лечения хронического бактериального простатита | ||
| Группа препаратов | Препараты | Способ применения |
| Фторхинолоны | Ципрофлоксацин (сифлокс, ципролет, цифран) | По 500 мг 2 раза в сутки |
| Офлоксацин (джеофлокс, заноцин, офлоксин 200) | По 400 мг 2 раза в сутки | |
| Ломефлоксацин (ксенаквин, ломфлокс, максаквин) | По 400 мг 1 раз в сутки | |
| Левофлоксацин (таваник) | По 500 мг 1 раз в сутки | |
| Спарфлоксацин (спарфло) | Первый прием 400 мг, затем по 200 мг 1 раз в сутки | |
| Моксифлоксацин (авелокс) | По 400 мг 1 раз в сутки | |
| Триметоприм/ сульфаметоксазол | Ко-тримоксазол (бикотрим, бисептол) | По 960 мг 2 раза в сутки |
Следует отметить, что больные с ХБП должны принимать антибиотик фторхинолонового ряда в течение длительного периода (от 4 до 6 нед) для предотвращения рецидива инфекции нижних мочевых путей. Продолжительная терапия антибиотиками в низких профилактических дозах или супрессивная антимикробная терапия могут применяться в случаях рецидивирующего или невосприимчивого к лечению простатита.
Литература
- Мазо Е. Б. Хронический инфекционный простатит// Материалы пленума правления Российского Общества урологов. — Саратов, 2004. — С. 267–289.
- Мазо Е. Б., Попов С. В., Карабак В. И. Антимикробная терапия хронического бактериального простатита// Русский Медицинский Журнал. — 2004. — Т. 12. — № 12. — С. 737–740.
- Трапезникова М. Ф., Савицкая К. И., Нестерова М. В. Мониторинг возбудителей хронического бактериального простатита// Материалы пленума правления Российского Общества уроло-гов. – Саратов, 2004. — С. 366.
- Zhanel G. G., Ennis K. et al. A critical review of the fluoroquinolones: focus on respiratory tract infections. Drugs. 2002; 62 (1): 13–59.
- Naber K. G. Antimicrobial treatment of bacterial prostatitis. Eur.Urol. Suppl. 2003; 2: 23–25.
- Krieger J. N., Egan K. J. Comprehensive evaluation and treatment of 75 men referred to chronic prostatitis clinic. Urology, 1991; 38: 11–19.
- Bergman B. On the relevance of gram-positive bacteria in prostatitis. Infection 1994; 22(Supp l):22.
- Meares E. M., Stamey T. A. Invest. Urol 1968; 5; 492.
С. В. Попов
А. К. Чепуров, доктор медицинских наук, профессор
В. И. Карабак, кандидат медицинских наук
РГМУ, Москва
Источник www.lvrach.ru
Вопросы и ответы по: клебсиелла пневмония






Здравствуйте уважаемый доктор. очень нужен ваш совет.
Мне 20 лет. после лечения антибиотиком синусита, у меня появился дисбиоз кишечника и сильно ослаб иммунитет. А именно:
Сдавала анализ на дисбиоз кишечника:
Гемолитическая эшерихия коли: 100%,
кандид 10 в 5 степени
Сдавала мазок с носа:
Обнаружили золотистый стафилакок 5*10 в 3 степени;( у меня имеют место светло-зеленые корки в носу, вроде больше ничего не мучает).
сдала мазок с зева:
обнаружили небольшое кол-во кандида, и в-стрептококк гемолитический(не группы А) 10 в 4 степени;( во рту у меня сильно воспален язык-глоссит, ЛОР-врач не увидел показаний для назначения антибиотика, т к ангин нет и т д);
-сдала мазок с глаза на бак.пасев, высеяли стрептококк вириданс 10 в 3 степени (после применения антибиотика у меня начался конъюктивит-вялотекущий, глазной врач сказала что стрептококк не может вызывать конъюктивит, и то что у меня просто ослаб иммунитет и назначила капать цинковые капли в глаза, другой врач назначила капать левомицетин и настаивает на этом.).
-сдала бак.пасев мочи, высеяли клебсиеллу пневмонию 10 в 6 степени. У меня бывают иногда боли в мочевом пузыре и белые крошки в моче. а так в основном моча хорошая.
Доктор скажите пожалуйста:
1. нужно ли лечить стрептококк вириданс в глазу? и может ли он вызывать конъюктивит?
2. нужно ли лечить стрептококк гемолитический в зевеи чем именно?
3. нужно ли лечить стафилакокк золотистый в носу?
4. нужно ли лечить и чем лечить клебсиеллу пневмонию в моче? и как она могла туда попасть? Половой жизнью я никогда не жила и не живу, врачи назначают антибиотики в отношении клебсиеллы, скажите сколько можно принимать бактериофаг клебсилиозный пневмонийный -чтоб полностью вылечиться от клебсиеллы?
На данный момент я принимаю Ирунин-для лечения молочницы, антибиотики очень сильно боюсь принимать. у меня после цефазолина очень сильно сел иммунитет .

Здравствуйте .
Уже несколько лет пытаюсь вылечиться от белых выделений .Временами у меня зуд во время полового акта во влагалище и после полового акта резь при мочеиспускании .
Сдавала анализы на посев флоры влагалища и мочи .
Результаты :
мочи :
E. Coli Умеренный рост 10^4
Enterococcus faecalis Умеренный рост 10^4
Klebsiella Умеренный рост 10^4
Антибиотикограмма к Escherichia coli
Амоксиклав чувствителен
Сульфафуразол чувствителен
Фурагин чувствителен
Фурадонин чувствителен
Пипемидиновая кислота cлабочувствителен
Ципрофлоксацин чувствителен
Офлоксацин чувствителен
Ко-тримоксазол чувствителен
Фосфомицин чувствителен
Налидиксовая кислота устойчив
Нитроксолин чувствителен
Азитромицин чувствителен
Цефиксим чувствителен
Антибиотикограмма к Enterococcus faecalis
Амоксиклав чувствителен
Сульфафуразол устойчив
Фурагин чувствителен
Фурадонин чувствителен
Пипемидиновая кислота устойчив
Ципрофлоксацин чувствителен
Офлоксацин чувствителен
Ко-тримоксазол чувствителен
Фосфомицин чувствителен
Нитроксолин устойчив
Налидиксовая кислота устойчив
Азитромицин слабочувствителен
Цефиксим чувствителен
Антибиотикограмма к Klebsiella pneumonia Амоксиклав устойчив
Сульфафуразол устойчив
Фурагин слабочувствителен
Фурадонин слабочувствителен
Пипемидиновая кислота чувствителен
Ципрофлоксацин чувствителен
Офлоксацин чувствителен
Ко-тримоксазол чувствителен
Фосфомицин чувствителен
Нитроксолин слабочувствителен
Налидиксовая кислота чувствителен
Азитромицин чувствителен
Цефиксим чувствителен
из влагалища :
Выделены : Lactobacillus 10^5 КОЕ и Enterobacter aerogenes Колотилкина Татьяна Олеговна :
Источник www.health-ua.org



