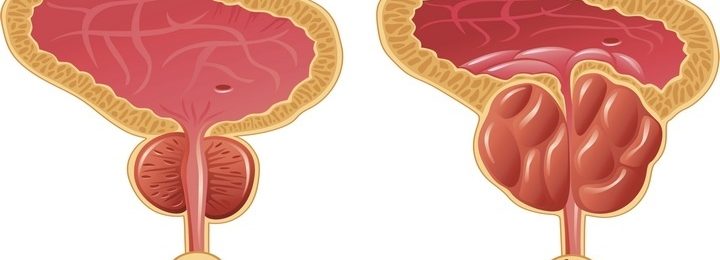
Вид доброкачественной гиперплазии предстательной железы определяет выбор оперативного вмешательства при лечении заболевания наряду с наличием осложнений, сопутствующими заболеваниями и возрастом больного.
Виды аденомы простаты
Доброкачественная гиперплазия простаты начинает свой рост из своеобразной точки отсчёта – пролиферативного центра. В будущем он обеспечит скорость развития клиники и определит способ оперативного вмешательства.
В зависимости от локализации пролиферативного центра опухоли выделяют следующие виды аденомы простаты:
- гиперплазия средней доли;
- гиперплазия боковых долей;
- смешанная.
По размерам ДГПЖ подразделяется:
- малая (20-25 г./35-45 см³);
- средняя (25-80 г./45-60 см³);
- крупная (80-250 г./60-150 см³);
- гигантская (250-300 г./более 150 см³).
Размер простаты определяют по УЗИ.
Виды аденомы простаты в зависимости от формы (определяется по УЗИ и МРТ):
- сферическая (инфравезикальная) форма: аденома растёт в полость пузыря. Такой вид встречается в 40% случаев;
- грушевидная (интратригональная): рост в сторону прямой кишки — (35%);
- гроздьевидная (ретротригональная): равономерное разрастание узлов во всех долях железы (20%);
- субтригональная: гиперплазия всех долей без давления на мочевой пузырь (5%).
Клинические виды аденомы простаты:
- Компенсированная (1 ст). Длится много лет за счёт резервных возможностей организма противостоять процессу. Для неё характерны расстройства мочеиспускания в виде его учащения, невозможности сдержать позыв, ночные посещения туалета, недержание мочи и ослабление напора струи. Яркая клиника характерна только для инфравезикального и ретротригонального разрастания ткани.
1 стадия аденомы простаты наиболее подходящая для термальных малоинвазивных вмешательств.
- Субкомпенсированная (2 ст). Симптомы расстройства мочеиспускания усиливаются. Мочевой пузырь утрачивает способность выталкивать мочу, начинает расширяться, и после опорожнения в нём остаётся моча. Может развиться острая задержка мочи. Постепенно возникает заброс мочи ретроградно в верхние мочевые пути с развитием расширения мочеточников и лоханок почек, начинается почечная недостаточность.
Наиболее эффективными способами оперативного лечения ДГПЖ на второй стадии являются ТУР и лазерные технологии.
- Декомпенсированная (3 ст). Ткани мочевых путей теряют свои функциональные способности к сокращению. Размер мочевого пузыря очень большой. Выражены явления хронической почечной недостаточности. Для того, чтобы помочиться, больному приходится устанавливать катетер.
На 3 стадии ДГПЖ проводят полостную или лапароскопическую операцию, а при противопоказаниях к ней – паллиативную ТУР. При хорошей оснащённости клиники эффективным методом считается рентгенэндоваскулярная окклюзия артерий аденомы.

Из рисунка видно, что «коварство» аденомы предстательной железы заключается в максимальном проявлении симптомов заболевания в тот момент, когда присутствуют осложнения со стороны верхних мочевых путей, и операция уже необходима по жизненным показаниям.
Разновидности операций при аденоме простаты

Основной целью хирургического лечения при ДГПЖ является избавление пациента от внутрипузырной обструкции.
Абсолютные показания к удалению аденомы простаты:
- Хронизация инфекционных процессов в мочевых путях.
- Острая задержка мочи после катетеризации.
- Стойкая гематурия.
- Образование камней в мочевом пузыре.
- Двустороннее расширение лоханок и мочеточников.
- Почечная недостаточность.
- Количество остаточной мочи более 200 мл.
- Дивертикулёз.
Относительные показания к удалению аденомы простаты:
- Отсутствие эффекта от медикаментозной терапии.
- Разрастание средней доли.
- Возраст пациента менее 45 лет.
- хроническое легочное сердце;
- инфекционные заболевания в стадии обострения;
- аневризма аорты;
- атеросклероз сосудов головного мозга.
Малоинвазивные методы:
- трансректальная микроволновая гипертермия.
Проводится 8-10 сеансов чрез 48 часов. Температурное воздействие выше 45 градусов на аденому приводит к усилению микроциркуляции, активизации иммунитета, подавлению воспаления и роста клеток. Устраняет ирритативную симптоматику;
- трансуретральная микроволновая термотерапия.
Лечение приводит к образованию зоны некроза в простате с сохранением целостности уретры.
Методы используются амбулаторно и применимы в 1 стадии ДГПЖ. Эффективность лечения 80%, длительность эффекта до года.
Осложнения: гематурия, спазм мочевого пузыря, проходящие без лечения.
Широко используются простатические стенты для расширения просвета уретры.
Трансуретральная резекция

ТУР — популярный и, считающийся стандартом, метод оперативного лечения аденомы простаты.
Вмешательство выполняется с использованием эпидуральной или общей анестезии. Через уретру с помощью резектоскопа удаляют гиперплазированные ткани. На петлю резектоскопа подаётся электрический ток, тем самым иссекая ткань и коагулируя кровеносные сосуды. Работа осуществляется в среде ирригационной жидкости, подающейся в уретру под давлением. Поэтапно удаляют предстательную часть уретры, часть шейки пузыря и ткань простаты. При малейшем нарушении границ иссечения повреждаются мочеточники, перфорируется мочевой пузырь и мочеиспускательный канал.
После операции в уретру устанавливают гемостатический баллонный катетер сроком на 1-3 дня, далее устанавливается самостоятельное мочеиспускание.
Виды аденомы простаты, при которых применима ТУР: средняя по размерам, ретротригональная, 2 стадия, смешанная ДГПЖ.
Современная биполярная плазменная ТУР позволяет купировать расстройства мочеиспускания практически у 90% оперированных пациентов.
ТУР легко переносится пациентом, предполагает короткий период госпитализации (2-3 дня), но является травматичным и непредсказуемым в аспекте послеоперационных осложнений методом.
Показания к удалению аденомы простаты:
- объём опухоли не более 60 см³ — чаще всего, но некоторые хирурги владеют техникой удаления больших опухолей с помощью современного оборудования;
- заболевания сердечно-сосудистой системы в стадии декомпенсации;
- наличие в анамнезе операций на простате, мочевом пузыре, кишечнике;
- слабая эффективность малоинвазивных процедур и длительной лекарственной терапии;
- хронический простатит.
- пузырно-мочеточниковый рефлюкс, уретеропиелоэктазия;
- дивертикулы;
- опухоли мочевых путей;
- варикозно расширенные вены малого таза.
Некоторые особенности проведения трансуретральной резекции:
- время проведения процедуры при использовании монополярного электрода не должно превышать 60 минут;
- необходим большой опыт и мастерство хирурга;
- во время операции «скрывается» истинный объём иссечения тканей;
- зачастую тубус резектоскопа имеет диаметр больший, чем уретра, что вынуждает бужировать её перед операцией. Повреждение слизистой оболочки уретры тяжело поддаётся восстановлению;
- опустошённое ложе превращается в предпузырь, процесс формирования которого длится от полугода до полутора лет. В предпузыре создаются идеальные условия для образования камней и воспалительного процесса.
Осложнения в ранний послеоперационный период:
- Водная интоксикация или ТУР-синдром в настоящее время встречается очень редко (до 1% случаев). Является результатом использования больших количеств ирригационной жидкости, которая всасывается в кровоток и вызывает нарушения электролитного баланса.
- Кровотечение – самое частое осложнение ТУР (до 80%).
- Воспаление семенных пузырьков, мочевого пузыря, яичек, остатков ткани простаты: встречается в 16% случаев.
Последствия трансуретральной резекции:
- ретроградная эякуляция (у 70 до 90% пациентов);
- стриктуры (сужение) шейки мочевого пузыря и уретры (до 15%);
- недержание мочи (до 10%)
Полостная операция и лапароскопия

Открытая аденомэктомия проводится тремя способами:
- Чреспузырная аденомэктомия с доступом через мочевой пузырь при гиперплазии средней доли. Опухоль извлекают путём пальцевого извлечения её через уретру в мочевой пузырь.
- Позадилобковая – при разрастании боковых долей простаты. При этом сохраняется целостность мочевого пузыря и уретры.
- Чреспузырная экстрауретральная операция, при которой мочеиспускательный канал сохраняет целостность – современный способ полостного доступа.
Операция проводится под общей анестезией. В современной урологии чаще применяется как метод экстренной хирургии. После операции в уретре располагают гемостатический балонный катетер (время стояния 5-8 дней), при благоприятном течении послеоперационного периода длительность нахождения в стационаре — от одной до двух недель.
Виды аденомы простаты, при которых используют открытый доступ: интратригональная, инфравезикальная, большой и средний размер, 3 клиническая стадия.
Показания к удалению аденомы простаты:
- любые размеры опухоли;
- патология опорно-двигательного аппарата (невозможность расположения пациента на гинекологическом кресле);
- периодическая гематурия;
- отсутствие возможности самостоятельно мочиться;
- рецидивирование инфекций;
- почечная недостаточность;
- отсутствие эффекта от ТУР и длительного лекарственного лечения;
- появление камней в мочевом пузыре;
- дивертикулёз.
Ранние осложнения открытой аденомэктомии в послеоперационном периоде встречаются приблизительно у 6% пациентов:
- кровотечение. Для остановки кровотечения в некоторых случаях может понадобиться повторная экстренная операция;
- тромбоэмболия легочной артерии. С целью профилактики ТЭЛА принимают антикоагулянты, и практикуют раннее вставание с постели;
- длительно незаживающая послеоперационная рана, воспаление вследствие присоединения инфекции: пиелонефрит, уретрит, цистит, эпидидимит, орхит. После операции всегда назначают антибиотики;
Последствия полостной операции:
- недержание мочи;
- стриктуры уретры и мочевого пузыря;
- хронический свищ (если проводился дренаж мочевого пузыря через операционную рану).
Открытая аденомэктомия тяжело переносится пациентами, но этот метод менее травматичен для уретры, по сравнению с ТУР, поэтому риски расстройства мочеиспускания в будущем минимальны.
Лапароскопия применяется на 2-3 стадии заболевания, при размерах железы от 100 см³. Лапароскопия при ДГПЖ проводится только планово. Через несколько небольших разрезов в передней брюшной стенке проводится установка троакаров, через которые вводят эндоскопическое и видеооборудование, и проводят удаление опухоли. Доступ осуществляется позади лобка и внебрюшинно, таким образом не касаясь органов брюшной полости. Длительность стояния катетера и сроки госпитализации составляют 2-4 дня.
Виды аденомы простаты для лапароскопии: интра- и ретротригональная, средние и крупные размеры, смешанная, стадия суб- и декомпенсации.
- большие размеры опухоли;
- гематурия;
- невозможность самостоятельно мочиться;
- рецидив инфекции в мочевых путях;
- дивертикулёз;
- почечная недостаточность;
- неэффективность малоинвазивных способов и лекарственной терапии.
Лапароскопия при ДГПЖ протекает с минимальным риском кровотечения и отсутствием нарушений мочеиспускания в будущем.
Средняя стоимость наиболее популярных операций в наших и зарубежных клиниках
| Страна | Анализы | УЗИ | Консультация уролога-специалиста | ТУР |
В пожилом и старческом возрасте, при наличии заболеваний сердечно-сосудистой системы в стадии декомпенсации, полостной и лапароскопический доступ невозможен, в таком случае проводится паллиативная ТУР для облегчения жизни пациента.
Окклюзия артерий простаты рентгеноэндоваскулярным методом
Этот современный метод используется при больших размерах опухоли и невозможности пациента перенести ТУР, полостную операцию и общий наркоз. Эффект наступает в течение 2 месяцев: значительно уменьшаются объёмы железы, и восстанавливается мочеиспускание. У пациентов с очень большими размерами опухоли, окклюзия артерий может использоваться как метод подготовки к радикальному удалению аденомы. Эмболизация не применяется при тромбофлебитах и коагулопатиях.
Госпитализация короткая: 2-3 дня.
Гольмиевые лазерные технологии (HOLEP)
Энуклеация, вапоризация, резекция аденомы простаты. Оперативный доступ проводится через уретру. Операция эффективна и малотравматична, позволяет удалить большой объём ткани (более 100 см³). Используется спинальный вид анестезии. Госпитализация до 3 дней.
Осложнения (встречаются у 8% пациентов):
- повреждение слизистой мочевого пузыря;
- прободение стенки пузыря;
- кровотечение;
- инфекционно-воспалительные процессы;
- спазм уретры и шейки пузыря.
Современные урологи признают лазерные технологии новым стандартом хирургического метода лечения аденомы простаты.
Послеоперационный период: лечение
- При установленном кровотечении лечение проводят медикаментозно, путём натяжения и фиксации уретрального катетера или приступают к экстренной открытой операции.
- Инфекционные осложнения пролечивают курсом антибиотиков.
- Для лечения стриктур и недержания мочи проводят операции:
- оптическая уретротомия;
- лазерное лечение (инцизия и аблация);
- реканализация мочеиспускательного канала;
- установка уретральных стентов.
После ТУР и открытой аденомэктомии обследование у врача проводится раз в три месяца, после малоинвазивных процедур – через месяц, три и шесть месяцев, а затем ежегодно.
Длительность операции зависит от размеров опухоли и варьирует от 1 часа до полутора. Во время операции часть удалённой ткани отправляют на гистологическое исследование.
В клиниках ближнего и дальнего зарубежья применяется робототехника (робот да Винче).
Источник prourologia.ru

Удаление аденомы простаты является одним из наиболее популярных оперативных вмешательств в урологической практике. Существует несколько способов ее удаления, каждый из которых имеет свои показания и противопоказания.
Удаление аденомы простаты, ТУР предстательной железы

За последние годы вырос интерес к малоинвазивным методикам операций. Это естественно, ведь они имеют массу преимуществ перед открытыми вмешательствами:
- минимальная травматичность;
- отсутствие разреза кожи и раны;
- возможность выполнить вмешательство пожилым пациентам даже при наличии сопутствующей патологии;
- длительность удаления аденомы простаты меньше,чем при открытой операции;
- короткий период восстановления и реабилитации пациентов;
- минимальные последствия и осложнения.

Одной из самых популярных методик удаления аденомы предстательной железы является трансуретральная резекция (ТУР простаты). Она осуществляется специальным прибором — резектоскопом, введенным через уретру в полость мочевого пузыря. На конце резектоскопа имеется петля, которая осуществляет послойное удаление тканей предстательной железы.
Показания и возможные ограничения к ТУР простаты
Данному методу лечения отдают предпочтение во многих случаях. Его можно выполнять, когда имеет место:
- нарушение мочеиспускания, связанное с аденомой простаты;
- наличие строгих противопоказаний к открытой операции по удалению аденомы простаты;
- достаточный опыт хирурга, возможность выполнить удаление аденомы за час — полтора;
- масса аденомы простаты не более 40гр.;
- подозрение на злокачественный процесс в простате;
- сопутствующая патология в виде простатита, камней простаты;
- длительное лечение аденомы простаты консервативными методами;
- необходимость сохранить половую функцию у пациента;
- рецидив аденомы простаты.

ТУР аденомы простаты
Конечно, каждый клинический случай рассматривается индивидуально и метод удаления аденомы простаты определяется, исходя из технических возможностей, умения оператора и готовности больного. Однако, трансуретральная резекция предстательной железы принята всемирным обществом урологов, как один из лучших и наиболее изученных способов лечения аденомы.
Как и любое другое вмешательство, ТУР имеет ряд противопоказаний. К их числу можно отнести:
- технические причины невозможности удалить аденому (например, перелом шейки бедра, анкилоз суставов таза и пр.);
- тяжелое состояние пациента, наличие сопутствующих патологий, препятствующих удалению аденомы простаты;
- острое воспаление в органах мочеполовой системы, подтвержденное лабораторными анализами и другими диагностическими методами.
В целом, список противопоказаний аналогичен любому виду оперативного вмешательства и какие-либо особые указания отсутствуют.
Другие способы удаления аденомы
Ранее всего появился открытый способ избавления от аденомы простаты — аденомэктомия. Впервые техника вмешательства была представлена в 1895г. Выделяют две основных разновидности операции:

Они отличаются лишь техническими особенностями и ходом манипуляции, но суть едина — полное удаление аденомы предстательной железы путем вскрытия мочевого пузыря и механическим (ручным) вылущиванием узлов. Одновременно можно удалять камни простаты и мочевого пузыря, а также визуально оценить состояние органов.
Естественно, любые открытые вмешательства имеют возможные последствия:
- значительная кровопотеря во время операции на аденоме простаты;
- широкий доступ и глубокое травмирование тканей;
- длительный период реабилитации;
- риск снижения потенции;
- гнойно-воспалительные осложнения и др.
Следует рассмотреть альтернативные ТУР простаты методы, с помощью которых удаляют аденоматозные узлы.
- Чрез- или трансуретральное рассечение простаты выполняется при незначительном увеличении железы, когда аденома достигает объема в 30куб.см. В отличие от классической резекции, при инцизии (рассечении) удалению подвергаются выборочные участки простаты, что благотворно сказывается на устранении симптомов аденомы. Преимуществами вмешательства являются малая инвазивность, длительность операции (в среднем 10-15мин.) и щадящее анестезиологическое пособие. Ее чаще всего выполняют пациентам молодого возраста с необходимостью сохранить потенцию, а также тем, кому в силу возраста и наличия сопутствующей патологии невозможно выполнить более длительные и травмирующие операции.
- Трансуретральная вапоризация (выпаривание) аденомы простаты . Данный вид вмешательства схож с резекцией по технике выполнения. Отличие заключается в насадке (петле) резектоскопа. Она более широкая, что позволяет совмещать иссечение тканей простаты с ее “выпариванием”. Из-за более широкой площади воздействия происходит эффективная коагуляция (прижигание) кровоточащих сосудов. Соответственно, степень кровотечения снижается. Данный факт позволяет подвергнуть удалению большие объемы аденомы простаты. Однако, стоит отметить некоторые недостатки. Для глубокого воздействия на простату путем выпаривания ее тканей, требуется более продолжительное время, что соответственно требует иного анестезиологического подхода и глубокого анализа общего состояния пациента.
- Похожим эффектом обладает роторезекция простаты . Она совмещает преимущества иссечения, выпаривания и обеспечения стойкого гемостаза (остановки кровотечения) простаты. При удалении используется вращающийся электрод, который способен воздействовать на железу объемом до 80куб.см. Оптимальным считается объем до 60куб.см. Исследованиями доказано, что постоперационные кровотечения после роторезекции простаты значительно ниже, чем при стандартных методиках. Хотя время и эффективность операции не уступает аналогичным.
- Лазерное удаление аденомы простаты трансуретральным методом . Заключает в себе несколько разновидностей вмешательств, способствующих удалению аденомы простаты.

Лазерное удаление аденомы простаты
Суть находится в термическом (температурном) воздействии на ткани предстательной железы посредством различных лазерных установок. Например, трансуретральная игольчатая абляция простаты осуществляется путем введения в ткани предстательной железы двух электродов в виде игл, на которые подаются радиоволны, которые нагревают ее до температуры от 60 до 80гр.С. От такого воздействия аденома некротизируется и подвергается разрушению. Эффективными и подающими надежды методы лазерного воздействия являются КТР-вапоризация и контактная энуклеация гольмиевым аппаратом. Они позволяют избавиться от “лишних” тканей не теряя преимущества меньшего числа осложнений.
Источник xn—-7sbkfqgkf0abt9azc3a.xn--p1ai

Хирургическое лечение аденомы простаты продолжает оставаться весьма актуальной проблемой современной урологии. Не смотря на то, что специалисты всеми силами стараются снизить процент хирургических вмешательств, в них по-прежнему нуждаются не менее трети больных.
Операция при аденоме простаты часто становится единственным выходом, способным не только избавить мужчину от опухоли, но и улучшить его качество жизни, так как проблемы с мочеиспусканием зачастую невозможно устранить никакими другими методами.
По частоте хирургические вмешательства на предстательной железе занимают прочное второе место в урологии. До поры до времени их откладывают, борясь с недугом с помощью медикаментов, но консервативная терапия дает лишь временный эффект, поэтому трое из десяти больных вынуждены ложиться под нож хирурга.
 Выбор конкретного метода хирургического лечения зависит от размеров опухоли, возраста больного, наличия сопутствующих заболеваний, технических возможностей клиники и персонала. Не секрет, что любая инвазивная процедура несет риск ряда осложнений, а с возрастом их вероятность только возрастает, поэтому к показаниям и противопоказаниям урологи подходят очень тщательно.
Выбор конкретного метода хирургического лечения зависит от размеров опухоли, возраста больного, наличия сопутствующих заболеваний, технических возможностей клиники и персонала. Не секрет, что любая инвазивная процедура несет риск ряда осложнений, а с возрастом их вероятность только возрастает, поэтому к показаниям и противопоказаниям урологи подходят очень тщательно.
Конечно, каждому мужчине хотелось бы пройти лечение наиболее эффективным путем, однако идеального способа до сих пор не придумано. Учитывая возможные осложнения и риски от открытых операций и резекций, все больше хирургов стараются избавить больного от проблемы «малой кровью», осваивая малоинвазивные и эндоскопические процедуры.
Чтобы хирургическое вмешательство прошло наиболее гладко, важно вовремя обратиться за помощью, но многие пациенты не спешат к врачу, запуская аденому до стадии осложнений. В этой связи стоит еще раз напомнить сильной половине человечества, что своевременный визит к урологу – такая же необходимость, как и само лечение.
Показания и противопоказания к операции
 Показаниями к хирургическому удалению аденомы простаты считаются:
Показаниями к хирургическому удалению аденомы простаты считаются:
- Сильное сужение мочеиспускательного канала с нарушением работы мочевого пузыря, когда в последнем задерживается большой объем мочи;
- Камни в мочевом пузыре;
- Хроническая недостаточность почек;
- Острая задержка мочи, повторяющаяся многократно;
- Кровотечения;
- Инфекции и воспалительные изменения в органах мочеполовой системы.
При крупных опухолях, когда объем простаты превышает 80-100 мл, наличии множества камней в мочевом пузыре, структурных изменениях стенок мочевого пузыря (дивертикулы) преимущество будет отдано открытой и самой радикальной операции – аденомэктомии.
Если опухоль с железой не превышают 80 мл в объеме, то можно обойтись трансуретральной резекцией или рассечением аденомы. При отсутствии сильного воспалительного процесса, камней, небольшой аденоме предпочтительны эндоскопические методики с использованием лазера, электрического тока.
Как и любой вид хирургического лечения, операция имеет свои противопоказания, в числе которых:
- Тяжелая декомпенсированная патология сердца и легких (из-за необходимости проведения общего наркоза, риска кровотечений);
- Острая почечная недостаточность;
- Острый цистит, пиелонефрит (оперируют после ликвидации острых воспалительных явлений);
- Острые общеинфекционные заболевания;
- Аневризма аорты и тяжелый атеросклероз.
Понятно, что многие противопоказания могут перейти в разряд относительных, ведь аденому так или иначе нужно удалить, поэтому при их наличии пациента направят на предварительную коррекцию имеющихся нарушений, которая сделает предстоящую операцию наиболее безопасной.
Виды операций при аденоме простаты

В зависимости от объема вмешательства и доступа выделяют различные способы удаления опухоли:
- Открытую аденомэктомию;
- Трансуретральную резекцию и инцизию;
- Малоинвазивные и эндоскопические процедуры – лазерная вапоризация, криодеструкция, микроволновая терапия и др.
Открытая аденомэктомия
Оперативное лечение аденомы простаты посредством открытой операции каких-то три десятка лет назад было едва ли не единственным способом удаления опухоли. Сегодня придумано множество других методов лечения, но это вмешательство не теряет своей актуальности. Показаниями к такой операции являются крупные опухоли (более 80мл), сопутствующие камни и дивертикулы мочевого пузыря, возможность злокачественной трансформации аденомы.
Открытая аденомэктомия происходит через вскрытый мочевой пузырь, поэтому ее еще называют полостной операцией. Это вмешательство требует проведения общего наркоза, а при его противопоказанности возможна спинномозговая анестезия.
Ход операции аденомэктомии включает несколько этапов:
- После обработки раствором антисептика и сбривания волос, производится разрез кожи и подкожной клетчатки живота в продольном и поперечном направлении (не играет принципиальной роли и определяется предпочтениями врача и тактикой, принятой в конкретной клинике);
- После достижения передней стенки мочевого пузыря, последняя рассекается, хирург осматривает стенки и содержимое органа на предмет камней, выпячиваний, новообразований;
- Пальцевое выделение и удаление ткани опухоли через мочевой пузырь.

Самым ответственным этапом операции считается удаление самой опухоли, сдавливающей просветы уретры, которое хирург осуществляет с помощью пальца. Манипуляция требует сноровки и опыта, ведь врач действует фактически вслепую, ориентируясь лишь на свои осязательные ощущения.
По достижении указательным пальцем внутреннего отверстия уретры, уролог аккуратно надрывает слизистую оболочку и пальцем вылущивает ткань опухоли, которая уже оттеснила саму железу к периферии. Для облегчения выделения аденомы пальцем другой руки, введенным в анус, хирург может переместить простату вверх и вперед.
Когда опухоль выделена, ее извлекают через вскрытый мочевой пузырь, стараясь действовать максимально аккуратно, чтобы не повредить другие органы и структуры. Полученная опухолевая масса в обязательном порядке направляется на гистологическое исследование.
В раннем послеоперационном периоде высока вероятность кровотечения, так как ни один из известных способов не способен полностью устранить это последствие вмешательства. Опасность его состоит не столько в объеме кровопотери, сколько в возможности образования свертка крови в мочевом пузыре, который может закрыть его выходное отверстие и блокировать выход мочи.

Первые несколько суток больному рекомендуют опорожнять мочевой пузырь не реже, чем раз в час, чтобы снизить давление жидкости на стенки органа и только что наложенные швы. Затем можно делать это реже – раз в полтора-два часа. Полное восстановление тазовых органов может занять до трех месяцев.
Несомненным преимуществом полостной аденомэктомии считается ее радикальность, то есть полное и безвозвратное удаление опухоли и ее симптомов. За высокую эффективность пациент, в свою очередь, «расплачивается» длительным периодом нахождения в стационаре (до полутора недель при неосложненном течении, а в случае осложнений – еще дольше), необходимостью «пережить» общий наркоз, риском осложнений со стороны операционной раны (нагноение, кровотечение, свищи), наличием послеоперационного рубца на передней стенке живота.
Трансуретральная резекция
Трансуретральную резекцию (ТУР) считают «золотым стандартом» в лечении аденомы предстательной железы. Эта операция производится наиболее часто, и, вместе с тем, она очень сложна, требует безупречного мастерства и ювелирной техники хирурга. ТУР показана пациентам с аденомой, при которой объем железы не превышает 80 мл, а также при планируемой продолжительности вмешательства не более часа. При крупных опухолях или вероятности злокачественной трансформации в опухоли предпочтение отдается открытой аденомэктомии.
Преимуществами ТУР являются отсутствие послеоперационных швов и рубцов, короткий реабилитационный период и быстрое улучшение самочувствия больного. Среди недостатков – невозможность удаления крупных аденом, а также необходимость наличия в клинике сложного и дорогостоящего оборудования, которым умеет пользоваться обученный и опытный хирург.
Суть трансуретрального удаления аденомы состоит в иссечении опухоли доступом через уретру. Хирург с помощью эндоскопического инструментария (резектоскоп) проникает по мочеиспускательному каналу в мочевой пузырь, осматривает его, отыскивает место локализации опухоли и извлекает ее специальной петлей.
Важнейшее условие успешной ТУР – хорошая видимость при манипуляциях. Это обеспечивается непрерывным введением жидкости через резектоскоп с одновременным ее удалением. Кровь из поврежденных сосудов тоже может снизить видимость, поэтому важно вовремя остановить кровотечение и действовать очень точно и аккуратно.
Длительность операции ограничивается пределами часа. Это связано с особенностями позы больного – он лежит на спине, ноги разведены и приподняты, а также с длительным нахождением в уретре довольно крупного по диаметру инструмента, что может спровоцировать впоследствии боли и кровоточивость.

трансуретральное удаление аденомы простаты
Аденому иссекают по частям, в виде стружек, до того момента, как появится в поле зрения паренхима самой железы. В мочевом пузыре к этому моменту скапливается значительное количество жидкости с плавающими в ней «стружками» опухоли, которые удаляются специальным инструментом.
После иссечения опухоли и промывания полости мочевого пузыря хирург еще раз убеждается в отсутствии кровоточащих сосудов, которые могут быть коагулированы электрическим током. Если все в порядке, то резектоскоп извлекается наружу, а в мочевой пузырь вводится катетер Фолея.

Установка катетера Фолея необходима для компрессии места, где была аденома (катетер имеет раздувающийся баллон на конце). По нему же производят и постоянное промывание пузыря после операции. Это нужно для предупреждения обструкции выходного отдела сгустками крови и постоянного отведения мочи, обеспечивающего покой заживающему пузырю. Катетер удаляется через несколько суток при условии отсутствия кровотечения и других осложнений.
После извлечения катетера мужчины отмечают значительное облегчение, моча отходит свободно и хорошей струей, но при первом мочеиспускании она может быть окрашена в красноватый цвет. Пугаться не стоит, это нормально и больше не должно повториться. В послеоперационном периоде рекомендуется часто мочиться, чтобы не допускать растяжения стенок пузыря, позволяя его слизистой регенерировать.
При небольших размерах простаты с аденомой, которая сдавливает уретру, может быть выполнена трансуретральная инцизия. Операция направлена не на иссечение самого новообразования, а на восстановление тока мочи, и заключается в рассечении ткани опухоли. Учитывая «нерадикальность» метода, рассчитывать на длительное улучшение не приходится, а за инцизией через какое-то время может последовать ТУР.
К числу щадящих методик лечения аденомы простаты относят лапароскопическое удаление. Оно проводится при помощи оборудования, вводимого в полость малого таза через проколы брюшной стенки. Технически такие операции сложны, требуют проникновения внутрь тела, поэтому предпочтение все же отдается ТУР.
Видео: трансуретральная резекция аденомы простаты
Малоинвазивные операции на простате
Малоинвазивные способы лечения успешно развиваются и внедряются в различных областях хирургии, в том числе, и урологии. Они проводятся через трансуретральный доступ. К ним относят:
- Микроволновую термотерапию;
- Вапоризацию с помощью электрического тока;
- Электрокоагуляцию опухоли;
- Криодеструкцию;
- Лазерную абляцию.
Преимуществами малоинвазивного лечения являются относительная безопасность, меньшее число осложнений по сравнению с открытыми операциями, короткий реабилитационный период, отсутствие необходимости в общем наркозе и возможность его применения у мужчин, которым операция противопоказана в принципе по ряду сопутствующих заболеваний (тяжелая недостаточность сердца и легких, патология свертывания крови, сахарный диабет, гипертония).
Общим в этих методиках можно считать доступ через уретру без разрезов кожи и возможность местного обезболивания. Различия состоят лишь в виде физической энергии, которая разрушает опухоль – лазер, ультразвук, электричество и т. д.
Микроволновая термотерапия состоит в воздействии на ткань новообразования высокочастотными микроволнами, которые ее нагревают и разрушают. Метод может быть применен как трансуретрально, так и посредством введения ректоскопа в прямую кишку, слизистая которой при процедуре не повреждается.
Вапоризация приводит к нагреванию ткани, испарению жидкости из клеток и их разрушению. Этот эффект можно достичь, действуя электрическим током, лазером, ультразвуком. Процедура безопасна и эффективна.
При криодеструкции, наоборот, аденома разрушается действием холода. Стандартным средством при этом является жидкий азот. Стенка мочеиспускательного канала при процедуре согревается, чтобы не допустить ее повреждения.
 Лечение аденомы простаты лазером – довольно эффективный и один из самых современных способов избавления от опухоли. Смысл его заключается в действии на опухолевую ткань лазерного излучения и одновременной коагуляции. Плюсы лазерного лечения – бескровность, быстрота, безопасность, возможность применения у тяжелых и пожилых пациентов. Эффективность лазерного удаления простаты сопоставима с таковой при ТУР, при этом вероятность осложнений в разы ниже.
Лечение аденомы простаты лазером – довольно эффективный и один из самых современных способов избавления от опухоли. Смысл его заключается в действии на опухолевую ткань лазерного излучения и одновременной коагуляции. Плюсы лазерного лечения – бескровность, быстрота, безопасность, возможность применения у тяжелых и пожилых пациентов. Эффективность лазерного удаления простаты сопоставима с таковой при ТУР, при этом вероятность осложнений в разы ниже.
Лазерная вапоризация – это, как говорится, «последний писк» в области малоинвазивного лечения аденомы простаты. Воздействие осуществляют лазером, испускающим зеленый лучи, который приводит к закипанию воды в клетках опухоли, ее испарению и разрушению паренхимы аденомы. Осложнения при таком лечении практически не случаются, а пациенты отмечают стремительное улучшение самочувствия сразу после операции.
Лазерное удаление аденомы особенно показано мужчинам с сопутствующими нарушениями гемостаза, когда риск кровотечения чрезвычайно велик. При действии лазера просветы сосудов как бы запаивается, что практически исключает возможность кровоточивости. Процедура может быть проведена амбулаторно, что тоже – несомненное преимущество. У молодых мужчин после лазерной вапоризации не нарушается половая функция.
Видео: лазерная вапоризация аденомы предстательной железы
Возможные последствия операции на аденому простаты и реабилитация
Как бы ни старались хирурги, полностью исключить вероятные осложнения радикального лечения невозможно. Особенно высок риск при полостной операции, он есть при ТУР, а в случае эндоскопического удаления – минимален.
Наиболее частыми осложнениями раннего послеоперационного периода можно считать:
- Кровотечения;
- Инфекционно-воспалительные изменения;
- Тромбозы вен ног, легочной артерии и ее ветвей.
Более отдаленные последствия развиваются в пределах органов малого таза. Это стриктуры (сужения) уретры на фоне разрастания соединительной ткани, склероз стенки мочевого пузыря в месте отхождения уретры, нарушения половой функции, недержание мочи.
 Для профилактики осложнений важно соблюдать рекомендации врача касательно поведения сразу же после вмешательства, а также в более поздние сроки, до того момента, как ткани восстановятся полностью. В послеоперационном периоде необходимо:
Для профилактики осложнений важно соблюдать рекомендации врача касательно поведения сразу же после вмешательства, а также в более поздние сроки, до того момента, как ткани восстановятся полностью. В послеоперационном периоде необходимо:
- Ограничить физические нагрузки не менее, чем на месяц;
- Исключить половую активность на месяц минимум;
- Обеспечить хороший питьевой режим и своевременное опорожнение мочевого пузыря (лучше – чаще);
- Отказаться от пряной, острой, соленой пищи, алкоголя, кофе;
- Ежедневно выполнять гимнастику для активизации кровотока и повышения общего тонуса.
Отзывы мужчин, перенесших операции по поводу аденомы предстательной железы, неоднозначны. С одной стороны, пациенты отмечают значительное облегчение симптоматики, улучшение мочеиспускания, уменьшение болей, с другой – при наиболее частых типах лечения (полостном и ТУР) большинство сталкивается с недержанием мочи и нарушением потенции. Это не может не сказываться на психологическом состоянии и качестве жизни.
Вину за высокую вероятность некоторых осложнений несут и сами мужчины, ведь посещать ежегодно уролога в зрелом и пожилом возрасте привык далеко не каждый. Почти стандартна ситуация, когда на прием приходит пациент с крупной аденомой, требующей более активного лечения, нежели лазер, коагуляция, криодеструкция, а отсюда – недержание мочи, импотенция, кровотечения. Чтобы облегчить и саму операцию, и восстановление после нее, нужно сразу же обращаться к врачу, как только появятся первые признаки неблагополучия в мочеполовой системе.
Лечение аденомы можно пройти бесплатно в государственной клинике, но многие больные избирают платные операции. Стоимость их очень варьирует в зависимости от уровня клиники, оборудования и населенного пункта.
Малоинвазивные операции и ТУР в среднем стоят около 45-50 тысяч рублей, в Москве эта цифра может достигать 100 тысяч и более. Полостное удаление железы в столице обойдется от 130 тысяч рублей в среднем и от 50-55 тысяч в других городах. Наиболее дорогой оказывается лапароскопическая аденомэктомия, на которую придется потратить порядка 150 тысяч рублей.
Источник operaciya.info