Возбудители микоплазмозов микоплазмы являются отдельным классом микроорганизмов, отличающимся как от бактерий, так и от вирусов. По классификации I.M. Robinson и Е.А. Freundt (1987), они относятся к классу Mollicutes, семейству Mycoplasmataceae, в состав которого входят два рода: Мусоplasma (около 100 видов) и Ureaplasma (идентифицировано 3 вида).
Микоплазмы — группа полиморфных грамотрицательных микроорганизмов, в составе которых имеются наиболее мелкие, свободно живущие на искусственных питательных средах прокариоты. Из известных в настоящее время 15 видов микоплазм, вегетирующих в органах человека, достоверно патогенной является М. pneumoniae — возбудитель респираторной инфекции. Три вида микоплазм названы генитальными (М. hominis, M. genitalium, U.urealiticum). В последние годы появились данные о некоторой относительности понятия "генитальные микоплазмы человека", так как при уретритах у мужчин были выявлены М. fermentans [Mardh P.A., Westrom L., 1980]. Предполагается, что последняя может играть роль кофактора при развитии СПИДа.
Генитальные микоплазмы широко распространены среди населения и относятся к ЗППП.
Микоплазмы отличаются от бактерий отсутствием ригидной клеточной стенки, мельчайшими размерами репродуцирующихся частиц (120-150 нм), способностью проходить через бактериальные фильтры. От вирусов микоплазмы отличаются способностью расти на бесклеточных питательных средах и метаболизировать ряд субстратов, наличием у них одновременно ДНК и РНК, чувствительностью к некоторым антибиотикам.
Репродуцирующиеся частицы (клетки) микоплазм чаще всего имеют округлую или овальную форму, но встречаются также пылевидные, зернистые, нитевидные, ветвящиеся, звездчатые и шаровидные вакуолизированные образования.
Проявление патогенного действия микоплазм на человека связано с малыми размерами клетки и ее генома, отсутствием клеточной стенки и сходством строения клеточной мембраны с мембранами организма-хозяина [Bredt W. et al., 1982]. Малый размер генома ограничивает синтетические способности микоплазм, что делает их паразитами, вынужденными существовать за счет синтеза веществ эукариотическими клетками.
Отсутствие клеточной стенки и малые размеры микоплазм обеспечивают их тесное прилегание или внедрение в мембрану клеток организма-хозяина (поверхность эпителия, выстилающего мочеполовые и фекальные пути), что делает их более защищенными от воздействия гуморальных и клеточных факторов иммунитета.
Продукты обмена веществ микоплазм (перекиси, нуклеазы, гемолизины и др.) оказывают в свою очередь разрушающее действие на клетки организма-хозяина.
Структурное сходство мембран микоплазм и мембран клеток организма-хозяина, их тесное соседство способствуют обмену антигенами. Это ведет к маскировке антигенов микоплазм, худшему распознаванию их как чужеродных, гетерогенизации антигенов клетки-хозяина и аутоиммунизации [Савичева A.M. и др., 1996].
Имеется достаточно данных, свидетельствующих о роли генитальных микоплазм в развитии негонококкового и постгонорейного уретрита, доказана также их этиологическая роль в возникновении сальпингитов, кольпитов, эндоцервицитов, внутриутробных инфекций, преждевременных родов, выкидышей, мертворождений, бесплодия у мужчин, простатитов.
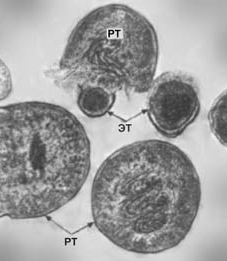
Клетки М.hominis имеют округлую или овальную форму, величину от 100×120 до 600×1200 нм, покрыты трехслойной асимметричной мембраной толщиной до 10 нм. Их центральная зона представлена сетью тонких агрегированных осмиофильных нитей ("ядерная область"). Там же располагаются мембранные структуры размером 60×95 нм, состоящие из сложно упакованных трехслойных мембран с повышенной осмиофильностью. К ним подходят многочисленные нити нуклеотида.
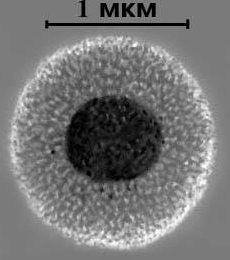
Морфология клеток микоплазм разных видов практически одинакова. Совершенно одинакова и морфология колоний у разных сапрофитных и патогенных видов. По внешнему виду выделяют микоплазмы, образующие на плотных питательных средах относительно большие колонии, достигающие после 3 -5-дневного роста 1,5 — 2 мм в диаметре, с уплотненным врастающим в среду центром и нежным ажурным краем, который напоминает яичницу-глазунью.
Микоплазменные простатиты. Несмотря на отсутствие сомнений в том, что M.hominis может быть причиной эндометритов, сальпингитов, послеабортной и послеродовой лихорадки, этиологическая роль M.hominis в развитии негонококковых уретритов у мужчин все еще дискутируется. При этом преобладает взгляд на M.hominis у мужчин как на нормальных представителей сапрофитной флоры, которые, подобно другим микроорганизмам с условно-патогенными потенциями, при особых обстоятельствах могут стать причиной воспаления мочеиспускательного канала [Каган Г.Я., 1981] – взгляд, который в настоящее время отошел в прошлое.
По данным ряда авторов, частота выделения M.hominis при негонококковых уретритах у мужчин варьирует от 13 до 37 % [Taylor-Robinson D., McCormack W.N., 1980; Oriel J.D., 1983]. О причастности M.hominis (наряду с другими факторами экзогенной и эндогенной природы) к развитию хронического простатита свидетельствует их выявление у 10 % больных хроническим абактериальным простатитом. Количество микоплазм, выделенных из секрета предстательной железы таких больных, отвечало критериям их патогенности. M.hominis были выделены также из биоптата железы — частота их обнаружения при простатитах достигает 49 %, а при склерозе предстательной железы — 41 %.
Кроме "классических" микоплазм, известных с конца XIX в., обнаружена группа микоплазм, зрелые колонии которых настолько малы (от 5 до 20 мкм), что их можно видеть лишь под микроскопом с сильной лупой. Эти микоплазмы выявил впервые в 1954 г. М.С. Schepard у больных негонококковыми уретритами. Позднее он назвал их Т-формами (от английского слова tiny — крошечный). Клетки Т-штаммов микоплазм имеют те же морфологические и биологические особенности, что и "классические" микоплазмы. Однако в отличие от последних Т-штаммы для роста нуждаются в мочевине, которую они метаболизируют с помощью вырабатываемого ими фермента уреазы. Выделяющийся при этом аммоний заметно ощелачивает среду, что легко определить по изменению цвета индикатора (фенолового красного). Указанная активность Т-штаммов микоплазм дала основание переклассифицировать их в особый род — U.urealiticum.
В соответствии с электронно-микроскопическими исследованиями клетки U.urealiticum морфологически можно условно разделить на 3 типа: малые (120-150 нм) с гомогенной цитоплазмой и множеством рибосом; средние (500 — 750 нм) с рибосомами по периферии; большие, раздутые с оптически более плотной негомогенной цитоплазмой и выраженным нуклеотидом, представленным агрегированными фибриллами ДНК [Клицунова Н.В., 1976].
У мужчин U.urealiticum играют более важную роль в развитии патологии уретры и придаточных половых желез, чем M.hominis. Женщины же нередко являются бессимптомными носителями уреаплазм. Чаще они выявляются у женщин с повышенной сексуальной активностью, при воспалительных заболеваниях половых органов и у беременных [Taylor-Robinson D., McCormak W.M., 1980]. Однако в 83 -87 % случаев они были выявлены у женщин, имевших половой контакт с мужчинами, больными уреаплазменным уретритом [Делекторский В.В. и др., 1987]. Уникальной особенностью U.urealiticum является их протеазная активность, направленная на IgA человека [Robertson J.A., Stemke G.W., 1982]. Специфическая протеаза обнаружена у всех ее штаммов. Под ее действием IgA расщепляется на фрагменты с молекулярной массой НО и 50 кДа. Фермент устойчив к действию ЭДТФ и чувствителен к трипсину. Известно 16 серотипов U. urealiticum [Lin J.-S.L., 1985]. Отдельные серотипы имеют между собой серологические перекресты благодаря наличию в мембране различных сероваров сложного многополостного антигена [Teng L.J. et al., 1994]. При этом от 10 до 40 % выделенных от больных культур представляли собой смесь сероваров [Lin J.-S.L., 1985].
Частота выявления уреаплазм при негонококковых уретритах у мужчин, приближается к 50 %. Доказательства развития уретритов уреаплазменной природы были получены также при заражении добровольцев.
Уреаплазменные простатиты — довольно частое проявление уреаплазменной инфекции.
Считается, что бесплодие у мужчин, вызванное уреаплазмами, может быть обусловлено как воспалительным процессом в предстательной железе, так и влиянием уреаплазм непосредственно на сперматозоиды и их подвижность. По данным Ю.В.Вульфович и соавт. (1995), при обследовании 630 больных с урогенитальной патологией было установлено, что в большинстве случаев (91 — 100 %) они инфицированы M.hominis и/или U. urealiticum. Доказано, что M.hominis и U. urealiticum могут персистировать не только в урогенитальном, но и в респираторном тракте, а также в других тканях организма. Не исключена возможность транзиторного гематогенного заноса этих возбудителей из очага их персистенции в другие ткани при нарушении естественных барьеров (травма) и различных стрессорных состояниях организма, сопровождающихся иммуносупрессией.
M.hominis и U. urealiticum часто встречаются в ассоциации с гонококками. Предполагается, что воздействие на гонококк метаболитами уреаплазм, в частности аммиаком, повышает адаптационные возможности гонококка. Такие гонококки практически недоступны или малодоступны для фагоцитов. Внешнее покрытие образуется не только у гонококков, но и у уреаплазм.
В литературе последних лет все чаще сообщается о важной роли в развитии урогенитальной патологии у мужчин и женщин M.genitalium. Частота выявления M.genitalium с помощью полимеразной цепной реакции (ПЦР) среди мужчин с явлениями уретрита составляет от 10 до 19,4 % [Charron A. et al., 1995; Casin I. et al., 1995].
D.T.Hooton и соавт. (1988) отметили повышение титров антител к M.genitalium у 29 % мужчин с негонококковыми уретритами и только у 12 % клинически здоровых мужчин. Антитела к этому виду микоплазм также были выявлены у 7 из 8 женщин, страдавших воспалительными заболеваниями тазовых органов, тогда как у клинически здоровых девушек эти антитела не обнаруживались [Thapa S., Kenny G.E., 1987].
По-видимому, M.genitalium в большей мере причастна к развитию хронических и рецидивирующих негонококковых уретритов, в том числе и их осложнений, таких, как хронический простатит.
реферат по книге «Хронический уретрогенный простатит». В.А. Молочков, И.И. Ильин (М. “Медицина”1998)
Источник potencya.com
Лечение хронического простатита остается до настоящего времени трудной задачей, несмотря на многообразие применяемых методов лечения и лекарственных средств. Это объясняется сложностью структуры предстательной железы, многочисленностью причин заболевания и трудностью их устранения, склонностью простатита к упорному, рецидивирующему течению. Прежде всего необходимо изменить образ жизни пациента, устранив влияние многих вредных факторов — таких, как гиподинамия, алкоголь, а также нормализовать половую жизнь и т. д.
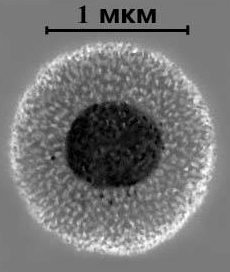
Микоплазмы – Колония М. hominis на плотной питательной среде
В силу анатомо-физиологических особенностей предстательной железы мужчина обречен на длительное и упорное течение хронического воспалительного процесса, если не удалось справиться с ним в острой стадии заболевания. К сожалению, ее может и не быть, так как простатит бывает и первично хроническим, то есть начавшимся незаметно, исподволь или как следствие воспаления мочеиспускательного канала.
Лечим хронический простатит
Лечение простатита — процесс длительный, сложный, сопровождающийся некоторыми ограничениями. Так что не стоит ждать немедленного терапевтического эффекта, только терпение и оптимизм позволят справиться с болезнью.
Терапия хронического простатита должна быть прежде всего причинной (этиологической) и направленной на предрасполагающие к болезни условия, то есть патогенетической. Как мы уже знаем, причиной болезни являются инфекция и венозный застой в тазу и предстательной железе. Причинной, или этиологической, может быть антибактериальная и антивирусная терапия, направленная на патогенные микробы и другие возбудители — вирус герпеса, уреаплазмы, хламидии и т. д.
Хламидия, или Chlamydia trachomatis, частый источник проблем с простатой
Патогенные бактерии выявляются при бактериологических посевах секрета предстательной железы. При этом определяют их чувствительность к различным антибиотикам. Проводят посевы на микоплазмы, исследуют соскоб слизистой оболочки ладьевидной ямки мочеиспускательного канала на хламидии. Противоинфекционное лечение должно проводиться теми лекарственными препаратами, которые действуют на эти виды возбудителей. Даже при наличии патогенных микробов (золотистый стафилококк, кишечная палочка и др.) возможно сочетание их с вирусами, микоплазмами, хламидиями. Поэтому целесообразно назначение и противовирусных, антихламидийных препаратов.
Что такое микоплазма?
Фактически, это все организмы, которые входят в семейство Mycoplasmataceae. При бактериологическом исследовании (в мазке) их можно заметить как зерна, иногда нити или глобулы разных размеров. При этом разные Mycoplasmataceae нельзя отличить от кокковой флоры и друг от друга. Для точной идентификации прибегают к посеву (культуральный метод), либо используют более совеременный метод ДНК -диагностики (полимеразной цепной реакции).
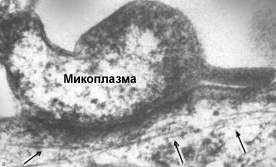
Микоплазма при увеличении в 120 раз
Важной особенностью микоплазм является отсутствие “жёсткой” клеточной стенки, а их плазматическая мембрана содержит в себе сходные с человеческими антигены. Согласно последним данным стало известно, что уреаплазмы способны встраивать антигены человеческих лимфоцитов в свою оболочку.
Клиническая картина воспалительного процесса, при котором обнаруживаются микоплазмы, не имеет характерных симптомов. В литературе описаны клинические симптомы уретрита, простатита, послеродового эндометрита, артрита у взрослых, при которых выделялись М. homiis, M. genitalium или U. urealyticum в монокультурах.
Вызванные микоплазмами урогенитальные инфекции могут быть острыми, хроническими и бессимптомными.
Острый микоплазмоз
Продолжительность инкубационного периода при остром микоплазмозе может колебаться от 3 дней до3 -5 недель, иногда до 2 мес. Есть данные, что средняя продолжительность инкубационного периода при воспалении мочеиспускательного канала – уретры – составляет 19 дней.
При остром микоплазмозе инкубационный период может продолжаться от 3 дней до 3-5 недель, иногда может составлять несколько месяцев. Есть данные, что при воспалении мочеиспускательного канала (уретры) продолжительность инкубационного периода равняется 19 дням.
Хронический микоплазмоз
Негонококковые уретриты, простатиты, воспаление семенных пузырьков, придатков яичка, мочевого пузыря, возможно развитие восходящей инфекции почек – все это можно отнести к хроническим. Если уреаплазмы способны расщеплять мочевину, то их считают фактором, вызывающим образованием мочевых камней в почках. Часто микоплазмы обнаруживаются при хронических гинекологических заболеваниях, воспалительных процессах в брюшной полости. С другой микрофлорой мико- и уреаплазмы участвуют в формировании бактериального вагиноза.
Бессимптомный микоплазмоз
Бессимптомные формы (или микоплазмоносительство) не сопровождаются воспалением. При здоровом иммунитете заболевание может продолжаться неограниченно долго без каких-либо заметных на первый взгляд отрицательных последствий для организма, в котором микоплазмы персистируют, т.е. оказывают пагубное воздействие на ткани и органы. Носитель может быть источником передачи инфекции половым партнёрам. При ослаблении иммунитета (причины которого могут быть различными – от неполноценного питания и стресса, до переохлаждения и какого-либо общего заболевания, беременности, родов и т.п.) носительство перестаёт быть бессимптомным, появляются признаки воспаления и развивается заболевание. Есть данные, что приблизительно 40% всех воспалительных заболеваний мочеполовых органов вызываются микоплазмами. Адаптируясь к длительному существованию в условиях конкретного организма, мико – и уреаплазмозы трудно поддаются лечению, часто рецидивируют, приводят к осложнениям.
Факторами, усиливающими потенциальную опасность микоплазм, могут стать:
- ослабление иммунитета
- беременность
- оперативные вмешательства и т. п.
Лечение микоплазменной инфекции
Должно быть комплексным и проводиться только специалистом. Необходимо санировать (избавить от инфекции) все очаги, только тогда можно ожидать благоприятный эффект.
Источник uromax.ru
Был на приеме у уролога с жалобами: боли внизу живота, дискомфорт в промежности, слабая струя мочи, жжение в уретре при мочеиспускании, преждевременная эякуляция, к вечеру подъем Т до 37,2, утром Т в норме, снижение либидо. Частых мочеиспусканий нет, ложных позывов тоже.
Результаты анализов:
Микроскопия секрета простаты
Лейкоциты — 23 в п/з
Эритроциты —
Амилоидные тельца —
Лицитиновые зерна — умеренно
Кристаллы Бетхера — ед
Гонококки, Трихомонады, Грибы — не обн.
Флора — бактерии (кокки).
Обнаружены: хламидии, микоплазмы
Мазок из уретры:
Лейкоциты 1-2-1 в п/з
Эпителий — ед
Эритроциты —
Липоидные тельца —
Сперматозоиды, Трихомонады, Гоннококки — не обн.
Флора — бактерии (кокки) — ед.
ОАМ, ОАК — в норме
Соскоб ПЦР из уретры (сдавал за неделю до похода к врачу в независимой лаборатории):
Хламидии, Микоплазмы, Трихомонады, Гарднереллы, Герпес I, II, ЦМВ — не обнаружено
Диагноз установлен: Урогенетальный хламидиоз, Микоплазмоз, хронический простатит
Простокор 5 инъеций по 2 мл ч/з день
КВЧ, магнитотерапия с первого дня, не менее 10 процедур.
Свечи Генферон по 1/2 св. 2 р/д
Трихопол — 250 мл. по 2 т 3 р/д 10 дней или Наксоджин 500 мг. 2 р/д
Юнидокс-Солютаб — 100 мг. по 1 т 2 р/д 10 дней
После Юнидокс-Солютаб Вильпрафен по 2 т. 3 р/д 7 дней
Флуконазол по 1 капс. каждый 5-й д. курса.
Возникло 2 вопроса:
1 На сколько эффективен данный курс, нет ли чего лишнего ? Поскольку препараты достаточно дорогостоящие.
Для чего в данной схеме Трихопол (Наксоджин) ? В аннотации к тирихополу прочитал, что он против трихомонад и гарднерелл, которых у меня обнаружено не было. И дозировка в схеме отличается от стандартной, указанной в аннотации к препарату.
Источник www.consmed.ru