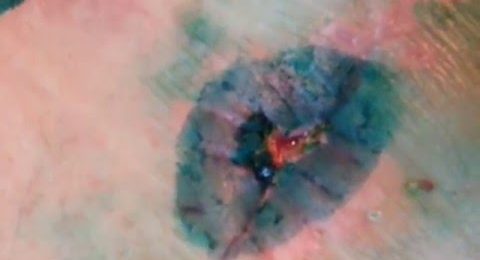
Чем опасен абсцесс предстательной железы
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Абсцесс предстательной железы представляет собой образование гнойных очагов в тканях железы. Возникнуть заболевание может по двум причинам: вследствие попадания гнойных продуктов из какой-либо части организма в простату через кровь (септикопиемия), или после перенесенного простатита, то есть в форме осложнения. По распространенности преобладает именно первый вариант. Серьезность патологического процесса зависит от его стадии. Так, на начальных этапах образования очаги гноя могут быть подавлены приемом антибиотиков, в то время как запущенный абсцесс лечится исключительно хирургическим путем.
Клиническая картина

Симптоматику абсцесса тяжело перепутать с проявлениями других заболеваний простаты, таких как аденома и простатит.
Этому во многом способствуют следующие симптомы:
- резкая пульсирующая боль, ощущаемая в промежности и распространяющаяся в область прямой кишки. Иногда может казаться, что пульсирует простата;
- затруднения дефекации и мочеиспускания. Всему виной резкие болевые ощущения, провоцирующие иногда даже задержку мочи;
- высокая, достигающая иногда 40 градусов, температура тела;
- сильный озноб.
В целом самочувствие больного тяжелое – сказывается высокая интоксикация организма.
 Также в ряде случаев наблюдается сильное потоотделение и учащенное сердцебиение, что свидетельствует об активной борьбе иммунной системы с недугом. Если своевременно не бороться с патологией должным образом, она может вызвать серьезные осложнения. Характер и вид осложнений зависят от того, в каком месте лопнула разросшаяся гнойная капсула. Чаще всего нагноения проникают в прямую кишку, образуя тем самым свищ. Весь процесс сопровождается сильной болью – постоянно пульсирует простата. Сам гной при этом можно заметить в каловых массах.
Также в ряде случаев наблюдается сильное потоотделение и учащенное сердцебиение, что свидетельствует об активной борьбе иммунной системы с недугом. Если своевременно не бороться с патологией должным образом, она может вызвать серьезные осложнения. Характер и вид осложнений зависят от того, в каком месте лопнула разросшаяся гнойная капсула. Чаще всего нагноения проникают в прямую кишку, образуя тем самым свищ. Весь процесс сопровождается сильной болью – постоянно пульсирует простата. Сам гной при этом можно заметить в каловых массах.
Также гнойная капсула из предстательной железы способна прорываться и в другие близлежащие органы: мочевой пузырь и уретральный канал. В обоих случаях свидетельством распространения патологического процесса за пределы основного поражаемого органа служит резкий неприятный запах мочи и наличие в ней гноя.
- Никогда
- Один раз в сутки
- Реже, чем в 50% случаев
- Примерно в 50% случаев
- Чаще, чем в половине случаев
- Почти всегда
Причины абсцесса простаты
 Абсцесс предстательной железы принято делить на первичный и вторичный. Наибольшую встречаемость имеет первый тип, когда скопления гноя проникают в структуры железы из крови. Как это происходит? Все начинается с того, что человек заболевает, например, гнойной ангиной. При недостаточно сильном иммунитете гнойный очаг, находящийся в носоглотке, попадает в кровь. «Плавая» в крови, отходы процесса борьбы клеток организма с инфекцией, разносятся по органам, попадая в том числе и в предстательную железу. Под влиянием ослабляющих местный иммунитет факторов, таких как переохлаждение, в месте, куда попала частичка гноя, образуется новый очаг. Так возникает абсцесс предстательной железы.
Абсцесс предстательной железы принято делить на первичный и вторичный. Наибольшую встречаемость имеет первый тип, когда скопления гноя проникают в структуры железы из крови. Как это происходит? Все начинается с того, что человек заболевает, например, гнойной ангиной. При недостаточно сильном иммунитете гнойный очаг, находящийся в носоглотке, попадает в кровь. «Плавая» в крови, отходы процесса борьбы клеток организма с инфекцией, разносятся по органам, попадая в том числе и в предстательную железу. Под влиянием ослабляющих местный иммунитет факторов, таких как переохлаждение, в месте, куда попала частичка гноя, образуется новый очаг. Так возникает абсцесс предстательной железы.
В целом же клиническая картина выглядит так:
- Сначала воспаление простаты (простатит) переходит в хроническую форму.

- Медленно, но верно, нарушается обмен веществами в тканях простаты.
- Ухудшается питание структур железы.
- Формируется застой отработавших свой ресурс веществ.
- Образуются гнойнички.
В остальном оба типа заболеваний идентичны: также пульсирует простата и также болит все вокруг больного органа.
Как определяют абсцесс простаты
Диагностика данного заболевания представляет собой проведение множества промежуточных исследований, анализов биоматериала и наблюдений за клиническими проявлениями.
Основными же методами диагностики абсцесса на сегодняшний день являются:
- Трансректальное ультразвуковое исследование (ТРУЗИ).
- Ректальное пальцевое исследование.
- Анализ крови на наличие патогенной микрофлоры.
- Исследование мочи на присутствие в ней гноя.
 Пальцевое исследование обладает средней степенью эффективности. При наличии болезни в районе железы прощупывается небольшое мягкое образование – результат скопления бактерий. Такое обследование имеет большой недостаток – при его проведении необходимо соблюдать осторожность из-за риска возникновения бактериотоксического шока.
Пальцевое исследование обладает средней степенью эффективности. При наличии болезни в районе железы прощупывается небольшое мягкое образование – результат скопления бактерий. Такое обследование имеет большой недостаток – при его проведении необходимо соблюдать осторожность из-за риска возникновения бактериотоксического шока.
Не только определить наличие, но и понять, где находится и насколько велик абсцесс предстательной железы, помогает ультразвуковое исследование. Этот безболезненный способ обладает высокой эффективностью, по сравнению с остальными методиками. Также при помощи ультразвука контролируется множество хирургических операций, проводимых с железой.
- Да
- Нет
Абсцесс простаты: причины, симптоматика и лечение
Говоря проще данное заболевание, представляет собой гнойнички в простате. Относят его к недугам инфекционно-воспалительного происхождения. Абсцесс простаты серьезная болезнь, опасна своим дальнейшим развитием – сепсисом или перитонитом. При последнем содержимое гнойничка может заразить не только уретру или клетчатку малого таза, но и брюшную полость.
Что представляет собой данное заболевание?
Как уже говорилось выше, это гнойнички в простате. Оно делится на два типа:
- Первичное – самостоятельное заболевание. Симптомы ярко выражены. У больного поднимается температура, его лихорадит, болевые ощущения резкие пульсирующие;
- Вторичное – представляет собой осложнение простатита. Встречается намного чаще. Симптомы не так ярко выражены, как в первом случае, но опасность в том, что гнойник в любое время может прорваться. А чем это грозит, написано выше.
 Абсцесс предстательной железы
Абсцесс предстательной железы
В зависимости от причин возникновения зависит и способ лечения. Но все же имеются общие этапы в развитии недуга:
- В простате возникает очаг застоя с последующим отеком;
- Следствием этого становится затрудненный ток крови;
- Образуются продукты обмена, которые способствуют развитию воспалительного процесса;
- В простате образуется множество мельчайших гнойничков;
- Все гнойнички в итоге срастаются в один большой гнойник – образуется абсцесс.
Причины образования абсцесса простаты
Условно их можно подразделить на две группы:
- Из-за внешних факторов;
- Из-за внутренних.
Большинство внешних факторов относится к первичному абсцессу. Ведь что такое гной – это останки вредоносных бактерий, которые были уничтожены защитными силами организма. Так вот, к примеру, при заболевании мужчины гнойной ангиной данные останки попадают в кровь, заражая ее. У мужчины развивается септикопиемия – множественные гнойнички по всему телу и внутренним органам из-за «блуждающего» по крови гноя. Таким естественным образом с током крови гной доплывает до здоровой простаты, часть его оседает в последней образовывая новый гнойный очаг. Факторами, способствующими появлению данного абсцесса, являются:
- Переохлаждение в тазовой области мужчины;
- Слабая иммунная система и т.д.
 Ослабленный иммунитет может стать причиной развития абсцесса!
Ослабленный иммунитет может стать причиной развития абсцесса!
Единственным плюсом является то, что данный тип заболевания встречается в медицинской практике крайне редко.
Зато вторичный абсцесс представляющий собой дальнейшее развитие простатита. Медицинская статистика показывает, что частота осложнения этой мужской немощи ровна примерно 5 %. С одной стороны цифра вроде небольшая, а с другой учитывая количество мужского населения страдающего простатитом.
Чаще всего причина такого осложнения кроется в несвоевременном или неправильном лечении предстательной железы. И как итог – воспалительный процесс продолжается, увеличивается отек, из-за чего в тело простаты не поступает свежая кровь, а значит и природная защита организма не работает. В простате начинают скапливаться продукты обмена, в совокупности все это приводит к возникновению сперва мелких гнойничков, которые по мере разрастания сливаются в более крупные, пока все не соединится в один – так начинается абсцесс.
Причины вызывающие гнойное поражение предстательной железы:
- Ослабленный иммунитет;
- Болезни мочеполовой системы;
- Переохлаждения органов, расположенных в малом тазе;
- Мочекаменная болезнь;
- Нерегулярная половая жизнь;
- Запущенный или нелеченый простатит.
Клиническая картина
Она довольно характерна для подобных заболеваний:
- Тяжелое общее состояние;
- Высокая температура (до 40 и выше);
- Сильная лихорадка.
Кроме этого у больного наблюдается сильная потливость и учащенное сердцебиение. Пациент жалуется на сильную пульсирующую боль в области промежности, которая распространяется и на область прямой кишки. Кроме боли в этих областях ощущается тяжесть. Из-за сильной боли у мужчины затруднены акты дефекации и мочеиспускания, в дальнейшем это может привести к острой задержке мочи. Определить это, кстати, довольно просто – над лобком мужчины появляется округлое образование, если на него надавить (очень аккуратно), то позывы к мочеиспусканию усиливаются.
 При абсцессе простаты появляется сильная потливость, учащается сердцебиение
При абсцессе простаты появляется сильная потливость, учащается сердцебиение
Если же был допущен прорыв абсцесса, то моча принимает мутный цвет из-за содержащегося в ней гноя, в кале также можно увидеть гнойные вкрапления.
Диагностика заболевания
Несмотря на характерные признаки процедура диагностирования необходима. Особых сложностей она не представляет.
В первую очередь мужчина должен сдать общий анализ крови и мочи. Если в них увеличен уровень лейкоцитов и содержание белка, то можно говорить о наличии воспалительного процесса. А повышенный уровень СОЭ скажет о том, что в организме имеется очаг гнойного образования.
Врач может дополнительно назначить следующие исследования:
- Пальпация мужской железы;
- Биопсия содержимого гнойника;
- УЗИ – на нем специалист сможет увидеть размеры воспалительного процесса;
И только на основании совокупности результатов инструментального и лабораторного обследования врач поставит диагноз и назначит лечение.
Лечение
Существует два вида этого процесса. Первый — это традиционный при помощи медикаментов, различных терапевтических и других неоперативных процедур. Второй вид лечения – это хирургический.
Традиционное лечение применяется только в случаях, если гнойнички еще маленькие, без сформированной собственной капсулы. В основном используются следующие группы антибиотиков – цефалоспорины, аминогликозиды и фторхинолоны. Дезинтоксикацию организма проводят внутривенным вливанием специальных лекарственных препаратов, проводится иммуностимулирующая терапия. Болевой синдром купируют парапростатической и прексакральной блокадой.
 Вскрытие абсцесса простаты
Вскрытие абсцесса простаты
А вот если диагностика показывает один крупный гнойник, с полностью сформированной капсулой, то лечение только хирургическое, недаром же еще Гиппократ говорил: «Где гной – там резать».
Наркоз при операции используется чаще местный, делается укол в определенную точку спины и чувствительность ниже пояса исчезает на определенное время. Далее хирург вскрывает гнойник, промывает его, умершие ткани организма удаляются и все ушивается. Осложнений практически не бывает. В восстановительном периоде пациенту назначают антибиотики, противовоспалительные и дезинтоксикационные препараты.
Что будет если абсцесс не лечить?
Гнойное поражение простаты считается одной из самых опасных заболеваний по нескольким причинам. Во-первых, во многом оно само является осложнением, как вы, наверное, помните, обычного простатита. Во-вторых, нелеченый абсцесс нередко приводит к еще более страшным последствиям:
- Прорыв гнойничка. Об этом уже говорилось выше – гной может попасть в кровь и с ней заразить многие другие органы;
- Могут образоваться свищи в прямой кишке – тогда мочевой пузырь и предстательная железа, к имеющемуся заражению, получат дополнительное, уже каловыми массами;
- Гнойнички образуются и на других органах мочеполовой системы.
Профилактика
Медики всегда говорят, что любую болезнь лучше предупредить, чем потом трудно и долго лечить. Все это в полной мере касается и абсцесса мужской железы.
В первую очередь профилактические меры касаются своевременного и полноценного лечения простатита. Ведь именно его осложнение является основной причиной образования гнойника в простате. Поэтому, как только появятся симптомы простатита, мужчина должен незамедлительно озаботиться его лечением. При этом никакого самолечения и не бросать лечение антибиотиками после первых положительных признаках. Иначе прогнозы будут крайне неблагоприятными.
Также не следует пренебрегать следующими мерами:
- Активное времяпровождение. Даже если нет время на посещение спортзала, достаточно ежедневно получасовых пеших прогулок;
- Сбалансированное питание, соответствующее возрасту и физической активности;
- Своевременно и полноценно лечить все болезни половой сферы;
- Не допускать переохлаждения органов малого таза;
- Полностью отказаться от всех вредных привычек или хотя бы свести их к минимуму;
И регулярные половые отношения. Особенно для мужчин среднего возраста.
Источник dieta.lechenie-potencya.ru
Абсцесс предстательной железы (ПЖ) — это заболевание, при котором в предстательной железе появляются гнойнички. Выделяют два вида абсцессов простаты: первичный и вторичный. Первый (встречается реже) возникает как самостоятельное заболевание предстательной железы, второй (встречается чаще) — как осложнение перенесенного простатита.
Формы и причины возникновения абсцесса простаты
Первичный абсцесс предстательной железы развивается при септикопиемии. Чтобы было более понятно, представим ситуацию: мужчина в результате переохлаждения и простуды заболел гнойной ангиной. Естественно, что этот гной появляется не сам по себе, а в результате борьбы организма с бактериями, которые поселились в области зева и носоглотки. Защитные факторы организма попадают сюда из кровеносных сосудов, расположенных вблизи. Следовательно, в эти же сосуды могут попадать те самые бактерии и их остатки — гной, а наличие в крови бактерий и гноя и есть септикопиемия. Таким образом, бактерии начинают «плавать» в крови и «доплывают» до предстательной железы, часть их там остается и вызывают образование нового гнойника (абсцесса), аналогично тому, что в носоглотке. Т.е главное отличие этого вида абсцесса в том, что он появляется в неизмененной, здоровой простате. Естественно, этому способствуют такие факторы как переохлаждение в области таза, слабый иммунитет и т.п. К счастью, данный вид абсцессов предстательной железы встречается очень редко, и рассматривать его подробно нет смысла.
Наибольшую актуальность представляет вторичный абсцесс ПЖ, возникающий как осложнение острого или хронического простатита. По некоторым данным частота такого осложнения достигает 5%. Чаще всего появление абсцесса связано с неадекватным лечением воспаления предстательной железы. В итоге это воспаление затягивается, продолжается застой и отек, нет доступа к свежей крови, а следовательно и к защитным силам организма, здесь скапливаются продукты обмена, особую агрессивность приобретают воспалительные факторы, что все вместе и становится начальным звеном повреждения простаты. Сначала формируются небольшие, еле заметные гнойнички, потом они сливаются в более крупные, которые могут соединиться в один огромный — это и есть абсцесс предстательной железы.
От стадии формирования абсцесса зависит и лечение: на первых оно будет консервативным, затем — обязательно хирургическое.
Абсцесс простаты, являясь осложнением простатита, также может дать свое осложнение при отсутствии необходимой терапии. Самое грозное, что может случиться — это прорыв капсулы с попаданием содержимого в кровь и с последующим развитием септикопиемии. Т.е ее источником становится здесь сама железа, и новые гнойники могут появиться в любых других органах. Также одно из неприятных осложнений — формирование свищей: простата — мочевой пузырь; простата — прямая кишка (в этом случае появляется риск дополнительного инфицирования ПЖ и даже мочевого пузыря за счет каловых масс). Чтобы всего этого избежать, нужно вовремя обращаться за медицинской помощью и добросовестно лечиться.
Симптомы и диагностика
Проявления, она же клиническая картина или симптоматика абсцесса предстательной железы довольно характерна. Общее состояние больного тяжелое, температура высокая, до 40’С и выше с потрясающим ознобом. Наблюдается обильное потоотделение и учащенное сердцебиение. В области промежности возникает резкая сильная и пульсирующая боль, распространяющаяся на прямую кишку, ощущается тяжесть. Дефекация и мочеиспускание затруднены по причине их болезненности, в результате чего развивается острая задержка мочи. Определить это можно по выступающему округлому образованию над лобком, при аккуратном надавливании на который усиливаются позывы к мочеиспусканию. При прорыве абсцесса моча будет мутная из-за примеси гноя, либо гной будет содержаться в кале.
Диагностика абсцесса предстательной железы не представляет трудностей для современной медицины. В первую очередь это общий анализ мочи (ОАМ) и общий анализ крови (ОАК). ОАМ: признаки типичного воспаления: увеличенное количество лейкоцитов (белые тельца крови, которые играют основную роль в формировании иммунитета, в том числе отвечают и за воспаление), повышенное содержание белка (при воспалении повреждаются клетки, а в любой клетке есть белок). ОАК: также увеличенное количество лейкоцитов (свыше 9-ти), и увеличена скорость осаждения эритроцитов (СОЭ свыше 12, также явный признак воспаления).
Затем проводится пальпация предстательной железы через прямую кишку. Доктор вводит в ректум указательный палец и ощупывает простату. Если есть абсцесс, значит железа в этом месте будет размягченной, возможно баллотирование (за счет наличия в абсцессе жидкого содержимого). Сама простата увеличена, очень болезненна и напряжена. Если абсцесс вскрылся в прямую кишку, есть вероятность войти в ПЖ через разрыв.
Ультразвуковая диагностика (УЗИ) — "золотой стандарт" в диагностике абсцесса предстательной железы. С помощью этого метода доктор увидит простату, ее размеры, размеры абсцесса и сколько в нем содержимого. Это помогает не только выявить заболевание, но и наметить тактику лечения. Преимущества метода налицо — быстрота, точность, эстетичность процедуры, низкие затраты.
Для ранней идентификации возбудителя (бактерии, которая стала причиной простатита и абсцесса в последующем), а также для эвакуации содержимого из абсцесса иногда делают его пункцию. Иглой прокалывают кожу и под контролем УЗИ проникают в полость абсцесса, затем шприцем отсасывают находящуюся там жидкость. Идентификация возбудителя необходима для того, чтобы в последующем назначить адекватную антибактериальную терапию. Несмотря на полезность данной манипуляции, выполняют ее редко, так как она травматична, и есть риск дополнительного инфицирования здоровых тканей.
Лечение абсцесса предстательной железы
Лечение абсцесса предстательной железы, как говорилось выше, зависит от стадии болезни. Если гнойнички еще маленькие и у них не сформировалась собственная капсула, то лечение консервативное с применением антибиотиков. Если же установлено (при пальпации, УЗИ), что полость абсцесса большая, ограничена от тканей простаты капсулой и внутри есть содержимое (гной) — это прямое и абсолютное показание к хирургической операции. "Где гной — там разрез" — говорил еще великий Гиппократ.
Наркоз чаще (и лучше) делают местный (укол в спину — и исчезает чувствительность от пояса и ниже). Абсцесс вскрывают, промывают, нежизнеспособные ткани удаляют и все ушивается на место. Осложнений при такой операции, как правило, не бывает. В послеоперационном периоде назначают противовоспалительные препараты, антибиотики и дезинтоксикационную терапию.
При своевременном лечении прогноз для жизни и репродуктивной функции благоприятный.
Чтобы исключить возобновление простатита, а с ним и абсцесса, необходимо заниматься профилактикой данных заболеваний. Рекомендуется физическая активность, чтобы не было застоя крови в малом тазу. Эту область нужно всегда содержать в тепле, ежегодно проходить профилактические осмотры, своевременно лечить простудные и другие заболевания. При первых подозрениях на возможную проблему с предстательной железой, необходимо немедленно обратиться за консультацией к лечащему врачу-урологу.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Источник comp-doctor.ru
Свищ в мочевом пузыре (fistulaevesicaeurinariae) — это противоестественное образование патологического хода между мочевым пузырем и смежными внутренними органами (влагалищем, кишечником) или кожей тела, что приводит к выделению мочи через привлеченный к процессу орган, постоянным инфекциям мочевых путей. Свищ образуется в результате нагноения, которое со временем вскрывается и открывает проходвнутрь организма. Считается, что свищи не могут сами собой зажить, потому что сквозь них постоянно вытекает жидкое отделяемое.
- Виды свищей мочевого пузыря
- Причины свищей мочевого пузыря
- Симптомы свищей мочевого пузыря
- Диагностика свищей мочевого пузыря
- Лечение свищей мочевого пузыря
- Профилактика свищей мочевого пузыря
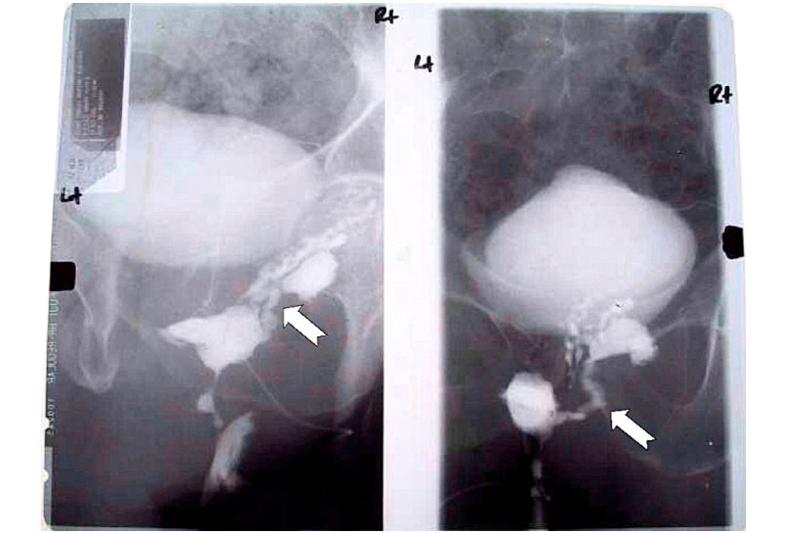
Свищ — это проходной канал для оттока гнойного или смешанного содержимого из очага нагноения на поверхность кожи или в другой полый орган, соединяющий их между собой, или в сторону ближайшей кости. В соответствии с этимсвищи подразделяются на внутренние и наружные.
Виды свищей мочевого пузыря
К наружным относятся свищи (фистулы), образовавшиеся в полостях и тканях внутренних органов, по каналам которых происходит выход жидких масс всевозможного количества и содержания. Наружные мочевые свищи, в основном, имеют губовидный, короткий прямой ход, ведущий от эпителия стенок мочевого пузыря на поверхность кожи, где представляет собой гиперемированное с гнойным поражением отверстие. Иногда наружные свищи имеют более сложное строение с длинными извилистыми ходами и карманами, что способствует образованию флегмон и абсцессов в окружающих тканях. После восстановления проходимости мочевыделительных путей такие свищи могут самопроизвольно закрыться/зарасти.
Под внутренними подразумеваются свищи, соединяющие очаг воспаления с полым соседним органом без выхода на поверхность отделяемого содержимого так, что происходит поражение/воспаление последнего.
Свищи в мочевом пузыре бывают врождённые и приобретённые.
Врожденные свищив мочевом пузыреявляются следствием патологического развития эмбриона, когда полностью или частично не зарастают протоки и щели. К примеру, если полностью не зарастает мочевой проток, то образуется свищ между пупком и мочевым пузырём, такое же незаращенное отверстие между мочевым пузырём и кишечником тоже относится к свищам. К врожденным фистуламмочевого пузыря относятся:
Гораздо чаще наблюдаются приобретенные свищи в мочевом пузыре. Главными причинами их развития являются сочетание травм, воспалительных и гнойных процессов вследствие осложнений заболеваний органов мочевыделительной системы и брюшной полости, изменения трофики тканей после лучевой терапии опухолей, распад опухолей органов малого таза, туберкулёз, остеомиелит. При возникновении свищей между мочевым пузырём и женскими органами различаются виды:
- пузырно-влагалищный свищ;
- пузырно-шеечный;
- пузырно-маточный;
- пузырно-придатковый;
- параметрально-пузырный свищ.
Редко встречающиеся сложные (комбинированные) виды мочевых свищей у женщин:
- уретро-пузырно-влагалищные;
- мочеточниково-пузырно-влагалищные;
- резервуарно-влагалищные (между ортотопическим мочевым пузырем, созданным искусственно из кишки, и влагалищем);
- энтеровезикальные свищи (моче-кишечные при повреждениях стенки кишки).
Мочеполовые свищи у женщин более часто возникают в результате неосторожных, пропущенных или непрофессионально ликвидированных повреждений мочевых органов во время акушерско-гинекологических операций, криминальных абортах или в связи с нарушениями трофики стенки мочевого пузыря во время длительных, осложненных родов, травмах мочеточника и мочевого пузыря во время гинекологических операций. Факт мочеполового свища — это серьезная медицинская и социальная проблема.
Отверстия, соединяющие между собой мочевой пузырь и кишечник, имеют название —"пузырно-кишечные свищи«, а патологический проток между мочевым пузырём и органами малого таза называется «пузырно-генитальный свищ».
Различаются также мочевые свищи по этиологии и локализации:
- мочеточниково-влагалищные;
- пузырно-влагалищные (самые распространенные из всех возможных свищей мочеполовой системы);
- уретро-влагалищные;
- пузырно-прямокишечные;
- уретро-прямокишечные;
- промежностные;
- уретро-ректальные;
- уретро-простаторектальные;
- везико-вагинальные;
- уретро-везикальные;
- оварио-везикальные;
- сальпинго-везикальные;
- уретро-вагинальные.
Отдельным списком выделяются артифициальные (искусственные) наружные свищи мочевого пузыря, которые являются результатом необходимой хирургической процедуры для выведения мочи при таких заболеваниях, как нефростома, цистостома, гипертрофия простаты, стриктура уретры и других.
При наличии мочеполовых свищей может сохраняться естественное мочеиспускание, однако происходит постоянное истекание мочи из влагалища.
Причины свищей мочевого пузыря
Приобретенные свищи мочевого пузыря, обычно, имеют травматическое, воспалительное, онкологическое или радиационное происхождение.
Нередкие причины возникновения энтеро-везикальных свищей — рак кишечника, болезнь Крона, дивертикулит.
Наиболее широко встречаются пузырно-генитальные свищи (до 65%), объединяющие органы мочеполовой системы, наблюдающиеся преимущественно у женщин как итог повреждений, полученных при осложненных родах, медицинских и криминальных абортах, травмах мочеточника и мочевого пузыря во время гинекологических операций, диагностических выскабливаниях, экстирпации матки. Затяжные роды, узость таза роженицы, неграмотный выбор методов хирургического родоразрешения могут быть причиной образования свищей (фистул).
Из других причин формирования свищей следует выделить ранения мочевого пузыря, урологические операции (к примеру, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного происхождения могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и др. гнойных образований малого таза.
Нередко свищи мочевого пузыря образуются в результате прорастания опухоли в мочепузырную стенку при раке мочевого пузыря, раке влагалища, раке простаты и т. п. Свищи мочевого пузыря могут развиться после курса лучевой терапии органов малого таза (1-5% случаев) через несколько месяцев или лет после окончания терапии, по причине нарушения трофики тканей или распада опухоли.
В последнее время обнаружилась ещё одна причина развития мочеполовых свищей — широкое использование синтетических материалов для лечения недержания мочи и пролапса тазовых органов.
Симптомы свищей мочевого пузыря
Свищ мочевого пузыря, симптомы его не отличаются большим разнообразием, однако отличия есть:
Пузырно-влагалищные (везико-вагинальные) свищи обнаруживают себя через 1-2 недели после родов илиполостной операции постоянным вытеканием различного количества мочи из влагалища, что зависит от размера свища. Так как естественное мочеиспускание сохранено, то такое течение мочи из влагалища относят к стрессовому недержанию мочи. Обычно такие свищи— весьма большого размера, и из влагалища может вытекать всё содержимое мочевого пузыря, к тому же это может нарушить менструальный цикл, вызвать кольпит и цистит.
Параметрально-придатковые, пузырно-придатковые, комбинированные свищи, как правило, ведут к общей отчетливой интоксикации организма, болям в органах малого таза, нормальное функционирование которых нарушено наличием свища. Когда свищ прорывается в кишечник, это разжижает каловые массы и вызывает газообразование (метеоризм).
Мочеточниково-влагалищный свищ наиболее часто возникает после радикальных операций при злокачественных поражениях шейки и тела матки, при удалении (экстирпации) матки в связи с миомами больших размеров, в т.ч. через влагалище. Ещё одной причиной травмы мочеточника является ожог при лапароскопических процедурах. Чаще всего поражается одна сторона, но случается и двусторонний процесс.
Один из главенствующих симптомов мочеточниково-влагалищных свищей — постоянное выделение мочи наряду с естественным актом мочеиспускания. Нередко до начала неестественного течения мочи из влагалища заболевание проявляется острым воспалением почек (обструктивным пиелонефритом) из-за нарушения оттока мочевой жидкости, а иногда и болями в пораженной стороне с отсутствием признаков мочевой инфекции. В данных обстоятельствах пациентам необходимо срочное восстановление акта мочеиспускания методом чрезкожной пункции почки. После создания искусственного свища в мочеточнике боли обычно проходят, а температура тела снижается до нормы. В наибольшем количестве случаев при этом виде фистулы наблюдаются нарушения правильного функционирования почек.
Пузырно-маточные фистулы — крайне редко встречающийся тип мочеполовых свищей. Причиной их формирования обычно является травма мочевого пузыря при проведении кесарева сечения в нижнем секторе матки. Основными симптомами, обращающими на себя внимание, считаются: вытекание мочи из влагалища, наличие менструальной крови в моче, что называется циклической меноурией (симптом Юссифа), а также аменорея (отсутствие менструации).
Диагностика свищей мочевого пузыря
Как и при любом заболевании, ранняя и достоверная диагностика крайне важна. Для выявления свища, определения его расположения, вида и размера, сложности состояния проводятся следующие исследования:
- осмотр влагалища при помощи зеркал;
- пальцевое исследование прямой кишки, аноскопия и ректороманоскопия;
- биохимическое исследование вагинального транссудата;
- цистоскопия на фоне тугой тампонады влагалища марлевыми тампонами;
- пробы с красителем индигокармином и катетером (для обнаружения малых, точечных свищей);
- бактериальный посев мочи и отделяемого уретры;
- бактериальное исследование влагалищного мазка;
- биохимическое исследование крови;
- вагинография, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии;
- фистулография;
- биопсия и гистологическое исследование краев фистулы;
- ультразвуковое и рентгенологическое исследование мочевого пузыря и органов малого таза.
Лечение свищей мочевого пузыря
Свищ мочевого пузыря, лечение его должно быть индивидуальным и комплексным. Лечение свежих и точечных (диаметром не более 2,5 см) пузырно-влагалищных свищей в мочевом пузыре обычно консервативное:
- катетер Фолея в мочевой пузырь на 30 дней;
- инстилляции мочевого пузыря;
- мазевые тампоны во влагалище;
- лекарственная терапия уросептиками и антибиотиками;
- оперативное лечение (фистулопластика) через 6-8 недель при необходимости.
При длительно незаживающихсвищах мочевого пузыря производится закрытие фистулы хирургическим методом после результативной противовоспалительной медикаментозной терапии. Важно, что при любом типе свища мочевого пузыря производится фистулопластика, когда отделяются стенки мочевого пузыря от соседних органов и тканей, иссекаются поврежденные патологическим процессом ткани, освежаются края дефекта, и он ушивается, при этом оставляется специальный катетер на непродолжительное время.
Свищ мочевого пузыря (мочевой свищ) удаляют методом надлобкового, трансвагинального (у женщин), промежностного (у мужчин) или комбинированного подхода.
При пузырно-кишечном свище может потребоваться создание искусственного временного свища (колостомы), резекция участка кишки, пересадка мочеточников в кишечник либо удаление мочевого пузыряс созданием искусственного резервуара для мочи в кишке.
Самостоятельное закрытие мочеполовых свищей наблюдается крайне редко, однако иногда помогают народные средства, которые стоит применять под контролем профессионалов.
Профилактика свищей мочевого пузыря
Профилактические меры свищей мочевого пузыря у женщин должны быть следующими:
- профессиональная организация помощи при родах;
- особое внимание к беременным с узким тазом, крупным плодом, поперечным положением плода и т. п.;
- повышение безопасности при проведении полостных и лапароскопическихопераций, предохранение от повреждения внутренних органов, особенно при гинекологических операциях;
- постоянное внимание для своевременного распознавания нанесенной травмы мочевых органов;
- грамотная и достоверная диагностикавозникновения фистулы;
- выбор оптимальных методов ликвидации проблемысо свищом мочевого пузыря.
Таким образом, по большому счету, все зависит от аккуратности медиков.
Источник www.mosmedportal.ru