 Диагностика больного с подозрением на рак предстательной железы в конечном итоге должна определить: стадию роста (распространения) опухоли, степень ее злокачественности и происхождение (из каких клеток образовалась).
Диагностика больного с подозрением на рак предстательной железы в конечном итоге должна определить: стадию роста (распространения) опухоли, степень ее злокачественности и происхождение (из каких клеток образовалась).
Не имея точной диагностики приступать к лечению данного заболевания нельзя. Ошибка в постановке диагноза приводит к неверной тактике лечения, что недопустимо, особенно для онкологических заболеваний.
Деление рака предстательной железы на стадии:
- 1 стадия – опухоль очень мала, диагностируется только при микроскопическом исследовании;
- 2 стадия – опухоль не выходит за пределы простаты, но уже обнаруживается при УЗИ диагностике;
- 3 стадия – опухоль распространяется на прилежащие ткани, за пределы простаты;
- 4 стадия рака простаты – метастазы распространяются на печень, мочевой пузырь, легкие, лимфоузлы и кости.
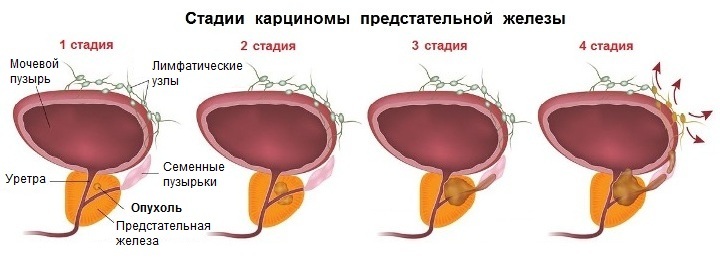 Вполне понятно, что в зависимости от стадии рака предстательной железы, у врачей-онкологов определяется выбор методов лечения. Исходя из описания стадий рака простаты и их схематичного изображения на картинке даже не специалисту становится ясно, что лечение на 3 стадии с помощью органосохраняющей операции уже нецелесообразно и потребуется простатэктомия, а также удаление семенных пузырьков.
Вполне понятно, что в зависимости от стадии рака предстательной железы, у врачей-онкологов определяется выбор методов лечения. Исходя из описания стадий рака простаты и их схематичного изображения на картинке даже не специалисту становится ясно, что лечение на 3 стадии с помощью органосохраняющей операции уже нецелесообразно и потребуется простатэктомия, а также удаление семенных пузырьков.
Стадии рака простаты по классификации TNM
Вышеперечисленные стадии рака предстательной железы соответствуют общепринятой международной классификации TNM. Например, Т1 — это 1-ая стадия, T2 — 2-ая стадия, T3 — третья стадия рака простаты, T4 — соответствует 4-ой стадии РПЖ, но на самом деле имеют более широкую градацию стадий. В системе TNM буквенные обозначения, в сочетании с цифрами несут большое количество информации о степени распространения опухоли (локализация в простате, выход за пределы), о степени пораженности лимфоузлов метастазами и о наличии отдаленных метастаз.
Обозначения TNM:

- Т — tumor = опухоль. Распространенность опухоли (T) в предстательной железе, степень поражения (прорастания) близлежащих тканей и семенных пузырьков;
- N — nodus = узел, лимфоузел. Показатель N фиксирует в диагнозе степень поражения лимфатических узлов метастатическими клетками;
- М — metastasis = перемещение. Данные показателя M свидетельствуют о наличии или отсутствии метастаз в отдаленных органах, лимфоузлах и костных тканях.
Цифры рядом с буквами T, N или M обозначают степень пораженности злокачественным процессом. Строчные буквы "a", "b" и "c" подразделяют стадию на более мелких градации онкологических процессов.
Например, T3N1M0 — это 3 стадия рака предстательной железы, при которой: опухоль уже имеет размеры более 5 см и проникла за пределы капсулы простаты, в лимфоузлах обнаруживаются единичные метастазы, но отдаленных метастаз еще не наблюдается.
| По вопросам о лечении всех стадий рака простаты — звоните: в Германии: +49 (152) 267-32-516 (Viber/WhatsApp/Telegram) |
Степени рака простаты
- 1 степень – изменение здоровых клеток незначительно, новообразование прогрессирует медленно;
- 2 степень – клетки более изменены и обнаруживаются небольшими группами;
- 3 степень – в опухоли предстательной железы наблюдаются клетки рака различных размеров и она уже прорастает в окружающие ткани;
- 4 степень – раковые клетки хорошо различаются, поражают прилежащие ткани. Прогноз излечения рака простаты 4 степени наименее благоприятный;
- 5 степень – опухоль заполнена слоями измененных (раковых клеток), которые невозможно дифференцировать.
Вышеперечисленные степени соответствуют классификации рака простаты по шкале Глисона. Определение злокачественности клеток по степени их дифференцированности позволяет врачам точнее планировать лечение и прогнозы относительно ремиссии или полного выздоровления.
Лечение рака простаты 4 степени (на поздних стадиях)
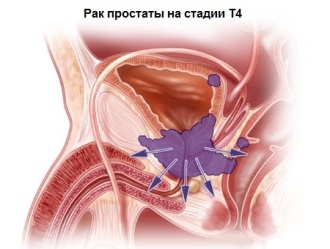 Врачи онкологи в Германии, в том числе и профессор Трусс, отмечают, что на поздних стадиях требуется более индивидуальный подход в лечении. Стандарты применимы лишь при локальных стадиях рака предстательной железы.
Врачи онкологи в Германии, в том числе и профессор Трусс, отмечают, что на поздних стадиях требуется более индивидуальный подход в лечении. Стандарты применимы лишь при локальных стадиях рака предстательной железы.
При диагнозе рак простаты на стадии, когда уровень ПСА выше 50 нг не всегда проводится простатэктомия. 4 степень рака предстательной железы характеризуется значительным прорастанием в соседние органы, поэтому удаление простаты уже не принесет пользы для больного.
На 4-й стадии рака простаты иногда проводят:
- лимфаденэктомию (удаление уже пораженных опухолью лимфатических узлов);
- операцию ТУР простаты;
- иногда ТУР совмещают с HIFU (высокодозное лазерное воздействие).
Цель такого лечения (при 4 степени рака простаты) — уменьшить опухолевую массу, чтобы снизить давление на другие органы и минимизировать возможность метастазирования. Решение об оптимальном лечении принимается после тщательного обследования и обсуждается вместе с пациентом.
В случае если рак простаты диагностирован на 4-й стадии, когда появились множественные метастазы в лимфоузлы или кости, в Германии предлагается проведение консервативной (чаще химиотерапии) и симптоматической терапии (уменьшение болевых ощущений).
Предварительная диагностика перед лечением сложных стадий
Предварительно необходимо пройти исследование на позитронно-эмиссионном томографе, совмещенном с компьютерной томографией (ПЭТ-КТ) с холином. Именно с холином, а не с другими радиофармпрепаратами.
Это исследование покажет наличие и локализацию метастазирования, что позволяет проводить более специфичную терапию рака простаты на 3 и 4 стадии (повысить прогноз 5-ти летней выживаемости после лечения).
В ряде стран исследование ПЭТ-КТ с холином еще не доступно для широкого применения, поэтому при необходимости вы сможете выполнить его в нашей клинике.
Исследование проводится только по четвергам (единый день поступления радиопрепарата холина). Это связано с малым временем жизнедеятельности холина. Препарат заказывается для конкретного пациента и должен быть использован в течении нескольких часов, после чего холин теряет свои функции.
Прогноз выживаемости на 3 и 4 стадии рака простаты (при 3, 4, 5 степени)
Несмотря на то, что стадии и степени рака предстательной железы – это не одно и то же, ясно что цифры 3 и 4 говорят о более сложной ситуации для лечения данной онкологии и ухудшают прогнозы выживаемости.
В любом случае отчаиваться не нужно, ежегодно появляются новые методы приостанавливающие дальнейшее развитие рака простаты на поздних стадиях. В каждой ситуации и каждому пациенту разрабатывается свой метод лечения на основе опыта клиники и достижений современной онкоурологии.
В Германии, на поздних стадиях рака предстательной железы, при 3, 4 и 5 степени злокачественности, жизнь пациентов удается продлить с применением новейших медицинских препаратов химио- и гормональной терапии, точным и безопасным для здоровых тканей лучевым воздействием на новообразование (радиотерапия).
Уже с третьей степени рака предстательной железы требуется применение комбинированных методик и более длительное, индивидуальное лечение и медицинское наблюдение. Однако, если опухоль еще не дала метастазов (M0), то прогноз при раке простаты 3 стадии весьма положителен. У половины пациентов с раком на 3 стадии удается удалить всю опухоль (вместе с предстательной железой). Подобный успех операции на раке простаты значительно повышает прогнозы: при лечении в Германии от 80 до 90 процентов пациентов живут еще более 5 лет.
К сожалению, в России показатели пятилетней выживаемости хуже, так как отечественная медицинская помощь, мягко говоря, не успевает за современными нововведениями в онкологии. В медицинской практике Германии используются все новейшие разработки, многие из которых открыты немецкими онкологами в университетских клиниках, поэтому и положительные прогнозы выживаемости, даже при сложных стадиях рака простаты, действительно выше, чем в России и многих других странах.
По вопросам лечения рака простаты 3 и 4 степени в Германии обращайтесь:
Простата Центр г.Дортмунд
Beurhausstraße 40
44137 Dortmund
Телефон в Германии:
+49 (152) 267-32-516 (Viber/WhatsApp/Telegram)
Электронная почта:
Этот адрес электронной почты защищен от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Диагностика и лечение рака простаты в Германии
Схема лечения у нас
- 1. Оформление заявки на сайте или по телефону
- 2. Подготовка медицинского предложения в течении 12ч
- 3. Принятие решения и назначение даты лечения
- 4. Получение визы и приезд в Германию, г. Дортмунд
- 5. Проведение операции и реабилитация
- 6. Выписка и возвращение домой
Rak-Prostaty.ru — Информационный сайт о лечении рака простаты в Германии
© 2019, Все права защищены. Impressum
Политика конфиденциальности
Для нормального функционирования сайта мы используем технологию Cookies, собираем информацию об IP адресе и местоположении посетителей. Если Вы не согласны с этим, Вам следует прекратить пользование сайтом
Источник rak-prostaty.ru
Статьи Комментарии
| »» Содержание | Б.П. Матвеев, Б.В. Бухаркин, В.Б. Матвеев |
Глава 6. Лечение рака предстательной железы
Лечение рака предстательной железы, так же, как и всех онкологических заболеваний, определяется стадией болезни. Однако если в отношении больных с местнораспространенной опухолью или с уже имеющимися метастазами существует более или менее единый подход, то в лечении начальных стадий (Т1-Т2) рака предстательной железы единой точки зрения нет. В настоящее время больному может быть предложено три варианта лечения:
1) радикальная простатэктомия;
2) радикальная лучевая терапия;
3) выжидательная тактика (табл. 22).
Таблица 22. Методы лечения локализованного рака предстательной железы.
1. Радикальная простатэктомия
2. Лучевая терапия
а) наружная
б) внутритканевая
3. Отсроченное лечение
4. Методы в стадии разработки
а) криотерапия
б) лазеротерапия
с) сфокусированный ультразвук высокой интенсивности
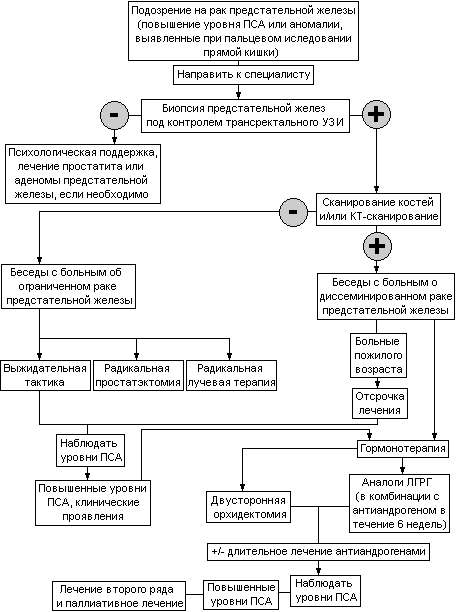
Больных раком предстательной железы невозможно подвести под одну схему лечения (табл. 23). Подход во многом должен быть индивидуальным. Остановимся подробно на всех применяемых методах лечения.
Таблица 23. Алгоритм диагностики, определения стадии и лечения рака предстательной железы.
Лечение локализованного рака предстательной железы (Т1-2).
С усилением скринингового контроля населения и внедрением современных методов диагностики (определение простатоспецифического антигена, трансректального УЗИ, магнитного резонанса с использованием ректальных датчиков и т.д.) число впервые диагностированных случаев заболевания раком предстательной железы быстро увеличивается. Естественно, что при этом значительно возросло количество больных с локализованным раком предстательной железы, причем задолго до того, как у них появятся клинические проявления болезни. Увеличение количества вновь выявленных больных, однако не привело к увеличению смертности. Это наглядно отражено в табл. 24 с приведенными данными США.
Таблица 24. Случаи заболевания, смертности и летальности раком предстательной железы в США.
| 1985 | 1991 | 1993 | |
| Заболеваемость (кол-во) | 76.000 | 122.000 | 169.000 |
| Смертность (кол-во) | 27.000 | 32.000 | 34.000 |
| Летальность (%) | 35 | 26 | 20 |
Приводимая статистика вызвала много вопросов, но основной из них: не породила ли ранняя диагностика риск "сверх лечения", так как многие из вновь выявленных случаев рака предстательной железы, даже не леченные, не вызовут смерти больного. Этот же вопрос возникает при сравнении выживаемости у леченных и нелеченных больных начальными стадиями заболевания. Остановимся подробнее на применяемых методах лечения локализованного РПЖ.
Отсроченное лечение. Выжидательная тактика при раке предстательной железы, которая заключается в том, что лечение начинается с появлением клинических симптомов заболевания, до сих пор остается спорной. Если в США стандартным лечением для локализованного рака простаты является простатэктомия или лучевая терапия, отсроченное лечение без первичной терапии практиковалось в Европе, большей частью в Скандинавских странах, где самый высокий уровень заболевания РПЖ.
Наиболее достоверное и хорошо документированное исследование по отсроченному лечению представляет сообщение из Швеции Johansson J. (1994). С марта 1977 по февраль 1994 г. было выявлено 654 больных, но в исследование было взято 223. Первоначально брали больных, у которых опухоль локализовалась лишь в железе и не прорастала капсулу (Т0-Т2) и не выявлялись отдаленные метастазы. Решено было брать только больных с высокодифференцированным раком и моложе 75 лет. В среднем больные наблюдались 12.5 лет. За время наблюдения прогрессирование заболевания отмечено всего лишь у 77 (35%) больных, а умерло 148 (66%), но из них только 23(10%) умерли от рака предстательной железы. Риск прогрессирования и смерти от рака предстательной железы был значительно выше при малодифференцированном раке (3-я гистологическая стадия), нежели при высокодифференцированном. Уровень прогрессирования рака был наибольшим в первые 5 лет (68%) а к 10 годам снизился до 55%. И самое интересное в том, что уровень безметастатической выживаемости был 90% через 5 лет и 83% через 10 лет. Сравнивая полученные данные с литературными, автор отмечает, что 10-летняя выживаемость при простатэктомии равна 93%, при отстроченном лечении — 84% и при лучевой терапии — 74%. Однако подчеркивается, что не существует значительных критериев в пользу того или иного метода лечения, а руководствоваться надо прежде всего качеством жизни. Приведенное исследование Johansson J., хотя и дает очень интересные результаты, но далеко не бесспорно, так как у большей части больных (146 из 223) была высокодифференцированная форма рака предстательной железы, а средней возраст пациентов был 72 года (на этом мы остановимся далее более подробно). Для более четкого представления об отсроченном лечении приводим сводные данные различных авторов, собранные Adolfson J. (1995) (табл. 25).
Таблица 25. Выживаемость больных раком предстательной железы начальных стадий после отсроченного лечения.
| Автор | n | Стадия | Выживаемость в % | ||
| 5 лет | 10 лет | 15 лет | |||
| Moskovitz et al., 1987 | 44 | T1-2 | 61% | 34% | — |
| Graverson et al., 1990 | 50 | T1-2 | 70% | 55% | 32% |
| Johansson et al., 1992 | 117 | T1-2 | 63% | 40% | — |
| Johansson et al., 1992 | 58 | T0-2 | 78% | 58% | — |
| Adolfsson et al., 1991 | 61 | T1-2 | — | 85% | — |
| Adolfsson et al., 1992 | 122 | T1-2 | — | 51% | — |
| Chisholm et al., 1992 | 107 | T0-1 | 65% | 48% | — |
| Stenziet al., 1993 | 34 | T0-2 | 67% | 34% | — |
| Warner & Whilmore | 68 | Тв | — | 72% | 46% |
Как видно из представленной таблицы, десятилетняя выживаемость при отсроченном лечении у различных авторов колеблется от 85% до 34% .
Суммируя все последние публикации, следует сказать, что выжидательная тактика целесообразна у больных пожилого возраста при высокодифференцированных опухолях небольшой величины (Т0-Т2). Особенно это касается больных, имеющих тяжелые сопутствующие заболевания. Такие больные нуждаются в постоянном наблюдении с контролем за уровнем ПСА. Такой же подход возможен у пожилых людей с более крупными опухолями (Т3), так как результаты долгосрочных исследований свидетельствуют о низкой частоте метастазирования у таких больных.
Выжидательная тактика особенно касается людей пожилого и старческого возраста, у которых по прогнозам не ожидается долгой продолжительности жизни с момента выявления заболевания, поскольку у них часто имеются тяжелые сопутствующие заболевания. Однако больным и членам их семей необходимо разъяснять, какие соображения заставляют откладывать активное лечение.
По результатам последних исследований при выжидательной тактике высокодифференцированные опухоли (число баллов Глисона 2-4) метастазируют в 2.1% случаев в год, агрессивные опухоли (число баллов Глисона 7-10) — в 13.5% случаев в год. Больные с опухолями низкой градации живут более 10 лет в 87% случаев; больные с низкодифференцированными опухолями — в 26% случаев.
Лучевая терапия при локализированном раке предстательной железы.
Лучевая терапия при локализованных формах рака предстательной железы применяется уже много лет как метод радикального лечения и в определенной степени является конкурирующим с простатэктомией. Особенно лучевая терапия имеет преимущество у больных с тяжелыми сопутствующими заболеваниями, которые являются противопоказаниями к хирургическому лечению. Важно подчеркнуть, что выживаемость после лучевой терапии близка к таковой после радикальной простатэктомии.
Таблица 26. Критерии отбора больных раком предстательной железы для лучевой терапии.
- Гистологическая верификация рака предстательной железы
- Ограниченный местный рост опухоли
- Достаточная ожидаемая продолжительность жизни, при которой целесообразны попытки полного излечения
- Отсутствие патологии нижнего отдела мочевых путей (особенно обструкции мочевых путей)
- Отсутствие вовлечения в опухолевый процесс ободочной и прямой кишки
Однако следует отметить, что оба метода радикального лечения рака предстательной железы имеют свои преимущества и недостатки (табл. 27, Kirbi, 1997).
Выживаемость после лучевой терапии по литературным данным достигает 15 лет в 40-60% случаев. Это вполне хорошие результаты, и мы еще вернемся к этому вопросу, особенно если учесть, что лечению подвергаются в основном больные старше 60 лет. Получаемые после лечения осложнения чаще всего связаны с дизурией, вплоть до недержания мочи. Очень редко возможно сморщивание мочевого пузыря, гематурия и поражение прямой кишки.
Таблица 27. Преимущества и недостатки лучевой терапии и радикальной простатэктомии в лечении ограниченного рака предстательной железы.
Лучевая терапия
Недостатки:
— поражение прямой кишки (5-10%)
— недержание мочи (- импотенция (20-30%)
— поражение мочевого пузыря (10-20%)
— гематурия (5-10%)
Радикальная простатэктомия
Недостатки:
— импотенция (> 50%)
— тяжелое недержание мочи (- тромбоэмболия легочной артерии (- повреждение прямой кишки (- стриктура мочеиспускательного канала (- кровотечение ( Литература
Заридзе Д.Г. Эпидемиология рака простаты. В материалах Европейской гистомы онкологов. Рак простаты. Москва. 1997.
Шолохов В.Н. Роль и место ультразвуковой томографии в диагностике рака предстательной железы. Материалы Европейской школы онкологов "Рак простаты" Москва, 1997.
Armstrong В. and Doll R. Environmental factors and cancer incidence and mortality in different countries,with special reference to dietary practices. Int. J. Cancer, 15, 617-631, (1975).
Armitage T.Y., Cooper E.H., Hewling D.W. et al. The value of the measurement of serum prostate specific antigen in patients with benign prostatic hiperplasia and untreated prostate cancer. Br. Y. Urology, 1998, 62, N6, 584-589
Benson N.C., Wang I.S., Pontuck K.A. et al. Prostate specific antigen density: a means of distinguishing benign prostatic hypertrophy and prostate cancer. J Urol. 1992, 147:815.
Boyle P., Zaridze D.G. Risk factors for prostate and testicular cancer. Eur. J. Cancer, 29A, 7, 1048-1055 (1993).
Blhtestein D.L, Bostwick D.C., Bergstralh E.J. et al. Eliminating the need for bilateral pelvic lymphadenectomy in select patients with prostate cancer. J. Urol. 1994: 151: 13;15.
Brawer M.K., Chetner M.P., Beatie J. et al. Screening for prostate carcinoma i: with prostate-specific antigen. J. Urol. 1992; 147:841
Catalona W.J., Smith D.S., Ratliff T.L. et at. Measurement of prostate- specific antigen in serum as a screening test for prostate cancer. N Engi J Med 1991; 324:1156
Catalona W.J., Smith D.S., Ratiiff T.L. et al. Detection of organ-confined prostate cancer is increased through prostate specific antigen-based screening. JAMA 1993; 27:948
Epstein. Y. Critical issues in grading of adenocarcinomas of the prostate. The Canadian journal of urology June 1997, Supplement 2, 28-33
Ghadirian P., Cadotte M., Lacroix A., Perret Ch. Family gregation of cancer of the prostate in Quebec: The tip of the iceberg. The Prostate, 19,43-52 (1991).
Hill P., Wynder L, Garnes H. and Walker A.R.p. Environmental factors, hormones status and prostatic cancer. Prev. Med., 9, 657-666, 1980.
Hudson M.A., Bohnson R.R., Catolona W.Y. Clinical use of prostate specific antigen in patientswith prostaticcancerY, Urd., 1989, 142, 1011-1017.
Jong F.H., Oishi К., Hayes R.B., Bogdanovicz J., Raatgever J., Maas P.J. van der Yoahima O., Schroder F.H. Peripheral hormone levels in controls and patientswith prostatic cancer or benign prostatic hyperplasia: results from the Dutch-Japanese case-control study. Submitted (1990).
Kabalin J.N., McNeal J.E. et al. Unsuspected adenocarcinoma of the prostatients Undergoing cystoprostatectomyfor other causes: incidence, histology and morphometric observations. J. Urol. 1989; 141:1091
Kapish J., Flooner W.J. et al. Serum PSA adjusted for volume oftrabsition zone /PSAT/ is I ore accurable then PSA adjusted for total gland volune /PSAD/ in detecting adenocarcinoma of the prostate. Urology 1994; 43:601.
Kirby R.S. Pro-treatment staging of prostate cancer: recent advances and future prospects. Prostate cancer, 1997, September, 2-10. Mettlin C., Lilya H. A. Akallikrein — like serine proteas in prostate fluid cleaves the predominant seminal vesicle protein. Y. Clin. Invest., 1985, 76, 1899-1903
Kleer E., Larsen-Keller J.J., Zincke Hatal. Ability of preoperative serum serum prostate specific antigen value to predict pathologic stage and DNA ploidy: influence of clinical stage and tumor grade. Urology 1993; 40:207.
Klein H., Bressel M., Kastendieck H., Voigt K.D. Androgens, adrenal androgen precursors, and their metabolism in untreated primary tumors and lymph node metastases of human prostatic cancer. Am. J. Clin. Oncol. (CCt), II (Suppl.2), 30-36 (1988).
Mandelson M., Wagner E.H., Thompson R.S. PSA screening: a public health dilemma. Annual Review of Public Health. 16. 283- 306, 1995.
Mettlin С., Lee F. et al. The American Cancer Society. National Prostate Cancer Detection Project: findings on the detection of early prostate cancer in 2.425SL, men. Cancer 1991:67:2949-58.
Jimerican Cancer Society. National Prostate Cancer Detection Project. Cancer Suppi. 1995, Vol:75, N 7,1790:94.
Myrtle Y.F., Kimley P.Y., Yvor L.P. et al. Clinical utility of prostate specific antigen (ПСА) in the management for prostate cancer. In advances in cancer diagnosis. San Diego Hybritech Inc., 1986, 1, 1-6.
Osterling J.E., Chute C.C., et al. Longitudinal changes in serum PSA /PSAvelosity/ in a community-based cohort of men. J Urol. 1993; 193:412A.
Osterling Y.E., Yacobsen S.I., Chutte Y. et al. Serum prostate specific antigen in a community based population of healthy men: establishment of age-specific reference ranges Yama 1993, 270:860.
Oesterimg J.E., Suman V.J. et al. PSA-detected /clinical stage T1c or BO/ prostate cancer: pathologically significant tumors. Urol. Clin. North Am. 1993:20:687.
Osterling J.E. Prostate specific antigen: Its role in the diagnostic and staging of cancer: Nat. Conf. Prostate Cancer. Philadelphia, Sep. 29 — Oct. 1, 1994 Cancer. -1996. -75N7, Suppl-C1795-1804.
Fieissig IA., Klocker H. et al. Improvement of prostate cancer (PSA) screening by determination of the ratio free/total PSA in addition to PSA levels — a prospective stady. European Urology Abstracts XI 1 Congress of the European Association of Urology, 1996, Paris.
Parkin, D.M., Muir, C.S., Whelan, S.L, Gao Y.T., Ferlay J., (eds), Powel J. Cancer Incidence in Five Continents, vol. VI, IARC Scientific Publication, N20, Lyon (1992).
Partin A.W., Carter H.B., Chan D.W., et al. Prostate specific antigen in the staging of localized prostate cancer influence of tumor volume and benign hyperplasia. J Urol: 1990; 143:747
Partin A.W, Yoo J., Carter H.B. et al. The use of prostate specific antigen clinical stage Gleason and reason score to predict pathological stage in men with localized te cancer. J. Urol. 1993:150:110.
Pohan Т.Е., Howe G.R., Burch J.D., Jain M. Dietary factors and risk of prostate cancer: a case-control study in Ontario, Canada. Cancer /Causes/ Control, 6, 145-154(1995).
Scaletsky R., Koch M.O., Eckstein C.W. et al., Pathologic findings in prostatecancer detected because of PSA elevation. J. Urol. 1993; 149:303A.
Stamey T.A., Yong N., Hay A.R. et al. Prostate — specific antigen as a serum marker for adenocarcinomaofthe prostate. New Engl., Y. Med. 1987, 317, 909-916/. Carter H.B., Pearson J.D., Wacliwew X. et al. PSA variabilityin menwith BPH. Jtirol. 14;151:312A.
Stenman X.J.H., Leinonen J. et al. A complex between prostate-specific antigen and alphi-I-antidiomotrypsin is the major form prostate-specific antigen in serum of patients with prostatic cancerassay of the complex improves clinical sensitivityfor cancer. Cancer Res. 1991; 51:222.
Talaminii R., La Vecchia C., Decarli A., Negri E., Francheschi S. Nutrition, social factors and prostatic cancer in a Northern Italian population. Br. J. Cancer, 53,817-82
Источник medi.ru
Чтобы назначить адекватное лечение рака простаты, надо достоверно установить стадию развития патологического процесса, наличие или отсутствие метастазов, размер и темпы роста опухоли, ее агрессивность. В постановке точного диагноза и для классификации рака простаты принято использовать международную систему TNM (где учитывается размер опухоли, характер лимфоузлов и наличие метастазов), шкалу Глисона (где рассчитывается степень агрессивности рака простаты по баллам) и ПСА в крови на момент диагностики рака простаты (уровень простат-специфического антигена в крови). Давайте подробнее рассмотрим, как определяется стадия рака предстательной железы по этим классификациям.
Сейчас любой пациент по закону может получить полную информацию о состояние своего здоровья. Это касается и онкологических заболеваний. Человек должен знать, что его ожидает, какое лечение ему требуется и возможные прогнозы на течение болезни и продолжительность жизни. Лечение рака простаты долгий и дорогостоящий процесс, кроме этого мужчине требуется оказание психологической помощи, ведь может потребоваться хирургическая или химическая кастрация. Поэтому методы лечения рака простаты напрямую зависят от стадии патологического процесса, в которой он был обнаружен впервые. Чем раньше обнаружена опухоль и начато лечение, тем больше шансов на положительный исход заболевания. Давайте подробно разберем процесс распределения рака предстательной железы по стадиям, который проводят онкологи. Эта информация будет интересна и обычному человеку, так как диагноз "рак предстательной железы" той или иной степени да еще с какой-то буквой обычно пугает и не дает понять полную картину распространения опухоли.
Стадии рака простаты
При постановке диагноза для обозначения стадии рака используют римские цифры от I — это начальная стадия развития рака простаты до IV — распространенной с отдаленным метастазами в разные органы. I и II степени рака простаты хорошо поддаются лечению и прогноз, как правило, благоприятный, что не скажешь по III и IV степени. Поэтому регулярный осмотр у уролога и своевременное выявление отклонений в предстательной железе поможет подобрать правильное лечение, это будет либо гормональная терапия рака предстательной железы, химиотерапия, лучевая терапия, хирургическая операция или сочетание этих методик.
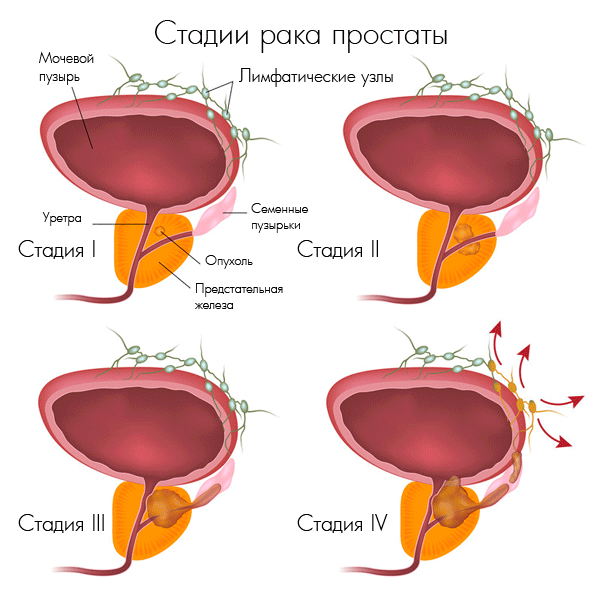
На основании какой диагностики определяются стадии рака простаты
При постановке диагноза могут использоваться два вида распределения рака простаты на стадии:
— Клиническая стадия рака предстательной железы устанавливается на основании:
• общего осмотра, который включает пальцевое исследование простаты;
• результатах биопсии предстательной железы;
• лучевых методах диагностики (УЗИ или компьютерная томография).
— Патологическая стадия рака простаты основывается на результатах хирургического лечения и исследования удаленных тканей предстательной железы. После перенесенной операции диагноз может измениться, например, при нахождении атипичных клеток в других местах.
Критерии стадии рака предстательной железы
Определение стадии рака простаты происходит по следующим критериям:
• Распространенность первичной опухоли — категория T.
• Вовлечение в патологический процесс близко расположенных лимфатических узлов — категория N.
• Присутствие или отсутствие отдаленных метастазов в другие органы — категория M.
• Анализ крови на ПСА в момент диагностики рака простаты.
• Баллы по шкале Глисона на основе результатов биопсии.
Как определяют стадию рака предстательной железы
Врач определяет, к каким категориям Т, N и M относится опухоль простаты, затем подсчитывает количество баллов по шкале Глисона или сумму баллов при нескольких новообразованиях, и учитывает уровень ПСА в крови. На основании этих данных ставится диагноз, делается прогноз выживаемости и выбирается тактика лечения. Подробно о всех этих критериях читайте в статье: "Классификация рака простаты".
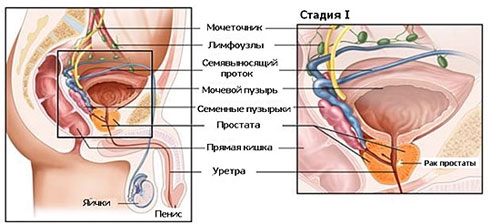
1 стадия рака простаты
Диагноз рак предстательной железы I степени может быть поставлен в таких случаях:
— Т1, N0, M0, шкала Глисона 6 или менее, ПСА менее 10 нг/мл.
При пальпации и ультразвуковом исследовании опухоль не определяется. Атипичные клетки выявляются при трансуретральной резекции аденомы простаты или в результате биопсии предстательной железы по поводу повышенного уровня ПСА в крови. Патологический процесс ограничивается капсулой простаты, не распространяется на регионарные лимфоузлы и отдаленные органы.
— Т2а, N0, M0, шкала Глисона 6 или менее, ПСА менее 10 нг/мл.
При пальпации и ультразвуковом исследовании через прямую кишку определяется опухоль, которая занимает менее половины правой или левой доли предстательной железы.
2 стадия рака простаты
При постановке диагноза II стадия рака предстательной железы учитывается большая распространенность опухоли, которая не выходит за пределы простаты. Существует деление на II А и II В стадии.
II А стадия рака простаты
— Т1, N0, M0, шкала Глисона 6 или менее баллов, ПСА в крови не менее 10 нг/мл, но не более 20 нг/мл.
— Т1, N0, M0, шкала Глисона 7 баллов, ПСА в крови менее 20 нг/мл.
Опухоль не определяется при пальпации и на УЗИ. Патологический процесс обнаруживается во время трансуретральной резекции аденомы простаты или в результате биопсии из-за высокого уровня ПСА. Опухоль не распространяется на регионарные лимфатические узлы и нет отдаленных метастазов в других органах.
— Т2а или Т2b, N0, M0, шкала Глисона 7 или менее, ПСА в крови менее 20 нг/мл.
При пальпации или УЗИ определяется опухоль, которая занимает не более одной доли простаты. Патологический процесс не затронул регионарные лимфоузлы, отдаленных метастазов нет.
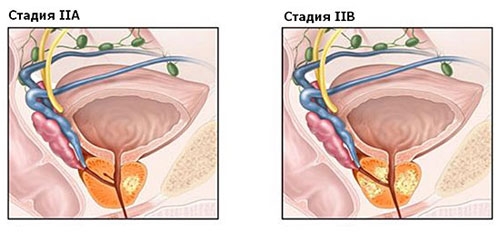
II B стадия рака простаты
— T2c, N0, M0, любой балл по шкале Глисона, любой уровень ПСА в крови.
При пальпации через кишку и ультразвуковом исследовании опухоль определяется в обеих долях простаты. Близко расположенные лимфоузлы не поражены, нет метастазов в отдаленные ткани и органы.
— T1 или T2, N0, M0, любой балл по шкале Глисона, уровень ПСА 20 нг/мл или более.
— T1 или T2, N0, M0, шкала Глисона 8 или более, концентрация ПСА может быть любой.
Опухоль не выходит за границы предстательной железы. Патологический процесс не распространился на регионарные лимфатические узлы, отдаленных метастазов нет.
3 стадия рака простаты
— T3, N0, M0, любой балл по шкале Глисона, любая концентрация ПСА
Опухоль распространилась за пределы предстательной железы и может поражать семенные пузырьки. Но патологический процесс не затронул регионарные лимфатические узлы, отдаленных метастазов нет.
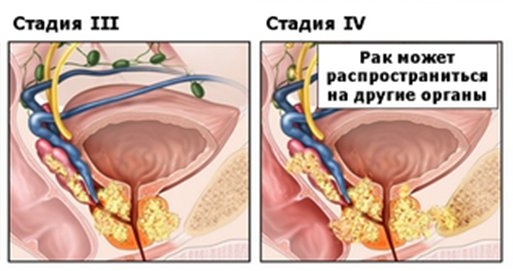
4 стадия рака простаты
— T4, N0, M0, любой балл по шкале Глисона, любая концентрация ПСА в крови
Опухоль затронула не только простату и семенные пузырьки, но и другие рядом расположенные органы и ткани. Регионарные лимфатические узлы не поражены, метастазов нет.
— Любая категория T, N1, M0, любой индекс по шкале Глисона, любая концентрация ПСА в крови.
Рак может находиться только в простате или за ее пределами от категории Т1 до Т4, наблюдается поражение регионарных лимфоузлов, отдаленных метастазов нет.
— Любая категория T и N, M1, любой балл по шкале Глисона и уровень ПСА
Распространение опухоли от Т1 до Т4, регионарные лимфатические узлы могут быть поражены или нет, присутствуют метастазы в отдаленные органы и ткани. Самая неблагоприятная для прогноза стадия.
Другие системы деления рака предстательной железы на стадии
Кроме общепринятой мировой системы TNM существует другие системы классификации рака простаты по стадиям. Наиболее используемая среди них это система Джюит-Уайтмор, по которой рак предстательной железы делится на A, B, C или D стадии.
Стадия А — начальная стадия, у мужчины нет никаких симптом, патологический процесс не выходит за границы простаты.
Стадия В — патологический процесс не выходит за пределы предстательной железы, опухоль прощупывается при пальпации и/или определяется повышение уровня ПСА.
Стадия С — патологический процесс распространяется за пределы капсулы предстательной железы на соседние ткани и органы, в том числе и на семенные пузырьки.
Стадия D — рак метастазирует в регионарные лимфоузлы или в отдаленные ткани и органы, такие как легкие, печень, кости, желудок и т. д.).
Более подробная классификация рака простаты по разным системам представлена на нашем сайте.
Источник genitalhealth.ru



