Все о расшифровке узи простаты: норма или патология органа
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для выявления патологий предстательной железы применяют разные методы диагностики. Наиболее точным, информативным и доступным среди всех считается ультразвуковое исследование этого органа. Что можно выявить, и как правильно проводится расшифровка узи простаты?
Коротко об узи простаты
 Ультразвуковое исследование простаты в подавляющем большинстве случаев проводится трансректально, то есть через прямую кишку. Это связано с тем, что именно таким способом легче всего подобраться к органу, ведь при введении датчика в анальное отверстие простату от аппарата узи отделяет только тонкая слизистая, которая совершенно не является преградой для диагностирования. Такое исследование называется ТРУЗИ предстательной железы.
Ультразвуковое исследование простаты в подавляющем большинстве случаев проводится трансректально, то есть через прямую кишку. Это связано с тем, что именно таким способом легче всего подобраться к органу, ведь при введении датчика в анальное отверстие простату от аппарата узи отделяет только тонкая слизистая, которая совершенно не является преградой для диагностирования. Такое исследование называется ТРУЗИ предстательной железы.
В редких случаях, когда у пациента имеются противопоказания к ректальному проведению ультразвукового исследования, используют и абдоминальное узи. Оно проводится по животу пациента. Такое исследование считается менее информативным, поскольку кожные покровы и слои жира пациента в этом месте мешают правильно оценить размеры, контуры и прочие характеристики органа, а значит, выявление патологии также пройдет не столь успешно. У тучных пациентов, имеющих значительную жировую прослойку, и вовсе ультразвуковое исследование абдоминально не проводится.
К положительным моментам ультразвукового исследования простаты можно отнести то, что результаты пациент получает практически сразу же, на руки. Помимо диагноза специалист также может предоставить снимки предстательной железы, которые помогут в дальнейшем урологу правильно оценить масштаб проблемы.
Расшифровка узи простаты: основные характеристики
К ним относятся те показатели, которые обязательно должны присутствовать в протоколе исследования. Это необходимый минимум, без которого правильно оценить работу и строение органа просто невозможно. Итак, какие это характеристики:
- Структура. В норме она должна быть равномерной. Небольшие включения других тканей в структуре предстательной железы могут указывать на наличие проблемы. Так, аденоматозные узлы укажут на большую вероятность наличия аденомы простаты. Если узист выявил стабильные очаги со сниженной эхогенностью, то эти образования могут быть камнями или кистообразными образования в предстательной железе. Отдельное внимание уделяется очагам, выделенным на картинке узи темным цветом, которые практически не отражают направленный на них ультразвук. Такие новообразования в виде небольших вкраплений могут быть предвестниками раковых клеток.
- Контуры. В норме они должны быть четкими и ровными, без отдельных выделяющихся на фоне всего органа очагов. Предстательная железа – симметричный орган, то есть все его доли должны быть одинаковы и иметь зеркальное строение. Наличие асимметрии, а точнее – увеличение какой-либо доли простаты, говорит о наличии патологии в этом месте. Это может быть как новообразование с локализацией в данной области, так и воспаление простаты – простатит, при котором патологические процессы особенно активно проявляют себя в этой части органа.
- Размер. Передний размер не должен превышать 2,5см, поперечный размер должен быть в пределах 2,7-4,2 см, а продольный – в пределах 2,4-4,0 см. Также в обязательном порядке узист укажет объем органа, который высчитывается по формуле. Этот объем здоровой простаты имеет среднее значение 25 см или менее. Эти данные необходимы для уролога, чтобы определить увеличение самого органа (объем простаты), а также отдельных его частей и долей. При превышении каких-либо показателей имеет смысл проверить орган на наличие новообразований, кист или воспаления.
- Объем остаточной мочи. Этот показатель замеряют сразу после того, как будет закончено проведение ультразвукового исследования простаты. Пациент должен сходит в туалет, помочиться и вновь лечь на кушетку к узисту. Объем остаточной мочи не должен превышать 15 мл. Показатели, превышающие этот объем, укажут на проблемы с мочеиспусканием. В свою очередь, такое случается в результате нарушения работы мочевого пузыря, почек, а также увеличения простаты, которая давит на мочевыводящие протоки. Одним словом, у уролога есть основания предполагать наличие патологии в мочеполовых органах пациента.

Какие заболевания можно выявить по результатам узи простаты?
Выявление болезней в данном случае – всего лишь подозрение на них, а не окончательный диагноз. Итак, что можно выявить по результатам узи:
- Аденому простаты. Помимо увеличения органа в размерах, узист должен обратить внимание на отдельные участки с измененными контурами, где сосредоточены аденоматозные узлы. Такая патологическая ткань простаты неравномерно отражает ультразвук, что хорошо видно на картинке монитора в виде неоднородной структуры железы.
- Простатит. Помимо увеличения органа в размерах, узист отметит и повышенную эхогенность тканей. При наличии воспалительного процесса неоднородной структуры в органе наблюдаться не будет. Также узист обязательно должен проверить состояние семенных пузырьков и просвет протоков этой зоны. Увеличение протоков также скажет об их вовлеченности в воспалительный процесс, хотя иногда такой признак – всего лишь симптом длительного полового воздержания.
- Киста. В данном случае узист увидит отдельное образование с четкими контурами, которое явно выделяется на фоне всей железы. Узист обязан зафиксировать в протоколе исследования ее размеры. Чаще всего подобная ситуация возникает на фоне хронического простатита, однако иногда киста появляется и при аденоме.
- Рак простаты. Узист увидит неровные и нечеткие контуры органа, неоднородность структуры железы, а также темные пятна, которые почти не отражают ультразвук. Вообще, по узи предстательной железы диагноз «рак простаты» практически никогда не ставят. Для подтверждения подозрений пациента обязательно направят на биопсию органа, и только после нее можно будет говорить, какие же клетки – нормальные или раковые – составляют содержимое органа.
Результаты узи: норма
В норме узист даст заключение, в котором будет указана следующая фраза – «ЭХО признаков заболевания не выявлено». Это говорит не о полном отсутствии заболевания, а о том, что даже при наличии патологии функционирование органа пока не представляет опасности. Если остальные анализы пациенты также в норме, то можно констатировать, что его простата полностью здорова. Если же результаты других анализов не столь радужны, то пациенту имеет смысл пройти другие методы диагностики.
Может ли узист указать в заключении диагнозы?
 Нет, протокол ультразвукового исследования – всего лишь один из методов диагностирования, и диагнозов по нему не ставят. Кроме того, у узиста нет на то никаких полномочий, ведь окончательный диагноз имеет право поставить только лечащий врач – уролог, для чего он будет руководствоваться не только узи предстательной железы, но и результатами других исследований, включая анализы крови, мочи, урофлоуметрии, посева простаты и т.д.
Нет, протокол ультразвукового исследования – всего лишь один из методов диагностирования, и диагнозов по нему не ставят. Кроме того, у узиста нет на то никаких полномочий, ведь окончательный диагноз имеет право поставить только лечащий врач – уролог, для чего он будет руководствоваться не только узи предстательной железы, но и результатами других исследований, включая анализы крови, мочи, урофлоуметрии, посева простаты и т.д.
По результатам узи специалист может лишь заподозрить наличие патологии. Чем больше методов диагностирования пациент пройдет, тем более точным и явным будет его диагноз, а значит, и лечение скорее всего будет верным.
Для чего еще необходимо проводить узи простаты?
Это исследование проводится не только для выявления патологии, но и в процессе терапии патологии предстательной железы. Расшифровка узи поможет контролировать состояние органа. Так, уменьшение простаты в размерах укажет на правильность лечения и скорое выздоровление пациента. Стабильное патологическое состояние говорит о возможной бесполезности проводимой терапии и необходимости замены лекарственных препаратов. Если же ситуация по результатам узи ухудшается, то врач должен предпринять срочные меры, включая проведение операции пациенту.
Иными словами, правильная расшифровка узи простаты позволит своевременно и грамотно проводить мониторинг клинической картины и выявлять изменения, не ощущаемые пациентом.
Кроме того, имеет огромное значение и возможность сделать фотографию органа во время узи простаты. Чем она может помочь урологу? Так, при наличии кист или кальцинатов (камней) в этом органе достоверно определить «на ощупь» их расположение невозможно. Если пациенту планируется в скором будущем сделать операцию, то эти данные помогут хирургу правильно оценить свои действия заранее.
Наконец, если по результатам биопсии было подтверждено, что темные образования с низкой эхогенностью – раковые клетки, то фотография узи простаты этой области укажет точное их место. Эта информация просто необходима при проведении лучевой терапии, ведь облучаться по возможности должны только патогенные метастазирующие клетки, а не здоровые ткани.
Гидроцеле яичка: лечение народными средствами в домашних условиях
Гидроцеле – достаточно распространенное и при этом опасное заболевание тестикул, характеризующееся скоплением жидкости в полости яичек, одного или двух одновременно. Жидкость может различной природы: экссудат, кровь, гной, транссудат. Гидроцеле в большинстве случаев лечится операбельно. Тем не менее, в начальной стадии заболевания возможно применение консервативного метода излечения.
Что представляет собой гидроцеле яичка, какие симптомы предшествуют заболеванию, какие причины усугубляют мужское здоровье, а главное, возможно ли лечение гидроцеле без операции, и какие существуют методы, расскажем в этой статье.

Гидроцеле яичка: причины возникновения
На сегодняшний день четко ответить на вопрос, почему в мошонке скапливается жидкость, медики не могут, но доказано, что скопление жидкости происходит из-за нарушения оттока в мошонке. По каким же причинам происходит затрудненность оттока этой жидкости из мошоночного пространства?
- Инфекционные недуги. Инфекция – возбудитель воспалительных процессов в организме;
- Травма мошонки и половых органов. Любые удары, падения могут спровоцировать внутреннюю гематому, что приведет к плохому кровообращению и изменению структуры тканей мошонки;
- Онкология яичек (доброкачественные или злокачественные опухоли, кисты);
- Отечность нижних конечностей, независимо от этиологии заболевания.
Вышеперечисленные факторы формируют закупорку оттока из мошоночного пространства. Однако, стоит отметить ряд причин, которые непосредственным образом влияют на формирование гидроцеле яичка:
- Операции в зоне промежности;
- Лучевая терапия половых органов;
- Патологические изменения в структуре мошоночного протока.
Все эти факторы могут вытекать, как осложнение после хирургического вмешательства.
Гидроцеле в действии: признаки заболевания
К сожалению, на начальной стадии заболевания определить признаки гидроцеле практически невозможно, так как оно протекает бессимптомно и настораживающие симптомы отсутствуют. Но, по мере заполнения мошоночного пространства больные начинают жаловаться на:
- Затрудненность мочеиспускания;
- Невозможность нормально передвигаться ввиду увеличения размера тестикул;
- Постоянное ощущение тяжести в области мошонки и промежности (тянущие дискомфортные чувства);
- Высокий уровень плотности мошонки (это можно визуально оценить);
- Странные ощущения при пальпации мошонки. Пациенты могут обнаружить, что мошоночная область наполнилась водой и при движениях органа она расплескивается.
Если у мужчины причиной гидроцеле выступает инфекция, то накопленный экссудат может переформатироваться в гной. В таком случае, данное заболевание будет называться «пиоцеле». И для него характерны такие признаки:
- Повышенная температура до критической точки (до 40 0С);
- Общее здоровье также ухудшается. Появляется сонливость, чрезмерная усталость, апатия;
- Главный признак инфекционного абцессивного поражения – это боль в мошоночной зоне.

Опасность такого состояния заключается в том, что воспалительный, гнойный процесс при несвоевременном лечении, может «перекочевать» на соседние органы, поражая всю флору мужского организма.
Гидроцеле в разгаре заболевания может привести к таким последствиям:
- Нарушение репродуктивной функции организма. За счет сдавливания кровеносных сосудов может произойти атрофирование тестикулы;
- Гематоцеле, как последствие гидроцеле. Такая патология характеризуется скоплением в мошоночной зоне экссудатом с кровью ввиду травмирования кровеносных сосудов;
- Мошоночная грыжа.
Сегодня существует масса методов борьбы с гидроцеле, но важно, как можно раньше диагностировать такое сложное заболевание. Поэтому при первых же симптомах недуга стоит незамедлительно обратиться за консультацией к врачу-урологу.
Гидроцеле лечение: обзор эффективных методов
Прежде чем начинать лечить водянку тестикулы, нужно произвести тщательную диагностику. Врач назначает ряд анализов для выявления этиологии гидроцеле. Ведь именно от причины происхождения будет зависеть дальнейшее лечение яичек.
- Диафаноскопия. Данное обследование помогает установить качество жидкости, есть ли примеси крови или гноя. Производится процедура посредством лучевого света;
- УЗИ. Представленный метод является наиболее надежным и точным, так как посредством него можно выявить количество скопившейся жидкости и определить наличие инфекционных очагов.
Опишем наиболее адаптивные методы лечения водянки тестикулы.
Лечение без операции: помощь препаратами
Если причина гидроцеле кроется в инфекционном и воспалительном процессах, то в первую очередь, нужно полностью излечить от этого состояния. Медики утверждают, что вылечить гидроцеле яичка без операции возможно, избавившись от первопричины недуга. В рамках консервативного лечения назначают следующий спектр препаратов:
- Антибактериальные средства, антибиотики, которые подавляют рост микроорганизмов и уничтожают патогенных агентов;
- Нестероидные противовоспалительные лекарства;
- Препараты, улучшающие кровоснабжение органов, нормализующие циркуляцию крови.

В данном случае возможно лечение в домашних условиях, но с условием постоянного наблюдения лечащего врача. Но стоит также отметить, что гидроцеле достаточно редко излечивается консервативным способом. Наиболее эффективным методом решения этого вопроса является операция. Поэтому лечение в домашних условиях, даже при полном соблюдении всех правил может оказаться не столь результативным. Но о таких тонкостях может поведать только уролог, который наблюдает динамику выздоровления пациента.
Операция гидроцеле
На сегодняшний день различают несколько видов операций по удалению водянки тестикула, а именно:
- Способ Бергмана. Применяется при огромных объемах и при утолщении стенок мошонки;
- Метод Росса. Актуален, если медики определи врожденную болезнь, которая имеет связь с абдоминальной полостью;
- Метод Лорда. Эффективный способ лечения, позволяющий произвести операцию с наименьшей долей травматизма сосудов;
- Склеротерапия. Позволяет минимизировать риск рецидивов.
Эндоскопический способ операции является наиболее современным и применяемым, так как он позволяет делать минимальные разрезы, и производить вмешательство на высоком и точном уровне. Преимущества операции:
- Низкий уровень травмирования сосудов и органов;
- Быстрый курс реабилитации;
- Минимальный процент осложнений. В 95% случаев все операции завершаются положительно для пациента;
- Отменный косметический эффект (практически невидно разрезов, так как размер одного составляет 0,5-1 см).
Да, стоит сразу предупредить, что период реабилитации всегда сопрягается приемом антибактериальных средств во избежание инфицирования организма.
Нередко наряду с антибиотиками врачи приписывают витаминные комплексы и анальгетики для устранения боли.
Многие мужчины, не понимая сложность своего состояния, пользуются народными средствами для лечения гидроцеле. Но важно отметить, что народными рецептами невозможно вылечить столь серьезное заболевание, а только ускорить процесс выздоровления наряду с медикаментозным курсом.
Лечение гидроцеле народными рецептами: вспомогательный курс
Больным на гидроцеле, стоит обратить пристальное внимание на вегетарианскую пищу. Внесите в свое меню:
- Сырую капусту;
- Огурцы;
- Кабачки;
- Баклажаны;
- Тыкву;
- Пастернак;
- Мед;
- И тыквенные семечки.
Эти продукты должны быть постоянно в рационе больного. Народными средствами также считаются соки таких растений и овощей:
- Сок редьки. Эффективен при воспалительных процессах и плохой проходимости сосудов. Пить сок нужно с медом, начиная с трети стакана, постоянно увеличивая дозировку до стакана в сутки;
- Луковый сок. Вечером засыпьте сахаром несколько нарезанных ломтиков лука, а утром – выжмите сок, чтобы хватило на 2 ст.л.
- Тыквенный сок. Принимается по полстакана в день в чистом виде или с медом.
Такая терапия поможет нормализовать работу внутренних органов, очистить организм от шлаков, поспособствовать уничтожению патогенных агентов.
Источник cistit.lechenie-potencya.ru
Наиболее информативным и доступным способом для получения сведений о происходящих в простате процессах является ультразвуковое исследование. С помощью волнового облучения врачи могут понять, есть ли в органе воспалительные процессы, имеются ли абсцессы, кисты или конкременты. Рассмотрим, как делается УЗИ простаты, расскажем об основных методах, подготовке к ним, результатах и их расшифровке.

В каких случаях УЗИ простаты необходимо
Различные патологии в предстательной железе не имеют характерных признаков. Мужчины жалуются на проблемы со здоровьем, которые могут проявляться и при поражении мочевого пузыря, почек, яичек. Поэтому УЗИ простаты необходимо в следующих случаях:
- жалобы на боль в промежности, половом члене, мошонке, нижней части живота и в пояснице;
- проблемы с мочеиспусканием – вялая струя, частые позывы, отсутствие процесса;
- боли в простате при ректальном обследовании;
- нарушения в репродуктивных функциях – раннее семяизвержение, эректильная дисфункция, боли во время секса;
- выделения из полового члена – гнойные, с примесями крови, зловонные.
УЗИ простаты в этих случаях является действенным инструментом для определения острого или хронического простатита, доброкачественной гиперплазии, рака простаты. Если по результатам не будет обнаружено патологических изменений в тканях – врач может поставить диагноз «синдром хронической тазовой боли» (абактериальный простатит).
Чаще всего, вместе с предстательной железой исследуют и мочевой пузырь. Оценка состояния его стенок позволит лучше понять причину нарушения мочеиспускания.
В зависимости от целей и противопоказаний мужчине могут сделать УЗИ абдоминально или трансректально. Второй метод более информативен, но запрещен при геморрое, трещинах прямой кишки или нарушениях целостности ануса. Рассмотрим особенности каждого способа.
Абдоминальное УЗИ
При абдоминальном УЗИ простаты ультразвуковые волны направляются на орган с помощью датчика, который перемещают по животу пациента. Такая методика отличается отсутствием противопоказаний, безболезненностью, однако результаты не всегда качественные.
Особенности подготовки и ход диагностики
Особой подготовки перед этим методом обследования не требуется. Однако врачи рекомендуют за 1-2 дня исключить из рациона продукты, вызывающие метеоризм в кишечнике. Также за несколько часов до исследования нужно выпить около литра чистой воды – это необходимо для наполнения мочевого пузыря.
Методика обследования такая же, как и при УЗИ брюшной полости, разница лишь в расположении датчика. Мужчина ложится на кушетку, на кожу нижней части живота врач наносит специальный гель, после чего сканирует простату.
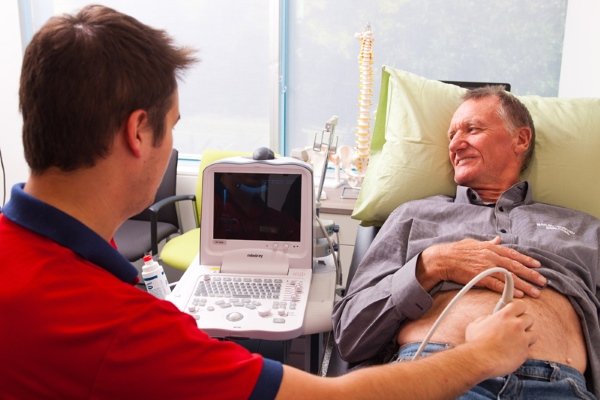
Абдоминальное УЗИ простаты имеет ограниченные возможности визуализации тканей по причине неудобного расположения органа. Также не будет точных результатов, если мужчина имеет ожирение по абдоминальному типу.
Трансректальное УЗИ (ТРУЗИ)
Более информативный метод, в сравнении с предыдущим. Подача ультразвуковой волны через стенку прямой кишки позволяет получить более четкую картину органа, с точностью определить локализацию и площадь воспалительных процессов и выявить опухоли разного размера. Однако в этом случае требования к подготовке жестче, есть и противопоказания.
Подготовка к трансректальному УЗИ
Если мужчина будет соблюдать правила подготовки – удастся получить более точную картину происходящих в органе изменений. Это означает, что врач сможет подобрать наиболее верную тактику лечения заболевания.
Краткая памятка пациенту:
- за 1-2 дня до даты исследования исключите из рациона бобовые, капусту и другие продукты, способствующие образованию газов;
- откажитесь от алкоголя;
- вечером и на следующий день сделайте очистительную клизму;
- за час до ТРУЗИ выпейте литр воды;
- если врач дал еще какие-то рекомендации – не пренебрегайте ими.
Не забудьте взять с собой направление на обследование. Если у вас проблемы с недержанием мочи – допускается пить воду по прибытии в клинику, а не дома.
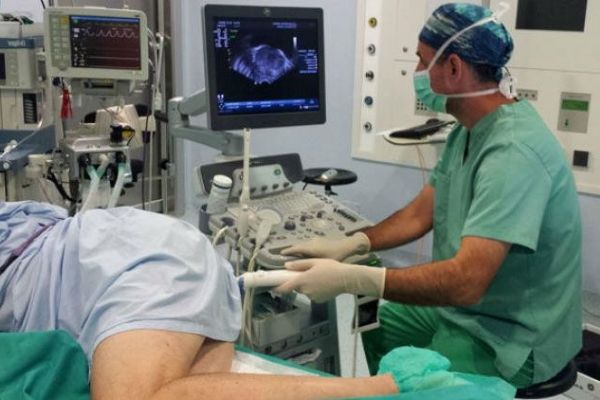
Как делают ТРУЗИ
При трансректальном исследовании датчик вводится в анус, поэтому мужчина должен быть спокоен, не волноваться и выполнять указания врача. Ход мероприятия примерно следующий:
- Пациент снимает одежду и надевает специальный халат.
- Ложится на кушетку на бок, согнув ноги в коленях и подогнув их к животу.
- Врач надевает на датчик презерватив (для профилактики инфекции), смазывает его вазелином.
- Датчик осторожно вводится на глубину 7 см.
- Узист совершает прибором поступательные, наклонные и вращательные движения, в зависимости от конструкции аппарата и вида сканирования.
Изображение тканей простаты выводится на монитор, при необходимости может быть распечатано.
Диаметр датчика не превышает 2 см, поэтому мужчина, обычно, боли не чувствует. В зависимости от состояния ануса и прямой кишки возможен легкий дискомфорт или позыв к дефекации, на который не нужно обращать внимание. Неприятные ощущения проходят спустя 10-15 минут после манипуляций.
Ректальное УЗИ позволяет зафиксировать даже незначительное увеличение размеров простаты, что важно для ранней диагностики простатита и аденомы предстательной железы. Также врачу отчетливо видна и шейка мочевого пузыря.
Что покажет УЗИ
Абдоминальное или ректальное УЗИ позволяет выявить различные отклонения в тканях предстательной железы, однако самостоятельно расшифровать результаты диагностики не получится – нужно иметь представления о параметрах в норме и владеть терминологией.
Современные аппараты позволяют выявить следующие проблемы:
- кисту простаты;
- камни и песок в железе (если есть калькулезный простатит);
- застой секрета;
- склероз тканей;
- очаги воспалительного процесса.
Также обследование позволяет выяснить, нарушен ли отток венозной крови и не осложнился ли простатит везикулитом.
Заметно будет и увеличение простаты в размерах. В норме эти показатели имеют следующие значения:
- ширина – 2,7-4,7 см;
- толщина – 1,6-2,3 см;
- длина – 2,4-4,1 см.
Объем предстательной железы взрослого и здорового мужчины 40 лет составляет 25-26 см 3 , с возрастом этот показатель будет увеличиваться. У более молодых мужчин объем простаты равен 18-24 см 3 .
О воспалении говорит увеличение объема на 10 % относительно нормы, повышенная или пониженная эхогенность.
Заключение
УЗИ простаты обладает высокой информативностью, потому является частью скрининга для мужчин старше 40 лет, а также незаменим в комплексе диагностических мероприятий, направленных на диагностику патологий в предстательной железе. Более точные результаты можно получить лишь с помощью МРТ или КТ обследований, однако стоимость их несколько выше.
Источник prostatits.ru

- 10 Октября, 2018
- Простата
- Гена Поддубный
Ультразвуковое исследование простаты является неотъемлемой частью первичного осмотра мужчины. Оно безболезненное, результат можно получить на руки сразу после выполнения. Современные ультразвуковые аппараты позволяют оценить размеры и структуру простаты, степень патологии, состояние близлежащих органов, убедиться в отсутствии или наличии опухолевого процесса. Очень важно обратиться в медицинский центр, где имеется современная аппаратура, работают квалифицированные специалисты, так как четкое изображение железы позволит установить диагноз уже на первом осмотре.

УЗИ предстательной железы абдоминальное является методом диагностики состояния этого органа. Это достаточно информативная методика оценки, которую рекомендуют проводить мужчинам после сорока пяти лет минимум раз в год в целях профилактики патологий простаты. УЗИ этой железы является, в первую очередь, методикой диагностики болезней мужской половой сферы (речь идет о простатите, нарушениях потенции, болях в районе промежности, бесплодии и так далее). Данная процедура дает возможность выявлять патологическое изменение предстательной железы в человеческом организме, определяя, насколько увеличен размер простаты, как сильно сужена уретра, отмечается ли патологический рост органа, отсутствуют ли опухолевые образования и так далее.

Абдоминальная методика исследования мужской железы
УЗИ предстательной железы абдоминально проводится через стенки полости живота. Эта методика удобна и не приносит какого-либо дискомфорта. Но ее результаты менее точны по сравнению с трансректальным методом исследования.
Итак, УЗИ предстательной железы, абдоминально проведенное, является разновидностью ультразвукового исследования, которое от традиционной методики отличается наличием специального датчика, именуемого трансдюсором. Датчики бывают различных размеров, позволяя получать даже изображения с большой глубины у полных мужчин. При такой процедуре больной не испытывает смущения либо дискомфорта, как в случаях с трансректальным способом (когда датчик вводят в прямую кишку).
Преимущества и недостатки абдоминальной методики
Проведение УЗИ предстательной железы абдоминально в целом обеспечивает точность анализа и комфорт для пациентов. Преимущества в данном случае следующие:
- Неинвазивность (то есть отсутствуют иглы или инъекции).
- Доступность, а кроме того, простота в применении.
- Наличие безопасности, так как не используют ионизирующее излучение.
- Визуализация мягких тканей, которые прозрачны для рентгеновского луча.
- Достижение визуализации непосредственно во время проведения процедуры.
- Вредное воздействие на людей полностью исключено.
К недостаткам относят следующие минусы:
- Ультразвуковые волны с трудом распространяются в газе. В связи с этим данная процедура неприменима для визуализации наполненных газом желудка, кишечника и органов, которые затеняются им.
- Затруднительно использование для полных людей по причинам увеличенной степени поглощения ультразвука.
- Данной методикой нельзя определить, выступает ли опухоль доброкачественной или злокачественной.
- Точность результата напрямую зависит от квалификации персонала.
В клиниках урологии в Москве проводят этот метод исследования довольно часто, но его обычно совмещают с трансректальным способом.
Показания к применению
Воспаление простаты, на фоне которого имеется ощущение боли в нижнем районе живота наряду с чувством дискомфорта и резями в моменты мочеиспусканий, а кроме того, выделения из мочеиспускательного канала — все это служит показанием к выполнению данного исследования.
Дополнительным назначением являются следующие факторы:
- Отхождение от нормы в анализе крови и мочи.
- Патология, которая определена с помощью ректальных исследований.
- Наличие отклонений в спермограмме наряду с различными дизурическими расстройствами и бесплодием.
- Симптоматика недостаточности почек.
- Наличие заболеваний простаты, характеризующихся болезненными ощущениями в промежности, снижением потенции, затруднением мочеиспускания и ощущением переполненности мочевого пузыря.
- Для оценки динамики терапии патологий мочеполовой системы.
Признаки урологических проблем у мужчин
У мужчин, которые страдают разными формами урологических заболеваний, клинически можно выделить некоторые общие симптомы, к которым относятся:
- Наличие затруднения в мочеиспускании из-за фактора сдавливания мочевого канала посредством предстательной железы, которая воспалена.
- Во время мочеиспусканий могут наблюдаться боли со жжением.
- Наличие нарушения механизма эрекции наряду с общим ослаблением оргазма.
- Присутствие ускоренного семяизвержения наряду со снижением потенции.
- Наличие психической подавленности и тревожности.
Как подготовиться к исследованию?
Как подготовиться мужчине к УЗИ предстательной железы?
Для получения точного результата нужно провести определенную подготовку. Так как данное исследование проводится при полном мочевом пузыре, следует обязательно выпить не меньше одного литра жидкости или воздержаться от похода в туалет в течение трех часов. Таким образом, при проведении абдоминального ультразвукового исследования простаты от мужчины в первую очередь требуется полный мочевой пузырь.

Как проводят УЗИ простаты?
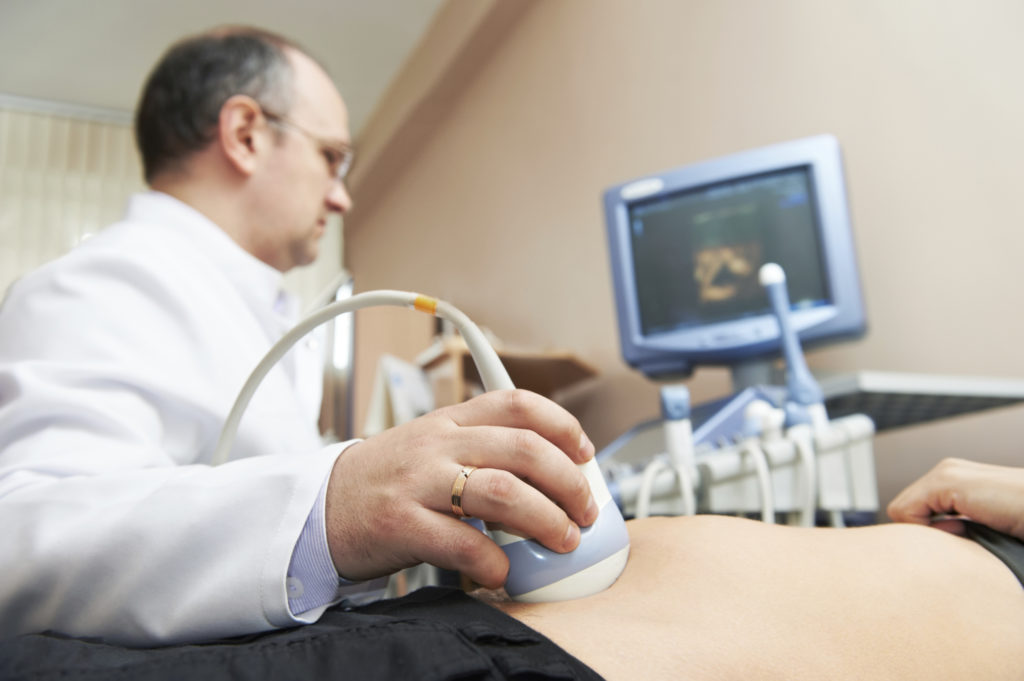
Во время выполнения УЗИ предстательной железы абдоминальным датчиком пациента кладут на кушетку, на спину, при этом он освобождает от одежды нижний район живота. Специалист ультразвуковой диагностики по завершении исследования пациента может попросить больного освободить мочевой пузырь для того, чтобы оценить впоследствии уровень остаточной мочи.
Общая продолжительность такой процедуры составляет, как правило, около пятнадцати-тридцати минут.
По направлению врача и по желанию
В современных клиниках урологии такое исследование простаты выполняется по направлению врача, но также анализ может быть проведен и по собственному желанию пациента. Урологом далее предоставляется консультация по результатам диагностирования и в случае наличия необходимости рекомендуется курс терапии патологий железы. На сегодняшний день компетентность урологов в сочетании с высокотехнологическим оборудованием современных клиник положительно зарекомендовали себя и регулярно проверяются многими пациентами, которые возвращают себе свое мужское здоровье. Далее узнаем, как можно расшифровать результаты УЗИ предстательной железы.
Расшифровка
Итак, что же показывает абдоминальное УЗИ простаты? Больных не должно волновать то, как расшифровать показания абдоминального исследования железы. Дело в том, что непосредственно во время выполнения обследования специалисты рассказывают о результатах. Далее вносятся данные в компьютер либо сведения забиваются в специальный бланк.
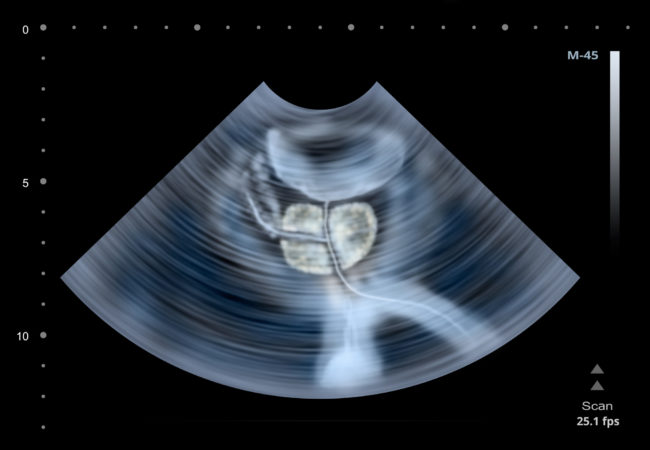
На приеме урологи объясняют пациентам значение произошедшего изменения и диагностируют наличие либо отсутствие патологии. Ультразвуковым скринингом показываются размеры органа, его форма, состояние мягкой ткани, и плотность в том числе. В медицине процедура мониторинга состояния организма представителей сильного пола с помощью инструментальных методик служит отправной точкой для последующей постановки верного диагноза и лечения.
Размеры предстательной железы в норме следующие:
- Толщина железы должна находиться в пределах от 15 до 25 миллиметров.
- Ширина самого органа должна составлять от 25 до 45 миллиметров.
- Длина простаты колеблется, как правило, от 2,5 до 4,5 сантиметра.
- Однородная структура данной железы наряду с нормальной ее плотностью.
- В норме должна отражаться треугольная либо круглая форма железы.
- Должны отсутствовать какие-либо изменения в сосудах.
- Количество остаточной мочи не должно превышать 15 миллилитров.
Увеличение размера предстательной железы свидетельствует об изменениях железистых тканей или говорит о фиброзе. Стоит отметить, что данная патология, как правило, свойственна мужскому полу в возрасте старше сорока пяти лет.

Заключение
Таким образом, абдоминальное ультразвуковое исследование простаты выступает простой и безопасной процедурой визуализации органов брюшной полости, и мужской железы в том числе. В аппаратном устройстве имеются выносные передатчики и приемник звуковой волны. Этой аппаратурой преобразовывается сигнал приемника в изображение, которое впоследствии выводится на монитор. В клиниках урологии в Москве такая процедура стоит от 500 до 1400 руб.
Источник cureprostate.ru



