

Медцентр на Дубровке
1 минута пешком от м. Дубровка
Адрес: Шарикоподшипниковская ул., д. 13А, синяя вывеска «Медицинский центр», домофон «Клиника». Кабинет №6
Часы работы: будни: 10.00-19.00 выходные: 11.00-17.00
Телефон: (круглосуточно )
+7(495) 998-41-81, +7(985) 998-41-81
ПРИЕМ В ДЕНЬ ОБРАЩЕНИЯ!

 Клиническая классификация ВИЧ инфекции
Клиническая классификация ВИЧ инфекции
Стадия 1 – «стадия инкубации» – период от момента заражения до появления реакции организма в виде клинических проявлений острой инфекции и/или выработки антител. Продолжительность ее обычно составляет от 3-х недель до 3-х месяцев, но в единичных случаях может затягиваться и до года. В этот период идет активное размножение ВИЧ, однако клинических проявлений заболевания нет и антитела к ВИЧ еще не выявляются. Следовательно, диагноз ВИЧ инфекции на данной стадии традиционным лабораторным методом установить нельзя. Его можно лишь заподозрить на основании эпидемиологических данных и подтвердить при лабораторном исследовании обнаружением в сыворотке пациента вируса иммунодефицита человека, его антигенов, нуклеиновых кислот.
Стадия 2 – «стадия первичных проявлений» , связана с проявлением первичного ответа организма на внедрение и репликацию ВИЧ в виде клинических проявлений и/или выработки антител. Стадия первичных проявлений ВИЧ инфекции может иметь нескольких вариантов течения:
2А – «бессимптомная» , характеризуется отсутствием каких-либо клинических проявления ВИЧ инфекции. Ответ организма на внедрение ВИЧ проявляется лишь выработкой антител.
2Б – «острая инфекция без вторичных заболеваний» , проявляется разнообразной клинической симптоматикой. Наиболее часто регистрируются лихорадка, высыпания на коже и слизистых (уртикарные, папулезные, петехиальные), увеличение лимфатических узлов, фарингит. Могут отмечаться увеличение печени, селезенки, диарея.
Иногда развивается асептический менингит, проявляющийся менингиальным синдромом. В этом случае при люмбальной пункции обычно получают неизмененный ликвор, вытекающий под повышенным давлением, изредка в нем отмечается небольшой лимфоцитоз. Подобная клиническая симптоматика может отмечаться при многих инфекционных болезнях, особенно при так называемых детских инфекциях.
Иногда такой вариант течения называют мононуклеозоподобный или краснухоподобный синдром. В крови больных в этот период могут обнаруживаться широкоплазменные лимфоциты – мононуклеары, что еще больше усиливает сходство такого варианта течения ВИЧ инфекции с инфекционным мононуклеозом.
Яркая мононуклеозоподобная или краснухоподобная симптоматика отмечается у 15-30% больных. У остальных имеют место 1-2 из вышеперечисленных симптомов в любых сочетаниях. У отдельных больных могут отмечаться поражения аутоиммуной природы. При таком течении стадии первичных проявлений часто отмечается транзиторное снижение уровня СD4-лимфоцитов.
2В – «острая инфекция с вторичными заболеваниями» , характеризуется значительным снижением уровня CD4-лимфоцитов. В результате на фоне иммунодефицита появляются вторичные заболевания различной этиологии (кандидозы, герпетическая инфекция и т.д.). Их проявления, как правило, слабо выражены, кратковременны, хорошо поддаются терапии, но могут быть тяжелыми (кандидозный эзофагит, пневмоцистная пневмония) в редких случаях возможен даже смертельный исход.
В целом стадия первичных проявлений, протекающая в форме острой инфекции (2Б и 2В), регистрируется у 50-90% больных ВИЧ инфекцией. Начало стадии первичных проявлений, протекающей в форме острой инфекции, как правило, отмечается в первые 3 месяца после заражения. Она может опережать сероконверсию, то есть появление антител к ВИЧ. Поэтому при первых клинических симптомах в сыворотке больного антител к белкам и гликопротеидам ВИЧ можно не обнаружить.
Продолжительность клинических проявлений во второй стадии может варьировать от нескольких дней до нескольких месяцев, однако обычно они регистрируются в течение 2-3 недель. Клиническая симптоматика стадии первичных проявлений ВИЧ инфекции может рецидивировать.
В целом продолжительность стадии первичных проявлений ВИЧ инфекции составляет один год с момента появления симптомов острой инфекции или сероконверсии. В прогностическом плане бессимптомное течение стадии первичных проявлений ВИЧ инфекции является более благоприятным. Чем тяжелее и дольше (более 14 дней) протекала эта стадия, тем больше вероятность быстрого прогрессированияВИЧ инфекции.
Стадия первичных проявлений ВИЧ инфекции у подавляющего большинства больных переходит в субклиническую, но у некоторых пациентов она может сразу переходить в стадию вторичных заболеваний.
Стадия 3 – «субклиническая стадия» характеризуется медленным нарастанием иммунодефицита, что связано с компенсацией иммунного ответа за счет модификации и избыточного воспроизводства CD4-клеток. Скорость размножения ВИЧ в этот период, по сравнению со стадией первичных проявлений, замедляется.
Основным клиническим проявлением субклинической стадии является персистирующая генерализованная лимфоаденопатия (ПГЛ). Для нее характерно увеличение не менее двух лимфоузлов, не менее чем в двух не связанных между собой группах (не считая паховых), у взрослых до размера в диаметре более 1 см, у детей – более 0,5 см, сохраняющихся в течение не менее 3-х месяцев. При осмотре обычно лимфатические узлы эластичные, безболезненные, не спаяны с окружающей тканью, кожа над ними не изменена.
Увеличение лимфоузлов в этой стадии может и не соответствовать критериям ПГЛ или вообще не регистрироваться. С другой стороны, такие изменения со стороны лимфатических узлов могут отмечаться и на более поздних стадиях ВИЧ инфекции, в отдельных случаях они имеют место на протяжении всего заболевания, но в субклинической стадии увеличенные лимфатические узлы являются единственным клиническим проявлением.
Длительность субклинической стадии составляет от 2-3-х до 20 и более лет, но в среднем она продолжается 6-7 лет. Скорость снижение уровня CD4-лимфоцитов в этот период в среднем составляет 0,05-0,07×10 9 /л в год.
Стадия 4 – «стадия вторичных заболеваний» , связана с истощением популяции СD4-клеток за счет продолжающейся репликации ВИЧ. В результате на фоне значительного иммунодефицита развиваются инфекционные и/или онкологические вторичные заболевания. Их наличие обусловливает клиническую картину стадии вторичных заболеваний.
В зависимости от тяжести вторичных заболеваний выделяют стадии 4А, 4Б, 4В:
1. 4А обычно развивается через 6-10 лет с момента заражения. Для нее характерны бактериальные, грибковые и вирусные поражения слизистых и кожных покровов, воспалительные заболевания верхних дыхательных путей. Обычно стадия 4А развивается у пациентов с уровнем CD4-лимфоцитов 0,5-0,35×10 9 /л (у здоровых лиц число CD4-лимфоцитов колеблется в пределах 0,6-1,9х10 9 /л).
2. 4Б чаще возникает через 7-10 лет с момента заражения. Кожные поражения в этот период носят более глубокий характер и склонны к затяжному течению. Начинают развиваться поражения внутренних органов. Могут отмечаться потеря веса, лихорадка, локализованная саркома Капоши, поражение периферической нервной системы. Обычно стадия 4Б развивается у пациентов с уровнем CD4-лимфоцитов 0,35-0,2×10 9 /л.
3. 4В преимущественно выявляется через 10-12 лет с момента заражения. Она характеризуется развитием тяжелых, угрожающих жизни вторичных заболеваний, их генерализованным характером, поражением ЦНС. Обычно стадия 4В имеет место при уровне CD4-лимфоцитов менее 0,2×10 9 /л. Несмотря на то, что переход ВИЧ инфекции в стадию вторичных заболеваний является проявлением истощения защитных резервов организма зараженного человека, этот процесс имеет обратимый характер (по крайней мере, на какое-то время). Спонтанно или вследствие проводимой терапии клинические проявления вторичных заболеваний могут исчезать. Поэтому в стадии вторичных заболеваний выделяют фазы прогрессирования (в отсутствии противоретровирусной терапии или на фоне противоретровирусной терапии) и ремиссии (спонтанной, после ранее проводимой противоретровирусной терапии или на фоне противоретровирусной терапии).
Стадия 5 – «терминальная стадия» , проявляется необратимым течением вторичных заболеваний. Даже адекватно проводимая противоретровирусная терапия и лечение вторичных заболеваний оказываются неэффективными. В результате больной погибает в течение нескольких месяцев. На этой стадии число CD4-клеток, как правило, ниже 0,05×10 9 /л.
Следует отметить, что клиническое течение ВИЧ инфекции отличается большим разнообразием. Приведенные данные о продолжительности отдельных стадий заболевания носят усредненный характер и могут иметь значительные колебания. Последовательностьпрогрессирования ВИЧ инфекции через прохождение всех стадий болезни не обязательна. К примеру, латентная стадия может при развитии у пациента пневмоцистной пневмонии перейти сразу в стадию 4В, минуя стадии 4А и 4Б. Известны случаи, когда латентная стадия непосредственно переходила в терминальную.
Продолжительность течения ВИЧ инфекции колеблется в широких пределах. Средняя продолжительность заболевания от момента заражения ВИЧ до развития заключительной стадии ВИЧ инфекции (собственно СПИДа) составляет от 5-8 до 10-12 лет, хотя отдельные пациенты живут 15 лет и более.
Описано наиболее быстрое прогрессирование заболевания от момента заражения до смерти, которое составило 28 недель. Длительность заболевания зависит от типа вируса и индивидуальных особенностей организма человека (восприимчивость организма к вирусу, наличие сопутствующих заболеваний, привычных интоксикаций и др.). Так, при заражении ВИЧ 2-го типа заболевание прогрессирует несколько медленнее. Чем в более старшем возрасте произошло заражение ВИЧ, тем, как правило, быстрее прогрессирование болезни.
Внутривенное введение психоактивных веществ часто сопровождается развитием тяжелых бактериальных инфекций (абсцессы, флегмоны, пневмонии, эндокардит, сепсис, туберкулез и др.), которые могут иметь место и при нормальном содержании CD4-лимфоцитов. Вместе с тем, наличие этих поражений способствует более быстрому прогрессированию ВИЧ инфекции.
Источник medvenerolog.ru




































Главное меню
Главное меню
Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ), является одной из наиболее актуальных проблем современного здравоохранения.В связи с ростом числа ВИЧ- инфицированных, остро возник вопрос об организации монопрофильной медицинской помощи этой категории пациентов. Эта проблема затрагивает интересы не только врачей-инфекционистов, непосредственно проводящих специфическую антиретровирусную терапию, но и врачей смежных дисциплин, в том числе и урологов [1, 2].
Согласно приказу № 404 Департамента Здравоохранения г. Москвы от 28.06.96 г. «О дополнительных мерах по совершенствованию профилактики ВИЧ-инфекции в г. Москве» Городская клиническая урологическая больница № 47 оказывает специализированную урологическую помощь ВИЧ- инфицированным больным. Между тем нередки ситуации, когда ВИЧ- инфицированные пациенты по витальным показаниям госпитализируются в другие урологические стационары. Современное законодательство обязывает специализированные отделения оказывать экстренную урологическую помощь всем больным, независимо от наличия сопутствующих заболеваний. Поэтому в современных условиях вопрос о фармакотерапии ВИЧ- инфицированного больного, страдающего инфекционно-воспалительным заболеванием органов мочеполовой системы, может встать перед каждым врачом-урологом [3].
Клинический материал и методы исследования
Анализ урологической заболеваемости ВИЧ- инфицированных пациентов
Всего за период с июня 1996 г. по май 2011 г. в больнице проведено лечение 352 ВИЧ-инфицированных пациентов с различными урологическими заболеваниями, из них 233 — мужчин, 119 — женщин.
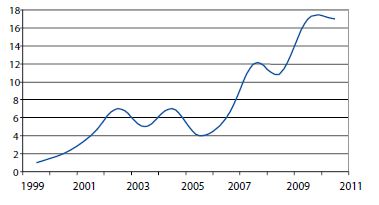
Изучены статистические данные за 2007-2008 гг. В указанные сроки наметился резкий рост числа больных с ВИЧ (рисунок 1). За этот период на лечении находилось 89 ВИЧ- инфицированных пациентов с урологическими заболеваниями. Основная причина обращения в урологический стационар ВИЧ-инфицированных лиц — острые инфекционно-воспалительные заболевания мочеполовых органов (56,2% поступлений).
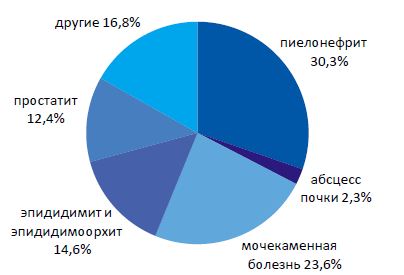
Частота встречаемости острых воспалительных поражений почек и мужских половых органов распределились практически поровну (27,0% и 29,2% соответственно). Важное место занимает мочекаменная болезнь без клинических проявлений острого воспалительного процесса (частота 23,6%). Доброкачественная гиперплазия предстательной железы (ДГПЖ) составляла малый процент (2,3%). Травма органов мочеполовой системы — 3,4%. Отмечена незначительная частота поступлений ВИЧ-инфицированных с новообразованиями мочеполовых органов — за 2 года под наблюдением находился только один больной с раком мочевого пузыря. Несмотря на литературные данные, подтверждающие увеличение частоты новообразований у ВИЧ-инфицированных, по всей видимости, большинство больных с этим заболеванием не доживают до рака и погибают от генерализованных инфекционных процессов [4, 5].
Подавляющее большинство ВИЧ-инфицированных больных были госпитализированы по срочным показаниям с экстренными урологическими заболеваниями, имевшими место в 82 наблюдениях, что составляет 92,1% от общего числа пролеченных за 2 года ВИЧ-инфицированных больных. В плановом порядке было госпитализировано всего 7 человек. Показаниями к плановой госпитализации послужили мочекаменная болезнь, ДГПЖ, гидронефроз. Необходимо отметить, что и эти заболевания нередко (острая задержка мочеиспускания, гематурия) могут потребовать экстренной госпитализации.
Учитывая большую социальную значимость и недостаточную изученность, целесообразно подробнее остановиться на заболеваниях нижних мочевых путей и мужских половых органов на фоне ВИЧ-инфекции.
С 1996 г. по настоящее время урологическая помощь была оказана 159 ВИЧ-инфицированным пациентам, страдающим заболеваниями нижних мочевых путей и мужских половых органов, из них 104 — мужчин, 55 — женщин. На рисунке 2 представлена динамика роста числа поступлений этой категории больных в ГКУБ № 47.
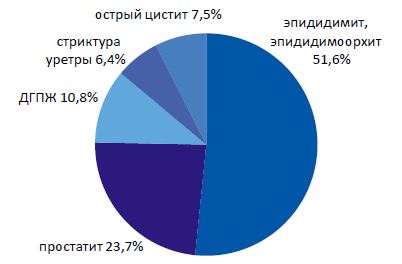
Распределение урологических заболеваний в изучаемой группе пациентов отражено на рисунке 3. Представленные данные позволяют предположить склонность ВИЧ- инфицированных к острым инфекционно-воспалительным заболеваниям мошонки, на долю которых приходится 51 % поступлений, что более чем вдвое (в 2,2 раза) превышает частоту острого простатита (23,7%). Согласно нашим данным за 2010 г. в общей популяции частота «первичного», то есть не связанного с инвазивными вмешательствами, острого простатита в 2,7 раза превышает частоту «первичного» острого эпидидимита и орхоэпидидимита вместе взятых. Выявлен сравнительно небольшой процент острого цистита в структуре урологической заболеваемости ВИЧ-инфицированных.
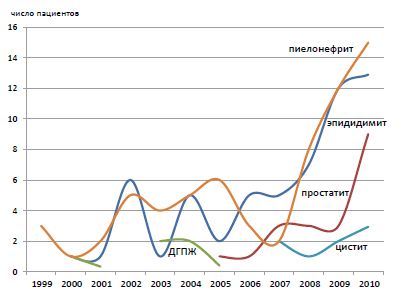
На рисунке 4 отражена динамика числа поступлений ВИЧ- инфицированных больных по наиболее распространенным у этой категории пациентов урологическим заболеваниям, которая наглядно демонстрирует ранее отмеченные тенденции. Рост числа ВИЧ- инфицированных лиц, требующих урологической помощи, происходит главным образом за счет острых инфекционно-воспалительных заболеваний — пиелонефрита, эпидидимита и эпидидимоорхита, в меньшей степени — простатита.
Таким образом, основная проблема лечения урологических больных с сопутствующей ВИЧ- инфекцией — это назначение адекватной эмпирической антимикробной терапии и оказание экстренной оперативной помощи [3, 6, 7].
Особенности медикаментозного лечения заболеваний органов мочеполовой системы у ВИЧ- инфицированных
Иммунодефицит, обусловленный вирусом иммунодефицита человека, создает предпосылки для развития инфекционно-воспалительных процессов с атипичной клинической картиной и очень широким спектром возможных возбудителей [8, 9, 10]. Свою роль играет и внутривенная наркомания, регистрируемая у значительной части пациентов, которая также является фактором риска гематогенных инфекций, в том числе и органов мочеполовой системы [4].
Мы неоднократно наблюдали ВИЧ-инфицированных больных, у которых пиелонефрит был обусловлен зеленящим стрептококком, трихомонадами, гонококком и т.д. Для любого выраженного иммунодефицита характерны микробактериозы, в том числе и туберкулез. Возможны грибковые и вирусные поражения. Что касается микозов и микобактериозов при ВИЧ-инфекции, то эта проблема настолько актуальна, что в настоящее время инфекционистами разработаны четкие критерии начала специфической профилактики и методики лечения [2].
Основным принципиальным требованием к проведению эмпирической антибактериальной схемы является выбор препарата, обладающего наиболее широким спектром действия. При этом, если больной не принимал антибактериальные препараты в течение длительного времени, не подвергался оперативным вмешательствам и инвазивным методам исследования, то наличие полирезистентной микрофлоры маловероятно [3].
В настоящее время на первом этапе лечения эмпирически наиболее часто мы назначаем офлоксацин 200 мг внутривенно 2 раза в сутки в сочетании с метронидазолом 500 мг внутривенно или per os (в зависимости от тяжести состояния) 3 раза в сутки. При одновременном проведении антиретровирусной терапии доза метронидазола снижается до 500 мг 2 раза в сутки. Длительность терапии четко не регламентирована, однако в связи со склонностью инфекционно-воспалительных процессов на фоне ВИЧ-инфекции к затяжному течению с низкой активностью антибактериальные препараты назначаются на срок не менее 14 суток.
Вышеуказанная схема обладает широким спектром активности, включающим большинство грамотрицательных палочек, внутриклеточные возбудители, трихомонаду, анаэробы, негоспитальные грамположительные кокки, палочку Коха и атипичные микобактерии. За пределами спектра остаются полирезистентные грамотрицательные палочки, особенно неферментирующие, MRSA, MRSE и все виды энтерококков. Немаловажной особенностью выбранных препаратов является низкая токсичность и невысокая стоимость.
При наличии поверхностного кандидоза любой локализации и степени выраженности, а также при выявлении кандидурии одновременно назначается флуконазол внутривенно.
В качестве альтернативной схемы при низкой вероятности инфекций, передаваемых половым путем, рассматривается ингибиторзащищенный аминопенициллин в сочетании с амикацином. Резервными препаратами являются цефтазидим, карбопенемы и ванкомицин. Последний может быть назначен и в эмпирическом режиме, если пиелонефрит у больного развился на фоне рецидивирующего воспалительного заболевания предположительно стафилококковой этиологии, например, остеомиелита.
Особенности фармакокинетики и лекарственные взаимодействия антиретровирусных препаратов и лекарств, применяемых в урологической практике
Важной особенностью фармакотерапии урологических заболеваний на фоне ВИЧ-инфекции является необходимость учета лекарственных взаимодействий со специфическими антиретровирусными препаратами, назначаемыми по жизненным показаниям для подавления репликации ВИЧ [10, 11].
В настоящее время согласно инструкции НМЦ ПБ СПИД в качестве базовых рассматриваются следующие режимы антиретровирусной терапии: эфавиренз / зидовудин / ламивудин, эфавиренз / зидовудин / диданозин; в качестве альтернативных — эфавирен / фосфазид / ла мивудин (диданозин), эфавиренз / ставудин / ламивудин, зидовудин / ламивудин (диданозин) / атазановир.
Большинство препаратов, подавляющих репликацию ВИЧ, ме- таболизируются в печени системой цитохрома Р-450 до неактивных метаболитов, которые затем выводятся почками. Поэтому мы вправе ожидать увеличение частоты побочных реакций и токсических эффектов у больных, имеющих печеночную недостаточность (они крайне нехарактерны для урологической клиники) или при одновременном назначении ингибиторов цитохрома Р-450. Исключением является диданозин, значительный процент которого выводится почками в активном виде. Однако антиретровирусные средства в связи с их низкой эффективностью и быстрым развитием резистентности практически никогда не назначаются в режиме монотерапии, поэтому система цитохрома Р-450 в любом случае оказывается заинтересованной [2].
Урологические заболевания не являются показанием к отмене антиретровирусной терапии. Отсюда становится актуальным вопрос о возможных лекарственных взаимодействиях препаратов антиретровирусной терапии и лекарственных средств, назначаемых для лечения урологических заболеваний. Актуальность этого вопроса возрастает с каждым годом, если учесть, что антиретровирусные препараты достаточно токсичны и, прежде всего, в отношении костного мозга, печени, нервной системы. По токсическим эффектам указанная группа лекарственных средств как по частоте, так и по выраженности далеко превосходит антибиотики и сходна с противоопухолевыми средствами. Это неудивительно, так как нуклеозидные ингибиторы обратной транскриптазы по сути своей очень близки к антиметаболитам [4, 7].
Из антибактериальных препаратов, широко используемых в урологической практике, основная часть имеет почечный путь выведения, что существенно облегчает их назначение в описываемой ситуации. Особого внимания заслуживают антибактериальные препараты, проходящие биотрансформацию в печени. В многочисленной и широко применяемой группе цефалоспоринов большинство препаратов выводится почками в неизмененном виде. Цефотаксим — единственный из цефалоспоринов, который проходит биотрансформацию с образованием активного метаболита, что делает его плохо сочетаемым с антиретровирусными средствами. И проблема здесь не столько в токсичности, сколько в непредсказуемой и неуправляемой эффективности цефотаксима. Цефтриаксон и цефоперазон имеют двойной, но преимущественно печеночный путь выведения в неизмененном виде. Особенности фармакокинетики этих препаратов вынуждают ограничивать их использование главным образом в условиях печеночной недостаточности. Это же относится и к пефлоксацину — единственному фторхинолону, имеющему клинически значимый двойной путь выведения [3].
Проблемными препаратами у больных, получающих антиретровирусную терапию, являются макролиды и нитроимидазолы. Макролиды — одни из самых безопасных антибактериальных препаратов. Они малотоксичны и редко вызывают дисбактериоз, так как не подавляют энтерококк и кишечную палочку. Но они метаболизируются цитохромом Р-450 и выводятся с желчью. Это позволяет безопасно назначать их в полной дозировке при любой стадии почечной недостаточности, но при сочетанном назначении макролидов (особенно эритромицина) и препаратов антиретровирусной терапии значительно увеличивается риск токсичности последних [12].
Нитроимидазолы также метаболизируются печенью с образованием активных и неактивных метаболитов. Они могут конкурировать с противовирусными препаратами за ферментные системы печени.
Отметим, что макролиды и нитроимидазолы в урологической практике применяются главным образом при лечении воспалительных заболеваний нижних мочевых путей, вызванных, соответственно, внутриклеточными возбудителями и трихомонадой. ВИЧ-инфицированные пациенты поступают в стационар уже при развернутой клинике обострения, которое подразумевает экстренное начало эмпирической антибактериальной терапии. По этой причине бактериологическое исследование мочи, ПЦР-диагностика выполняются в более поздние сроки. Исходя из этого, от назначения макролидов (особенно эритромицина) больным, получающим антиретровирусную терапию, скорее всего, необходимо воздержаться. При подозрении на трихомониаз нитроимидазолы являются безальтернативными препаратами. Однако возможное развитие токсических реакций со стороны противовирусных препаратов вынуждает снижать дозировку нитроимидазолов.
В урологической практике есть еще одна область, где антиретровирусная терапия существенно усложняет выбор лекарственных препаратов. Это профилактика развития стрессовых язв желудка и двенадцатиперстной кишки (противоязвенная профилактика). В настоящее время нормативные документы, регламентирующие медицинскую помощь, не содержат требований обязательного проведения противоязвенной профилактики. Однако значительный риск развития стрессовых эрозивноязвенных поражений органов желудочно-кишечного тракта, а также существенные финансовые затраты на лечение этих осложнений диктуют необходимость широкого профилактического назначения противоязвенных средств [4]. В настоящее время в ГКУБ № 47 все оперативные вмешательства большого объема, тем более у осложненных пациентов, проводятся на фоне профилактического назначения Н2-блокаторов или ингибиторов протонной помпы. Все они в той или иной степени метаболизируются микросомальными ферментами печени, и могут увеличить риск опасных побочных эффектов от противовирусных средств. Решением проблемы является применение лекарственных препаратов с минимальным резорбтивным эффектом, действующих главным образом местно. Препаратами выбора являются сукральфат (Вентер) и соединения висмута (Де-нол).
ЗАКЛЮЧЕНИЕ
Анализ статистических данных показал, что рост числа ВИЧ- инфицированных лиц, требующих урологической помощи, происходит главным образом за счет острых инфекционно-воспалительных нозологий — пиелонефрита, эпидидимита и эпидидимоорхита, в меньшей степени — простатита. Частота острого эпидидимита и эпидидимоорхита на фоне ВИЧ-инфекции в 2,2 раза превышает частоту острого простатита.
Ключевые слова: ВИЧ-инфекция, урологическая заболеваемость, острый простатит, острый пиелонефрит, острый эпидидимит, эмпирическая антимикробная терапия, лекарственные взаимодействия.
Keywords: HIV infection, urological morbidity, acute prostatitis, acute pyelonephritis, acute epididymitis, empirical antimicrobial therapy, drug interactions.
Источник ecuro.ru
Доказано, что заболевания, передающиеся половым путем, и ВИЧ (вирус иммунодефицита человека) могут стать причиной развития бактериального простатита. Обычно у мужчин младше 35 лет развитие острого бактериального простатита либо хронического бактериального простатита так или иначе связано с воздействием ВИЧ и заболеваний, передающихся половым путем (ЗППП). Более того, несмотря на прямую связь ЗППП именно с бактериальной формой простатита, они наряду с ВИЧ-инфекцией могут также привести и к хроническому простатиту и синдрому хронической тазовой боли за счет стимулирования воспаления в предстательной железе. Некоторые ЗППП у мужчин не сопровождаются проявлением симптомов, позволяя болезни долгое время оставаться без лечения и тем самым способствуя формированию хронического простатита.
Особенности половой жизни мужчины наряду с бактериальными и вирусными инфекциями (включая ВИЧ) могут играть главную роль в развитии хронического небактериального простатита. Помимо ВИЧ к известным причинам хронической формы заболевания также относятся различные типы аутоиммунных расстройств. Итак, с развитием простатита связывают следующие заболевания, передающиеся половым путем:
Хламидиоз: Эта бактериальная инфекция является наиболее распространенным ЗППП во многих странах мира. За ее распространение отвечают микроорганизмы под названием хламидия трахоматис (Chlamydia trachomatis).
Гонорея: Эту бактериальную инфекцию вызывают гонококки (Neisseria gonorrhoeae). Они легко передаются при любой форме сексуального контакта, усиленно размножаясь во влажных и теплых участках тела, включая мочеиспускательный канал.
Герпес: Генитальный герпес — это вирусная инфекция, передающаяся при половом контакте. Ее отличительным симптомом является образование генитальных или ректальных волдырей. Лекарства от герпеса не существует, однако есть ряд антивирусных препаратов, позволяющих контролировать течение болезни. Герпес способен вызвать развитие простатита. Эксперты считают, что во время обострений вируса жидкость из вскрывшихся волдырей может попасть в прямую кишку и таким образом достичь предстательной железы. Симптомы простатита, обусловленного герпесом, могут проявляться лишь во время обострений последнего. Для его лечения врач может назначить антивирусные препараты. Кроме того, для облегчения сопровождающей простатит боли существует множество альтернативных методик.
Трихомониаз: Эта ЗППП передается через половой контакт с зараженным партнером. Трихомониаз развивается под воздействием на организм микроорганизма под названием влагалищная трихомонада (Trichomonas vaginalis). Из-за того, что обычно трихомониаз не сопровождается у мужчин проявлением симптомов, он может долгое время оставаться без лечения и потому привести к развитию простатита.
Уреаплазма уреалитикум: Эта крайне заразная бактерия поражает примерно 70% взрослых людей, ведущих активную половую жизнь. При этом большинство инфицированных даже не подозревают о наличии проблемы ввиду отсутствия симптомов. Тем не менее, без должного лечения уреаплазма уреалитикум может вызвать простатит, уретрит (воспаление мочеиспускательного канала), хориоамнионит (воспаление генитальной области, сопровождающееся выделениями) и эпидидимит (воспаление яичек).
ВИЧ: ВИЧ — это вирусная инфекция, наличие которой ввиду ослабленной иммунной системы стимулирует предрасположенность к заражению другими микроорганизмами. Именно из-за у мужчин при ВИЧ повышен риск развития простатита и других заболеваний.
В целом отсутствие разборчивости в выборе партнера и пренебрежение использованием презервативов автоматически переводит человека в группу риска. В частности, большое количество сексуальных партнеров или незащищенный анальный секс в разы увеличивают вероятность инфицирования ЗППП или ВИЧ, а впоследствии и развития простатита.
Незащищенный секс с партнером, зараженным ЗППП, способствует попаданию в мочеиспускательный канал мужчины опасных бактерий. Пренебрежение использованием презерватива при анальном сексе помимо увеличения риска заражения другими заболеваниями может привести к попаданию в мочеиспускательный канал ряда бактерий (таких как кишечная палочка), которые через мочу поднимаются в мочевой пузырь и в итоге — в предстательную железу. Как только бактерия проникает в железу, она вызывает воспаление и симптомы хронического простатита.
Если у вас диагностировано ЗППП, врач, скорее всего, назначит прием рецептурных антибиотиков. При этом исследования показали, что параллельный прием натуральных средств от простатита (таких как пищевые добавки) предотвращают рецидивы симптомов хронического простатита. Антибиотики неэффективны в лечении ЗППП, вызванных вирусами. Однако вне зависимости от характера инфекции (бактериального или вирусного) для ослабления симптомов простатита целесообразно применение альтернативных методик лечения.
Крайне важно быть предельно честным и открытым в беседе с врачом при обсуждении вашей сексуальной жизни и партнеров, особенно во время диагностирования простатита. Следует понимать, что при сокрытии важной информации выявить истинную причину заболевания с большой долей вероятности не удастся, что автоматически приведет к назначению неправильного курса лечения. Забудьте о смущении и комплексах. Расскажите врачу всю правду и тем самым помогите ему и самому себе определить источник симптомов и впоследствии назначить оптимальную терапию.
Источник mensforce.com



